12例脑并殖吸虫病临床特点分析
2018-03-21李小丽郑晓燕李晶晶贾永根黄敏君
王 磊,李小丽,郑晓燕,王 非,李晶晶,贾永根,黄敏君,邹 洋
并殖吸虫病,亦称肺吸虫病,是由于生食或者半生食溪蟹或者蝲蛄引起的一种重要的食源性寄生虫病。在全球范围内,每年约有200万人罹患并殖吸虫病,且有超过2.94亿人存在感染并殖吸虫的风险[1]。在我国大陆地区,除内蒙古、宁夏、新疆、青海及西藏以外的26 个省、市、自治区都存在并殖吸虫感染病例的报道,累计报告病例已经超过500.0万例,目前每年仍有6.8万新发病例[2-3]。国内主要有2种并殖吸虫可引起并殖吸虫病,卫氏并殖吸虫感染人体后主要寄生在肺脏,可以引起咳嗽、胸痛、胸腔积液及胸膜炎等临床表现,还可异位寄生在脑、肝、皮下等器官,引起相应部位的病变与功能障碍;斯氏狸殖吸虫感染人体后主要引起幼虫移行症[4]。脑并殖吸虫病的危害极为严重,且临床诊断十分困难。因此,本研究对2011年1月—2017年10月确诊的12例脑并殖吸虫病患者的病例资料进行分析,以明确脑并殖吸虫病患者的临床各方面特征和感染后的免疫学特征,以期丰富临床医师的诊治思路,减少误诊,提高救治率。
1 对象与方法
1.1 对象 收集2011年1月—2017年10月在首都医科大学附属北京友谊医院住院并确诊的脑并殖吸虫病患者12例,确诊依据为中华人民共和国卫生行业标准《并殖吸虫病的诊断(WS380-2012)》[5]。依据行业标准,根据流行病学史、主要的临床表现以及实验室检查结果进行诊断。
1.2 资料收集 收集患者的性别、年龄、流行病学史(疫源地及食用溪蟹或者蝲蛄的时间)、入院期间血常规、免疫学指标(T淋巴细胞亚群及免疫球蛋白)、颅内压力、脑脊液常规及生化等结果,寄生虫IgG抗体检测结果(包括并殖吸虫IgG抗体、曼氏裂头蚴 IgG抗体、囊虫 IgG抗体、广州管圆线虫 IgG抗体以及旋毛虫IgG抗体),头颅MR扫描结果,行手术患者的脑组织病理学检查结果,以及误诊时间、治疗和转归等数据和资料。
1.3 统计学处理 分析患者临床症状、治疗和转归等数据和资料,用 Excel 2016建立数据库,进行描述性分析。患者相关体液检查结果以中位数(最大值,最小值)表示。
2 结 果
2.1 一般资料 12例患者均为男性,年龄为8~34岁。患者来自5个省市,分别为四川6例,重庆2例,山西2例,辽宁1例,黑龙江1例。患者均有生食或半生食溪蟹的流行病学史。
2.2 临床表现 12例患者因并殖吸虫寄生于颅内不同部位而表现有所差异。主要表现为头痛者5例,癫痫发作者4例,颅内出血者3例。见表1。

表1 12例脑并殖吸虫病患者临床表现Table 1 Clinical manifestation of 12 patients with cerebral paragonimiasis
2.3 外周血嗜酸性粒细胞及寄生虫抗体检查结果 12例患者中8例嗜酸性粒细胞明显升高, 绝 对 值(0.75~ 6.87)×109/L[正 常 值(0.02~ 0.52)×109/L],均值3.21×109/L。见表2。在寄生虫相关抗体检查中,9例患者并殖吸虫IgG抗体阳性,这9例患者中5例合并曼氏裂头蚴IgG抗体阳性,4例合并囊虫IgG抗体阳性,2例合并日本血吸虫IgG或广州管圆线虫IgG抗体阳性,1例合并旋毛虫IgG抗体阳性。
2.4 免疫学检查 12例患者 CD3+T细胞表达水平均在正常范围(正常值58.6%~83.1%),CD8+T细胞(正常值19.4%~41.1%)与CD4+T细胞(正常值 27.1%~49.8%)的均值相比轻度下降。B细胞(以CD19标记)(正常值 3.5%~15.4%)表达水平有所上调,其中癫痫患者B细胞表达水平最高。外周血免疫球蛋白检查发现IgG含量(正常值7.00~16.00 g/L)在各组患者中都出现升高,但以癫痫患者增高最为明显。见表2。
2.5 脑脊液检查 7例患者颅内压增高,其中以头痛及颅内出血为主要表现的患者颅内压(正常值80~180 cmH2O)较高,癫痫发作患者颅内压较低。8例患者脑脊液中WBC[(正常值(0~3)×106/L]及嗜酸性粒细胞(正常值0×106/L)水平明显升高,均为头痛及癫痫表现的患者,其中1例WBC为112×106/L,分类见嗜酸性粒细胞占比最高为50.0%。脑脊液蛋白质含量(正常值<0.43 g/L)升高者7例,其中癫痫患者4例,头痛患者2例,颅内出血患者1例;其中1例癫痫患者的蛋白最高为1.51 g/L。脑脊液中免疫球蛋白IgG(正常值<0.34 g/L)水平升高者有7例,其中头痛患者2例,癫痫患者4例,颅内出血患者1例,水平最高者为以癫痫为表现的患者,达0.90 g/L。见表3。
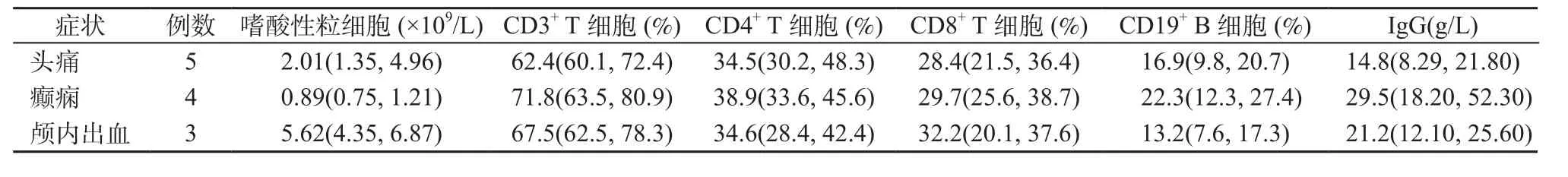
表2 12例脑并殖吸虫病患者外周血嗜酸性粒细胞、淋巴细胞亚群和免疫球蛋白检查结果Table 2 The content of eosinophilia, lymphocyte subpopulation, immunoglobulin in peripheral blood in 12 patients with cerebral paragonimiasis

表3 12例脑并殖吸虫病患者脑脊液检查结果Table 3 The results of cerebral fluid test in 12 patients with cerebral paragonimiasis
2.6 影像学检查 12例患者经头颅MR扫描发现均为多发占位性病灶,其中4例位于左侧枕叶,5例位于右侧枕叶,3例位于左侧或者右侧颞叶。T1加权成像(T1 weighted imaging, T1WI)呈高信号者10例,呈等信号或者低信号者2例;T2WI呈高信号者11例,呈等信号者1例;且有3例患者合并出现蛛网膜下腔出血征象。增强扫描见病灶形态不规则,其中9例表现为多发环形病灶,3例表现为哑铃样改变。病灶周围伴有水肿表现,具体影像学表现见图1A~C。
2.7 病理学检查 3例患者行脑组织活检(手术标本),HE染色见病灶呈肉芽肿性病变,周围有大量的嗜酸性粒细胞分层形成包绕(图1D),病灶中央微血管内可见血栓,其中2例可见夏科雷登结晶。
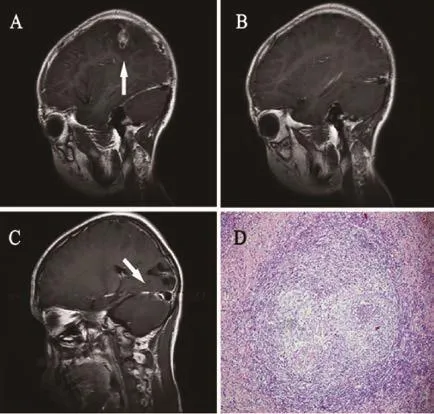
图1 脑并殖吸虫病患者头颅MR及脑组织病理图Figure 1 Head MR images and cerebral pathology feature in patients with cerebral paragonimiasis
2.8 误诊情况 12例患者均存在误诊情况,分别误诊为原发性癫痫、脑肿瘤或者脑卒中,见表1。所有患者从发病到诊断明确,长达1~24个月,确诊中位时长为7个月。
2.9 治疗和转归 患者临床治愈标准为临床症状消失,外周血嗜酸性粒细胞明显下降或接近正常,并殖吸虫 IgG 抗体转阴及颅内病灶变小、消失或者钙化[3]。所有患者均给予吡喹酮杀虫治疗,剂量为每日75 mg/kg,连用5 d为一疗程;每疗程间隔 1个月,使用1~3 个疗程。治疗期间同时给予抗癫痫、甘露醇、激素等药物对症治疗。出院后进行随访观察至今,短者 3月、长者6年,符合临床治愈标准。
3 讨 论
脑并殖吸虫病是并殖吸虫病按寄生部位分类的一个亚型。与寄生在其他部位的临床类型相比,脑并殖吸虫病常产生严重的后果甚至造成死亡。有研究表明,脑并殖吸虫病占脑部所有寄生虫感染的5%,占所有并殖吸虫病比例的27%,而脑并殖吸虫病患者中有约5%最终死亡[1,6-7]。造成患者死亡的原因与其临床症状非特异性、形态学表现不典型、临床诊治过程中的误诊或者诊断时间过长等因素密切相关。本文所报道的12例患者曾均被误诊为脑肿瘤、原发性癫痫及脑卒中等疾病,在临床上,脑并殖吸虫病仍然不为医务工作者所熟知。因此,进一步提高针对脑并殖吸虫病的诊断和鉴别诊断能力,减少漏诊和误诊,是在临床工作中迫切需要提高的能力之一。
有报道表明,脑并殖吸虫病的常见症状包括癫痫、失语、偏瘫、头痛、颅内出血等。这些表现均非脑并殖吸虫病的特征性症状,现研究认为不同临床症状的出现与并殖吸虫移行至颅内寄生的不同部位、虫体发育的阶段以及虫体分泌虫种蛋白量的多少有密切关系[8]。目前,并殖吸虫移行至颅内的病理生理学机制仍未完全阐明,主要的移行方式为并殖吸虫成虫或者童虫循纵隔而上,由包绕颈动脉及颈静脉的血管鞘上升,经破裂孔进入颅内,寄生部位以枕叶、颞叶及顶叶较为多见,额叶较为少见[9]。就本研究中患者的病灶部位而言,9例位于枕叶,3例位于颞叶,且未见有额叶寄生的患者,与文献报道一致[9]。此外,从患病年龄及诊断时长来看,本研究中青少年患者以颅内出血较为多见,确诊时间相对较短,可能与患者脑组织及颅内血管发育不完善及发病急骤有关;其他患者主要以头痛或者癫痫就诊,可能与患者症状表现不典型或者反复就医有关,因此,确诊时间相对较长。
嗜酸性粒细胞增多是临床考虑寄生虫病的重要线索之一。本研究中8例患者外周血及脑脊液中的嗜酸性粒细胞水平出现升高,但升高幅度并不一致,这与崔晶等[10]相关研究中发现的并殖吸虫病患者中65%的病例出现嗜酸性粒细胞明显升高的结果相一致。有研究表明脑裂头蚴病患者血嗜酸性粒细胞并无明显变化,这是脑并殖吸虫病与其他颅内寄生虫感染鉴别诊断的依据之一[11]。
寄生虫抗体检查是诊断寄生虫病的重要手段。本研究发现有9例患者呈并殖吸虫抗体阳性反应,存在与包括曼氏裂头蚴抗体、囊虫抗体、日本血吸虫抗体、广州管圆线虫抗体或旋毛虫抗体等交叉阳性反应的情况,还有3例患者未见呈并殖吸虫抗体阳性反应。由于血清学抗体检查与感染虫体数量,感染时间,患者的免疫应答能力,寄生虫抗体交叉反应等多种因素有关,因此,在诊断寄生虫病的过程中,针对患者病情资料须要综合分析判断,避免仅依赖于寄生虫相关抗体检查结果而造成误判。
细胞免疫及体液免疫水平的检查也是临床诊断寄生虫感染重要的参考项目之一。本研究发现所有患者CD4+T细胞及B细胞表达水平相对较高,并伴有IgG分泌增加,提示在感染并殖吸虫后引起的体液应答水平显著提高,诱导机体进行Th2的免疫应答,进而使IgG抗体分泌增加,这与蠕虫感染后引发机体的免疫反应相一致[12]。
脑脊液检查是明确颅内占位性病变的重要方法。本研究中以头痛或颅内出血为表现的患者颅内压力较高,可能与并殖吸虫在颅内寄生造成的占位影响更为明显有关;而癫痫患者脑脊液中的WBC、总蛋白及IgG含量相对较高,可能是因为并殖吸虫在颅内寄生分泌大量的虫体蛋白造成脑组织炎症反应相对剧烈,引起异常放电,从而使上述3项指标均明显上升[13]。
影像学研究表明,并殖吸虫在颅内寄生的形态描述较为多样,主要有葡萄串样、管道样、绳结样等特点[14-15]。但对文献及本研究中患者的信息进行总结发现,多发环状病灶伴有周边水肿带是脑并殖吸虫病影像学的共同特征,可能与并殖吸虫具有主动贯穿游走的特性有关。MR是显示寄生虫感染颅内病灶十分敏感的影像学手段。在使用MR扫描中发现,多数患者颅内病灶在T1WI及T2WI中呈高信号,其中T2WI或者T1FLAIR条件下对病灶显示更为清晰。
组织病理学研究表明,并殖吸虫在颅内感染后形成炎性肉芽肿性病变,病灶大约可以分为3层:最内层可见并殖吸虫虫卵、凝固性坏死或者夏科雷登结晶;中间层主要是胶原纤维包绕形成结缔组织;最外层是大量淋巴细胞、浆细胞及嗜酸性粒细胞的炎性浸润[9,16]。本研究中3例患者的脑组织病理学检查亦呈现肉芽肿性病变,存在大量炎性细胞浸润表现,与上述文献报道相一致,提示病理学检查也是诊断脑并殖吸虫病的重要方法。
与手术作为脑裂头蚴病的首选治疗方法不同,吡喹酮是治疗并殖吸虫病的首选方法[17]。在使用吡喹酮治疗过程中,须密切监测患者的临床症状和体征,给予脱水、营养神经、抑制癫痫、止血、抑制炎症反应等相关药物综合性治疗,并在每个疗程结束后复查头颅影像学,以明确病灶体积变化及周围水肿增减情况。本组12例患者均经吡喹酮治疗后随访至2017年12月31日未见复发。
脑并殖吸虫病是相对少见的食源性颅内寄生虫病,临床表现复杂多样,临床上误诊率、漏诊率或者延迟诊断率较高。因此,完整采集患者流行病学史和临床表现的信息,完善并综合分析外周血和脑脊液的嗜酸性粒细胞水平、寄生虫抗体及细胞体液应答等免疫学指标、颅内占位特异性脑脊液相关检查结果,结合组织病理学及影像学等多方面的医学资料,有利于增强临床医师对脑并殖吸虫病在颅内占位性疾病中的认知度,提高其对该疾病的认知及诊治水平。
[1]Furst T, Keiser J, Utzinger J. Global burden of human food-borne trematodiasis: a systematic review and meta-analysis[J]. Lancet Infect Dis, 2012, 12(3):210-221.
[2]Gong Z, Miao R, Shu M, et al. Paragonimiasis in children in Southwest China: a retrospective case reports review from 2005 to 2016[J]. Medicine (Baltimore), 2017, 96(25):e7265.
[3]Chai JY. Paragonimiasis[J]. Handb Clin Neurol, 2013, 114:283-296.
[4]Cui J, Wang ZQ, Wu F, et al. An outbreak of paragonimiosis in Zhengzhou City, China[J]. Acta Trop, 1998, 70(2):211-216.
[5]中华人民共和国卫生部. WS380-2012 并殖吸虫病的诊断[S].中华人民共和国卫生部,2012.
[6]Liu Q, Wei F, Liu W, et al. Paragonimiasis: an important foodborne zoonosis in China[J]. Trends Parasitol, 2008, 24(7):318-323.
[7]Nawa Y. Re-emergence of paragonimiasis[J]. Intern Med, 2000,39(5):353-354.
[8]李小丽,王磊,王非,等. 肺外并殖吸虫病的临床特点分析[J].热带医学杂志,2017,17(8):1039-1042,1059.
[9]Kristensson K, Masocha W, Bentivoglio M. Mechanisms of CNS invasion and damage by parasites[J]. Handb Clin Neurol, 2013,114:11-22.
[10]崔晶,王中全,毛福荣,等. 并殖吸虫病的流行病学、临床学及血清学诊断的研究[J]. 河南医学研究,2002,11(2):166-169.
[11]王磊,王非,齐志群,等. 24例脑裂头蚴病临床特点分析[J].中国热带医学,2016,16(7):698-701.
[12]Cortes A, Munoz-Antoli C, Esteban JG, et al. Th2 and Th1 responses: clear and hidden sides of immunity against intestinal helminths[J]. Trends Parasitol, 2017, 33(9):678-693.
[13]Kohli S, Farooq O, Jani RB, et al. Cerebral paragonimiasis: an unusual manifestation of a rare parasitic infection[J]. Pediatr Neurol, 2015, 52(3):366-369.
[14]李强,覃大明. CT和核磁共振成像在脑脊髓型并殖吸虫病诊断中的应用[J]. 中国寄生虫学与寄生虫病杂志,2015,33(1):18-20.
[15]Xia Y, Chen J, Ju Y, et al. Characteristic CT and MR imaging findings of cerebral paragonimiasis[J]. J Neuroradiol, 2016,43(3):200-206.
[16]Pittella JE. Pathology of CNS parasitic infections[J]. Handb Clin Neurol, 2013, 114:65-88.
[17]许炽熛. 食源性寄生虫病的防治[J]. 传染病信息,2007,20(1):9-10.
