重症肺炎患者血清降钙素原、C-反应蛋白、D二聚体及炎症因子水平变化及其临床意义
2018-03-13黄朋方恋陈波陆贞金志强魏莉
黄朋,方恋,陈波,陆贞,金志强,魏莉
(湖北医药学院附属随州医院、随州市中心医院急诊医学科,湖北 随州 441300)
肺炎是指细菌、真菌、病毒、支原体或衣原体等感染因素作用于终末支气管、肺泡或肺间质而诱发的肺部炎症[1]。随着病原体的变异、抗生素滥用所致的耐药性增加、免疫抑制宿主不断增加,高龄人群肺炎向重症肺炎进展概率增加[2-3]。重症肺炎是重症监护室(ICU)常见的感染性重症疾病,具有病情变化快、病死率高等特点,重症肺炎是脓毒症的重要基础病因之一,感染因素可诱发患者体内大量炎症细胞及炎性介质的释放,炎性介质可通过级联反应而诱发全身炎症反应综合征(SIRS),最终导致脓毒症、多器官功能衰竭(MODS)、急性呼吸窘迫综合征(ARDS)等[4-5]。病情评估及预后判断在重症肺炎的诊疗过程中具有重要意义,本研究通过探究血清降钙素原(PCT)、C-反应蛋白(CRP)、D二聚体及炎症因子水平变化,旨在为重症肺炎的临床诊治提供指导。
1 资料与方法
1.1 一般资料 本研究自2011年6月—2015年3月收集湖北医药学院附属随州医院呼吸科治疗的65例重症肺炎患者的临床资料,纳入标准:(1)年龄>18岁;(2)患者的临床症状、影像学检查、实验室检查提示肺炎;(3)依据2007年美国胸科学会和美国感染病学会制定的重症肺炎诊断标准[6];(4)医学伦理委员会审核批准,患者及其家属知情同意。排除标准:(1)合并肺部良恶性肿瘤、肺结核、肺栓塞、肺梗死等;(2)长期应用免疫抑制剂或糖皮质激素者;(3)合并泌尿系统、心血管系统、消化系统等部位感染;(4)入院后24 h内迅速死亡者;(5)存在系统性红斑狼疮等自身免疫性疾病或获得免疫缺陷综合征;(6)妊娠或哺乳期妇女;(7)外科手术后感染者。依据患者预后的不同将患者分为好转组40例,死亡组25例,两组患者性别、年龄、呼吸、体温、心率、白细胞计数、平均动脉压、氧合指数、急性生理和慢性健康状况评分Ⅱ(APACEⅡ)、合并症等一般资料均差异无统计学意义,具有可比性(P>0.05),具体数据见表1。
1.2 检测方法 所有患者均在入院后48 h之内送检标本,以检查病原菌感染情况。所有患者均在病程第1、3、7天转出ICU或死亡当日抽取外周静脉血10 mL,其中6 mL用于检测CRP、PCT及D二聚体,剩余4 mL用于检测白细胞介素-6(IL-6)、肿瘤坏死因子α(TNF-α)。CRP检测试剂盒由德国罗氏公司提供,检测仪器为德灵BNII全自动蛋白分析仪,其血清水平通过免疫比浊法测定;PCT检测试剂盒由德国罗氏公司提供,检测仪器为德国罗氏Elecsys 2010电化学发光分析仪,其血清水平通过固相免疫色谱法测定;D二聚体、TNF-α及IL-6检测试剂盒由北京普赞生物技术有限公司提供,检测仪器为南京德铁实验设备有限公司提供的美国Bio-rad 680酶标仪,其血清水平通过酶联免疫吸附法(ELISA)测定;CRP、PCT、D二聚体及炎性介质的血清水平测定均严格按照相关仪器的操作标准及试剂盒的说明书严格执行。

2 结果
2.1 两组患者病原菌感染情况 所有患者均在入院48 h内送检标本,通过血培养、痰培养或者胸水培养获得病原菌阳性占患者总人数的72.3%(47/65)。培养分离出革兰阳性菌占比15.38%(10/65),革兰阴性菌占比70.77%(46/65),真菌占比13.85%(9/65)。其中有26例患者标本培养分离出多种病原菌,见表2。
2.2 血清CRP水平比较 好转组患者血清CRP水平逐渐下降(P<0.05),死亡组患者血清CRP水平逐渐上升(P<0.05),两组患者病程第1天血清CRP水平差异无统计学意义(P>0.05),好转组第3、7天及转出或死亡前血清CRP水平明显低于同时段死亡组,差异有统计学意义(P<0.05),见表3。
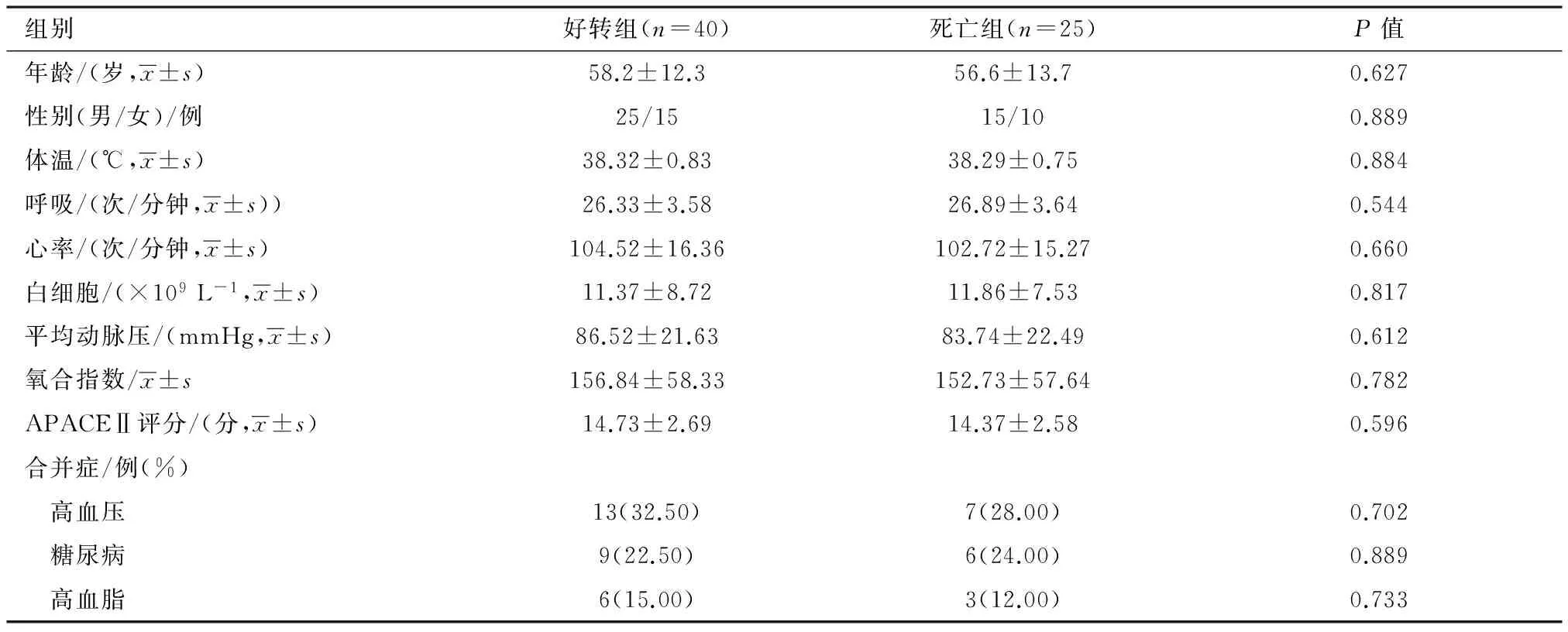
表1 两组患者一般资料比较
2.3 血清PCT水平比较 好转组患者血清PCT水平逐渐下降(P<0.05),死亡组患者血清PCT水平逐渐上升(P<0.05),两组患者病程第1天血清PCT水平差异无统计学意义(P>0.05),好转组第3、7天及转出或死亡前血清PCT水平明显低于同时段死亡组,差异有统计学意义(P<0.05),见表4。
2.4 血清D二聚体水平比较 好转组患者血清D二聚体水平逐渐下降(P<0.05),死亡组患者血清D二聚体水平逐渐上升(P<0.05),两组患者病程第1天血清D二聚体水平差异无统计学意义(P>0.05),好转组第3、7天及转出或死亡前血清D二聚体水平明显低于同时段死亡组,差异有统计学意义(P<0.05),见表5。
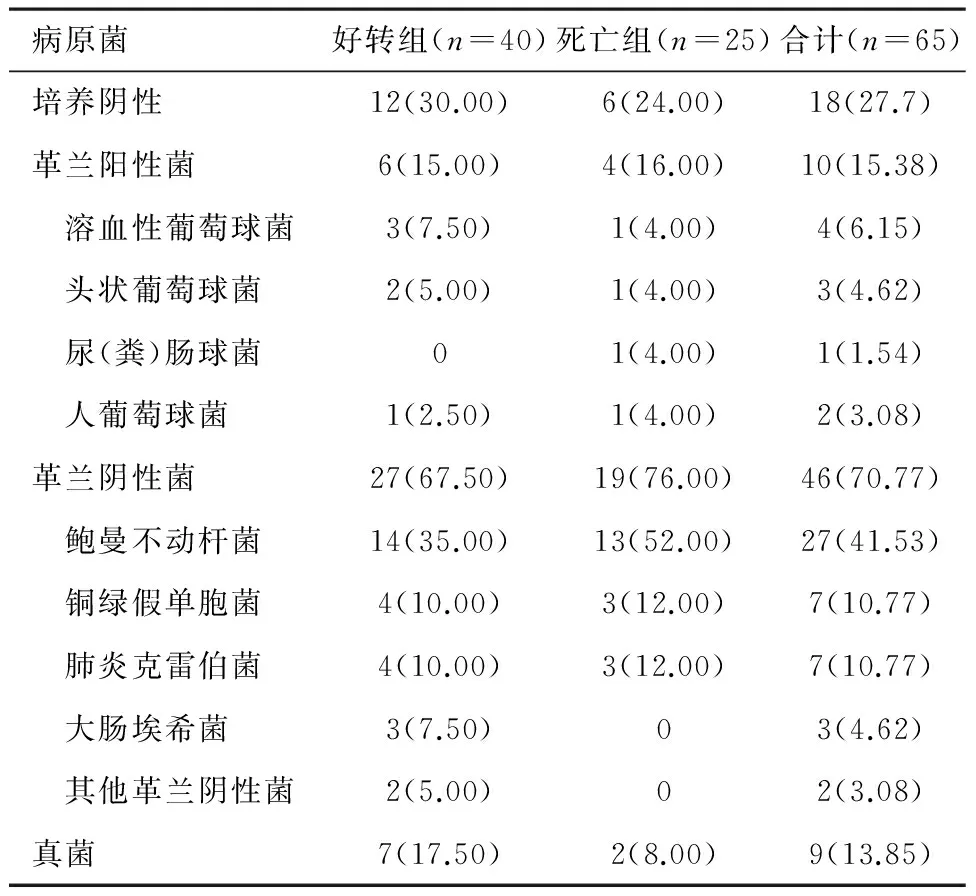
表2 两组患者病原菌感染情况/例(%)
表3 两组患者各时间段血清CRP水平比较
注:(1)整体分析为两因素重复测量的方差分析,组间两两比较为LSD-t分析,时间点间两两比较为差值t检验;(2)两两比较显著性标记,与同时段好转组比较,aP<0.05,与同组第1天比较,bP<0.05。
表4 两组患者各时间段血清PCT水平比较
注:(1)整体分析为两因素重复测量的方差分析,组间两两比较为LSD-t分析,时间点间两两比较为差值t检验;(2)两两比较显著性标记,与同时段好转组比较,aP<0.05,与同组第1天比较,bP<0.05。
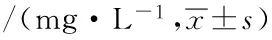
表5 两组患者各时间段血清D二聚体水平比较
注:(1)整体分析为两因素重复测量的方差分析,组间两两比较为LSD-t分析,时间点间两两比较为差值t检验;(2)两两比较显著性标记,与同时段好转组比较,aP<0.05,与同组第1天比较,bP<0.05。
2.5 血清IL-6水平比较 好转组与死亡组患者血清IL-6水平逐渐下降(P<0.05),好转组第1、3、7天及转出或死亡前血清IL-6水平明显低于同时段死亡组,差异有统计学意义(P<0.05),见表6。
2.6 血清TNF-α水平比较 好转组与死亡组患者血清TNF-α水平逐渐下降(P<0.05),好转组第1、3、7天及转出或死亡前血清TNF-α水平明显低于同时段死亡组,差异有统计学意义(P<0.05),见表7。
3 讨论
肺炎的病情发展取决于病原体的数量、侵袭力、释放的毒素以及机体对感染因素的免疫应答强弱程度等[7]。本研究中病原学培养阳性患者占患者总人数的72.3%,65例患者中标本的培养结果以革兰阴性菌为主,占70.77%,细菌、真菌等病原体可诱发中性粒细胞、巨噬细胞等大量趋化富集,炎性细胞释放大量炎性因子如IL-6、TNF-α,炎性因子又可进一步发生级联发应,促进炎症进展,最终发展成为重症肺炎、脓毒症或MODS等[8]。
CRP是急性感染时肝细胞分泌的一种球蛋白,可通过血清游离钙离子与病原体细胞膜上的磷酸胆碱结合,或与凋亡、坏死的细胞结合,增强单核巨噬细胞吞噬能力,激活补体系统,在淋巴细胞活化过程发挥调理素作用[9]。其血清水平与机体炎症活动水平呈正相关,机体在感染、肿瘤、组织损伤、坏死、局部缺血等情况下可明显增高,随着疾病好转,又可迅速降低至正常水平,血清CRP一般在机体感染后4~6 h增高,36~50 h达到峰值[10]。PCT是由甲状腺C细胞或单核细胞分泌的降钙素前体蛋白,正常情况下PCT不释放入血且一般不降解为有活性的降钙素,稳定性较高、外周血含量较低,而感染、应激、创伤、手术等病理状态均可使其迅速增高,相比于血沉、白细胞计数、细菌培养等传统诊断指标,PCT具有较高敏感性和特异性。本研究结果提示好转组患者血清CRP与PCT水平逐渐下降,死亡组患者血清CRP与PCT水平逐渐上升,好转组第3、7天及转出或死亡前血清CRP与PCT水平明显低于死亡组,这提示CRP与PCT与重症肺炎的病情进展密切相关,可作为重症肺炎的病情评估及预后判断的指标。
D二聚体是纤溶酶水解交联纤维蛋白而生成的特异性降解产物,为纤维蛋白降解产物中最小片段,反映机体纤溶亢进与高凝状态的分子标志物,重症肺炎患者血清大量炎性介质通过级联反应损伤血管内皮细胞,激活全身凝血系统,凝血因子消耗,纤溶系统受到抑制[11]。李长春等[12]研究显示D二聚体含量超过2 mg·L-1时社区获得性肺炎
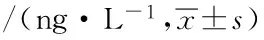
表6 两组患者各时间段血清IL-6水平比较
注:(1)整体分析为两因素重复测量的方差分析,组间两两比较为LSD-t分析,时间点间两两比较为差值t检验;(2)两两比较显著性标记,与同时段好转组比较,aP<0.05,与同组第1天比较,bP<0.05。
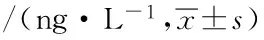
表7 两组患者各时间段血清TNF-α水平比较
注:(1)整体分析为两因素重复测量的方差分析,组间两两比较为LSD-t分析,时间点间两两比较为差值t检验;(2)两两比较显著性标记,与同时段好转组比较,aP<0.05,与同组第1天比较,bP<0.05。
1个月内病死率、需要血管活性药物或机械通气的风险显著提高。本研究结果提示好转组患者血清D二聚体水平逐渐下降,死亡组患者血清D二聚体水平逐渐上升,好转组第3、7天及转出或死亡前血清D二聚体水平明显低于死亡组,提示D二聚体动态监测有利于重症肺炎的病情评估。
TNF-α与IL-6是重症肺炎中炎症细胞早期释放的两种因子,也是患者机体维持内部稳态、抵御各种病原体的重要免疫调节因子,可诱发微循环与血管内皮等发生一系列病理改变[13]。TNF-α与IL-6适度增高有利于炎症的控制,若大量释放则可诱发过度的炎症反应及组织器官的损伤[14]。近年来已有较多研究发现TNF-α与IL-6与各类型肺炎、脓毒症等感染性疾病关系较为密切相关[15]。本研究结果提示重症肺炎初期TNF-α与IL-6均处于较高的水平,随着抗生素的应用及炎症细胞释放能力的下降,两组患者血清TNF-α与IL-6水平逐渐降低,但好转组血清TNF-α与IL-6水平明显低于死亡组,提示炎症因子水平与重症肺炎的预后密切相关。
综上所述,PCT、CRP、D二聚体、TNF-α与IL-6均可作为重症肺炎的病情评估及预后判断的指标,联合定期监测不仅可以了解病情的进展,而且可以评估治疗的有效性。
[1] PILLOUX L,CASSON N,SOMMER K,et al.Severe pneumonia due to Parachlamydia acanthamoebae following intranasal inoculation:a mice model[J].Microbes and Infection,2015,17(11):755-760.
[2] DOLL M,KLEINBERG M,KOKH D,et al.Loss of Virologic Control and Severe Pneumocystis pneumonia in an HIV-Infected Patient Receiving Chemotherapy for Non-Small Cell Lung Cancer[J].AIDS Res Hum Retroviruses,2016,32(1):4-5.
[3] 王平,王玺,张丽涓,等.低分子肝素对老年重症肺炎患者预后的影响[J].中华危重病急救医学,2013,25(12):734-737.
[4] LASSI ZS,IMDAD A,BHUTTA ZA.Short-course versus long-course intravenous therapy with the same antibiotic for severe community-acquired pneumonia in children aged two months to 59 months[J].Cochrane Database Syst Rev,2015(6):CD008032.
[5] 徐俊马,赵杰,贾晓民,等.多准则决策分析在重症肺炎集束化治疗中的意义[J].中华危重病急救医学,2015(10):796-799.
[6] MANDELL LA,WUNDERINK RG,ANZUETO A,et al.Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults[J].Clin Infect Dis,2007,44(Suppl 2):S27-S72.
[7] AFROZE F,PIETRONI MA,CHISTI MJ.Recurrent sclerema in a young infant presenting with severe sepsis and severe pneumonia:an uncommon but extremely life-threatening condition[J].J Health Popul Nutr,2013,31(4):538-542.
[8] MONSEL A,ZHU Y G,GENNAI S,et al.Therapeutic Effects of Human Mesenchymal Stem Cell-derived Microvesicles in Severe Pneumonia in Mice[J].American Journal of Respiratory and Critical Care Medicine,2015,192(3):324-336.
[9] TORRENTE C,MANZANILLA EG,BOSCH L,et al.Plasma iron,C-reactive protein,albumin,and plasma fibrinogen concentrations in dogs with systemic inflammatory response syndrome[J].J Vet Emerg Crit Care (San Antonio),2015,25(5):611-619.
[10] 王胜云,陈德昌.降钙素原和C-反应蛋白与脓毒症患者病情严重程度评分的相关性研究及其对预后的评估价值[J].中华危重病急救医学,2015,27(2):97-101.
[11] 韩宇,高传玉,秦秉玉,等.抗凝治疗对脓毒症凝血和炎症指标的影响及其意义[J].中华危重病急救医学,2015,27(2):102-105.
[12] 李长春,朱玉林,王亚亭,等.509例儿童社区获得性肺炎病原体及临床特征分析[J].安徽医药,2016,20(4):699-702.
[13] RATZINGER F,HASLACHER H,PERKMANN T,et al.Sepsis biomarkers in neutropaenic systemic inflammatory response syndrome patients on standard care wards[J].Eur J Clin Invest,2015,45(8):815-823.
[14] KOINUMA T,NUNOMIYA S,WADA M,et al.Concurrent treatment with a tumor necrosis factor-alpha inhibitor and veno-venous extracorporeal membrane oxygenation in a post-hematopoietic stem cell transplant patient with idiopathic pneumonia syndrome:a case report[J].J Intensive Care,2014,2(1):48.
[15] 张莉,杨根妹,李英梅,等.老年系统炎症反应综合征患者炎症因子水平改变及其临床意义的研究[J].中国医师杂志,2015,17(6):907-908.
