纳洛酮联合无创通气对老年慢性阻塞性肺疾病合并呼吸衰竭病人心功能的影响及疗效
2018-03-07
慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)是临床常见的一种慢性呼吸系统疾病,特点为持续不可逆气流受限,病人常表现为咳痰、慢性咳嗽、喘息、胸闷、呼吸困难等[1]。COPD的诱因主要有粉尘、颗粒、有害气体等,容易引起肺部炎症反应,影响肺部正常功能[2]。COPD多发生于老年人群中,由于老年人身体机能较差,活动耐量和生活质量明显下降,治疗难度较大[3]。近年来,COPD在我国的发病率逐年增加,尤其我国沙漠化和空气质量状况堪忧,发病率上升更为显著,严重威胁着人们的身体健康和生活质量。呼吸衰竭是COPD最主要的并发症,会引起病人肺栓塞、肺动脉高压、肺心病等严重疾病[4]。目前,通气治疗仍然是COPD常见的临床治疗手段,该方法能够在短时间内迅速缓解病情,然而无法根治疾病。纳洛酮能够降低病人肺动脉高压,升高血氧饱和度,对呼吸衰竭有明显的改善作用[5]。本研究探讨了纳洛酮联合无创通气对老年COPD合并呼吸衰竭病人血清N端脑钠肽前体(NT-proBNP)、高敏肌钙蛋白(hs-TNT)、胱抑素C(CysC)水平的影响及疗效。
1 资料与方法
1.1 研究对象 选择我院2014年2月到2017年2月收治的COPD合并呼吸衰竭老年病人80例纳入研究。病例纳入标准:(1)COPD符合2013年修订版的《慢性阻塞性肺疾病诊疗指南》中相关标准[6];(2)呼吸衰竭符合:动脉血气分析动脉血氧分压(PaO2)<60 mmHg,或合并有动脉血二氧化碳分压(PaCO2)>50 mmHg;(3)年龄60~80岁。病例排除标准:(1)伴发有恶性肿瘤者;(2)伴发有支气管哮喘、肺结核、间质性肺炎、肺栓塞等呼吸系统疾病者;(3)伴发有心律失常、心功能不全心血管疾病者;(4)肝肾功能不全者;(5)精神类疾病者。
1.2 一般资料 将80例入选病人按随机数字表法随机分为对照组和治疗组,各40例。对照组男25例,女15例;年龄60~80岁,平均(71.35±9.42)岁;体质量57~80 kg,平均(59.21±7.34) kg;病程5~18年,平均(11.41±3.79)年;肺功能分级:Ⅰ级6例、Ⅱ级12例、Ⅲ级20例、Ⅳ级2例;合并疾病:2型糖尿病5例、陈旧性肺结核8例、冠状动脉粥样硬化性心脏病12例、肺源性心脏病15例;本次急性发作诱因:受寒19例、吸烟8例、呼吸道感染9例、其他4例。治疗组男24例,女16例;年龄60~80岁,平均(73.11±10.06)岁;体质量55~78 kg,平均(58.24±9.30) kg;病程5~19年,平均(12.42±4.14)年;肺功能分级:Ⅰ级8例、Ⅱ级11例、Ⅲ级19例、Ⅳ级2例;合并疾病:2型糖尿病6例、陈旧性肺结核9例、冠状动脉粥样硬化性心脏病10例、肺源性心脏病15例;本次急性发作诱因:受寒20例、吸烟7例、呼吸道感染7例、其他6例。比较2组的一般资料,差异均无统计学意义(P>0.05),具有可比性。所有病人在研究开始前被告知本研究方案并签署知情同意书,本研究经本院医学伦理委员会批准。
1.3 治疗方法 病人均先给予纠正电解质紊乱、解痉平喘、止咳化痰、抗炎、抗感染等治疗。对照组病人给予无创呼吸机正压通气治疗,具体为:首先为病人选用贴合面部的面罩,然后调节840 Ventilator System为N-SPONT呼吸模式(参数设置为:吸氧浓度为35%~45%,吸气压为10~20 cm H2O,呼气末正压为5~10 cm H2O,呼吸频率为12~20次/min),每日通气2~3次,每次通气3~4 h,每日累计通气在8 h以上。治疗组病人在对照组治疗的基础上给予纳洛酮(吉林敖东药业集团延吉股份有限公司,规格0.4 mg/支,国药准字H20066188)治疗,具体为:首次应用将0.8 mg纳洛酮注射液溶于20 ml生理盐水中静脉推注,其后将2 mg纳洛酮注射液溶于100 ml生理盐水中静脉滴注,2次/d。2组均连续治疗7 d。
1.4 临床疗效 临床疗效评价分为3个等级。(1)显效:咳嗽、咳痰、气喘等临床症状明显好转,精神状态大为改观,动脉血气指标明显改善;(2)有效:咳嗽、咳痰、气喘等临床症状有所好转,精神状态有所改善,动脉血气指标有所改善;(3)无效:咳嗽、咳痰、气喘等临床症状无好转,病情甚至恶化[6]。总有效率=(显效例数+有效例数)/总例数×100%。
1.5 检测指标 在空腹状态下,2组病人均于治疗前后抽取静脉血5 ml,以2000 r/min离心15 min以分离血清。检测并比较2组病人治疗前后血清NT-proBNP、hs-TNT及CysC水平。血清NT-proBNP水平的检测采用电化学发光免疫夹心法,所用试剂盒购自Roche公司;血清hs-TNT和CysC水平的检测采用酶联免疫吸附(ELISA)法,所用试剂盒均购自南京森贝伽生物科技有限公司;所有操作均严格按照检测试剂盒说明书进行。

2 结果
2.1 2组临床疗效比较 治疗组总有效率显著高于对照组,差异具有统计学意义(χ2=5.165,P=0.023)。见表1。
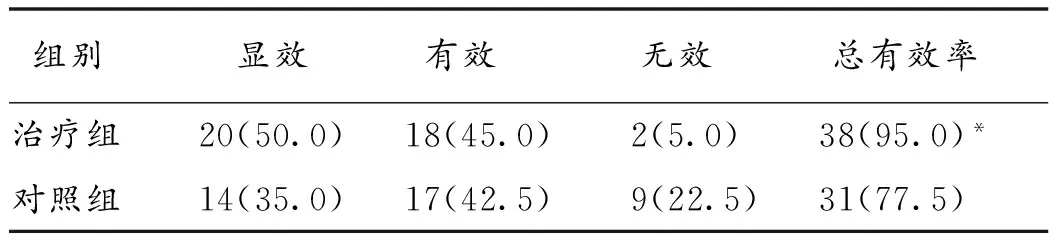
表1 2组临床疗效比较(n,%,n=40)
注:与对照组比较,*P<0.05
2.2 2组病人治疗前后血清NT-proBNP、hs-TNT、CysC水平比较 治疗前,2组病人血清NT-proBNP、hs-TNT、CysC水平比较差异无统计学意义(P>0.05);治疗后,2组病人血清NT-proBNP、hs-TNT、CysC水平均明显低于治疗前,且治疗组均明显低于对照组,差异均具有统计学意义(P<0.05)。见表2。
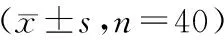
表2 2组病人治疗前后血清NT-proBNP、hs-TNT、CysC水平比较
注:与治疗前比较,*P<0.05;与对照组比较,△P<0.05
3 讨论
COPD多由肺气肿、慢性支气管炎引发气流阻塞所致,在全球范围内具有较高的发病率,高达10%,在我国的发病率为8.2%,且病死率较高,为全球第四大致死病因,严重威胁着人们的身体健康[7]。COPD病人大多为老年人,且往往伴有呼吸衰竭,而老年病人身体状况较差,治疗难度较大且预后不理想,因此选用适于老年COPD合并呼吸衰竭病人的安全有效措施具有重要的临床意义。COPD合并呼吸衰竭的传统治疗措施为无创通气,为一种非侵入性的操作,能够迅速提高病人肺泡内气体量,提高PaO2,改善高碳酸血症,疗效明显,然而无法取得彻底治疗的效果[8]。纳洛酮是一种阿片受体拮抗剂,能够通过竞争性拮抗阿片受体来阻断阿片类物质在中枢神经系统中的呼吸抑制,发挥解除呼吸抑制和改善病人意识的作用[9]。
本研究结果显示,治疗组病人的总有效率明显高于对照组,提示纳洛酮联合无创通气治疗COPD合并呼吸衰竭老年病人的临床疗效显著。无创通气具有低费用、创伤小的优势,能够在短时间内迅速增加肺泡内气体量,升高肺泡和气道内的压力,提升换气效能,改善氧分压,有效缓解病人的呼吸衰竭。纳洛酮能够显著纠正中枢性的呼吸衰竭,提高血氧分压并降低肺动脉高压[10]。因此纳洛酮联合无创通气具有协同作用,治疗COPD合并呼吸衰竭疗效显著。
NT-proBNP是一种新型的心脏标志物,能够反映心脏代偿功能,用于病人心功能的评价,其在血清中的水平越高表明心功能越低。hs-TNT是一种心脏特异性抗原,其在心肌细胞受损后大量释放进入血液,因此其血清水平越高表明心肌受损越严重[11]。有文献报道[12],随着心功能的恢复,血清hs-TNT水平下降,但仍高于健康人群,故血清hs-TNT水平能够反映出COPD病人的严重程度。CysC是一种巯基蛋白酶抑制剂,常用于肾功能的评价,而近年来发现其血清水平与COPD等疾病也有密切联系,其在血清中水平标志COPD的严重程度[13]。本研究结果显示,治疗后,2组病人血清NT-proBNP、hs-TNT、CysC水平均明显低于治疗前,且治疗组病人血清NT-proBNP、hs-TNT、CysC水平均明显低于对照组,说明纳洛酮联合无创通气能够明显降低COPD合并呼吸衰竭老年病人的血清NT-proBNP、hs-TNT及CysC水平。提示纳洛酮联合无创通气治疗COPD合并呼吸衰竭的老年病人,有利于其心功能和心肌细胞的恢复。
综上所述,纳洛酮联合无创通气治疗COPD合并呼吸衰竭老年病人的临床疗效显著,能够迅速缓解病情,降低病人血清NT-proBNP、hs-TNT及CysC水平,有利于病人心功能和心肌细胞的恢复,值得在临床上推广应用。
[1] Curtis JL. At the checkpoint: Lung CD8(+) T Cells, respiratory viruses, and chronic obstructive pulmonary disease[J]. Am J Respir Crit Care Med, 2016, 193(6):600-602.
[2] Hillas G, Perlikos F, Toumpanakis D, et al. Controlled mechanical ventilation attenuates the systemic inflammation of severe chronic obstructive pulmonary disease exacerbations[J]. Am J Respir Crit Care Med, 2016, 193(6):696-698.
[3] Hurst JR. Precision medicine in chronic obstructive pulmonary disease[J]. Am J Respir Crit Care Med, 2016, 193(6):593-594.
[4] Papaioannou AI, Bartziokas K, Papiris S, et al. Duration of hospitalization and lung function deterioration as predictors of future chronic obstructive pulmonary disease exacerbations[J]. Am J Respir Crit Care Med, 2016, 193(6):698-700.
[5] 黄建亮. 纳洛酮联合无创呼吸机对老年慢性阻塞性肺疾病合并呼吸衰竭患者的疗效观察[J]. 全科医学临床与教育, 2016,14(5):529-531.
[6] 王振贤, 郑友峰, 梁勇, 等. 机械通气治疗合并呼吸衰竭的急性加重期慢性阻塞性肺病患者的疗效[J]. 中国老年学杂志, 2015, 35(4):916-917.
[7] Kim JY, Jeon OC, Moon HT, et al. Preclinical safety evaluation of low molecular weight heparin-deoxycholate conjugates as an oral anticoagulant[J].J Appl Toxicol, 2016, 36(1):76-93.
[8] 孔维香. 无创机械通气治疗慢性阻塞性肺疾病急性加重期呼吸衰竭合并肺大泡的疗效观察[J]. 实用老年医学, 2014,28(10):836-838.
[9] 张维新, 陈运和, 肖翔宇. 纳洛酮联合Bipap呼吸机治疗慢性阻塞性肺病急性加重期合并Ⅱ型呼吸衰竭疗效观察[J]. 江西医药, 2010,45(5):442-443.
[10] 李兆昌.纳洛酮与无创呼吸机联合在 COPD 并发呼吸衰竭治疗中的应用分析[J].临床肺科杂志, 2014, 19(6):984-986.
[11] 李发久, 李承红, 朱紫阳.血浆NT-proBNP与COPD患者严重程度的相关性研究[J]. 实用老年医学, 2015,29(11):954-955.
[12] 杨永学, 尹小华, 杨大兴, 等. N末端脑钠肽对急性呼吸困难病因诊断的价值[J]. 实用医院临床杂志,2010, 7(6):63-65.
[13] 马伟. 纳洛酮联合无创呼吸机在慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者中的应用[J]. 临床荟萃, 2015,30(2):293-296.
