不同原发肿瘤的脑转移瘤的MR表现
2018-03-07辽宁省抚顺市中心医院磁共振科辽宁抚顺113006
1.辽宁省抚顺市中心医院磁共振科(辽宁 抚顺 113006)
2.辽宁省抚顺市中心医院影像科(辽宁 抚顺 113006)
马 茜1 苗 红1 张 帅2赵新光1 狄 湛1 裴中力1杜 爽1 刘 博1 张洪峰1
脑转移瘤在颅脑肿瘤、肺癌、乳腺癌等相关恶性肿瘤转移灶中比较常见,通常情况脑转移瘤发生肿瘤多处于晚期阶段[1],自然生存期不超过3个月。临床上脑转移瘤部位、大小等情况在很大程度上直接关系到原发肿瘤患者治疗方案制定及预后判断[2]。为此早期发现、诊断脑转移瘤具有十分重要的意义。目前临床诊断脑转移瘤影像学方法以CT、MR为主,其中MR相比CT对隐匿小转移瘤检出敏感度更高,且病灶细节显示更清晰[3],且临床证实MR相比CT诊断脑转移瘤有优势。基于此,本研究对本院2013年1月~2016年4月经临床、病理证实125例脑转移瘤患者MR影像学资料进行回顾性分析,观察不同原发肿瘤脑转移瘤MR表现。报告如下。
1 资料与方法
1.1 临床资料抽取本院2013年1月~2016年4月收治的脑转移瘤患者125例,所有患者经临床、病理证实,MR影像学资料及其他相关资料完整。其中男82例,女43例;年龄18~80岁,平均(48.3±10.4)岁。原发肿瘤:肺癌95例,其中腺癌48例,小细胞肺癌24例,鳞癌18例,大细胞肺癌5例;乳腺癌15例;结直肠癌9例;其他6例。
1.2 检查方法本组125例患者均接受磁共振(MR)检查,德国西门子1.5T Avanto磁共振扫描机完成,八通道头线圈,均先行T1WI、T2WI平扫,T1WI平扫SE序列TR、TE分别为450ms、12ms,层厚5.5mm,层间距1.3mm;T2WI平扫SE序列TR、TE分别为4000ms、100ms,层厚、层间距同T1WI平扫。随后均行MR增强扫描,对患者肘静脉以2~3mL/s速率注射钆喷酸葡胺对比剂,剂量0.1mmol/kg;轴位、矢状位、冠状位扫描序列及参数与平扫T1WI SE相同。部分患者加行磁敏感成像(SWI),TR、TE分别为48ms、40ms,层厚2mm,层间隔1mm。
2名影像学副主任医师对MR图像分析,主要包括脑转移瘤与否、转移瘤部位、数目、大小、形态、肿瘤信号表现、病灶强化方式、瘤周水肿等内容,同时通过SWI检查观察瘤内出血、血管情况,SWI图像上显示瘤内极低信号灶且与附近血管不存在延续特点判断为瘤内出血,依据清晰程度分为0级、1级、2级、3级,3级表示十分清晰;SWI图像上瘤内条形低信号且和供血动脉相连判断为瘤内血管。2名医师分别独立阅片,意见一致为阅片有效。
1.3 统计学方法SPSS19.0统计软件分析数据,计数资料以%表示,行χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 脑转移瘤部位本组125例患者脑转移瘤病灶共350个,其中顶叶105个,枕叶81个,颞叶60个,额叶53个,脑干、小脑42个,基底节区9个。48例腺癌患者脑转移瘤位于顶叶55个,位于枕叶41个;小细胞肺癌患者脑转移瘤位于颞叶19个;鳞癌患者脑转移瘤位于额叶21个。乳腺癌患者脑转移瘤位于脑干、小脑20个。
2.2 脑转移瘤数目、大小、形态350个转移瘤中多发108例,单发17例;其中小细胞肺癌多发比率最高,为95.83%,其次是乳腺癌,为93.33%。不同原发肿瘤类型患者脑转移瘤数目比较差异无统计学意义(χ2=3.664,P>0.05),大细胞肺癌、其他病例数较少,不纳入统计学处理中,见表1。不同原发肿瘤患者脑转移瘤大小比较差异有统计学意义(χ2=100.365,P<0.05),具体情况见表2。形态方面,125例脑转移瘤患者表现出圆形或类圆形85例,不规则状40例。
2.3 信号表现350个脑转移瘤灶中,MR平扫显示T1WI等或略低信号,T2WI高信号;均匀强化203个,不均匀强化77个,环形强化70个。
2.4 瘤周水肿情况不同原发肿瘤患者脑转移瘤周围水肿程度比较差异有统计学意义(χ2=85.126,P<0.05)。见表3。
2.5 SWI显示瘤内出血、瘤内血管情况125例患者中加以SWI检查54例,其中SWI图像上显示瘤内出血24例(44.44%),T1WI平扫显示瘤内出血12例(22.22%),SWI对瘤内出血检出率明显高于T1WI平扫检查(χ2=6.000,P<0.05)。SWI显示引流血管11条,T1WI显示5条。
3 讨 论
脑转移瘤主要通过血行途径转移,为恶性肿瘤常见转移部位[4],具体来说,原发肿瘤对周边血管侵入后肿瘤栓子岁静脉血流至右房系统,接着进入肺循环,而较大瘤栓不能经由肺毛细血管,因而沉于肺中形成转移瘤,而部分瘤细胞或肺瘤细胞能经由肺循环至左心,最终经由动脉血流至脑内,形成脑转移瘤[5]。为此临床肺癌脑转移瘤最为常见。本组125例脑转移瘤患者中原发肿瘤为肺癌95例,占76.00%,比贾福艳等[6]人的80.00%略低。
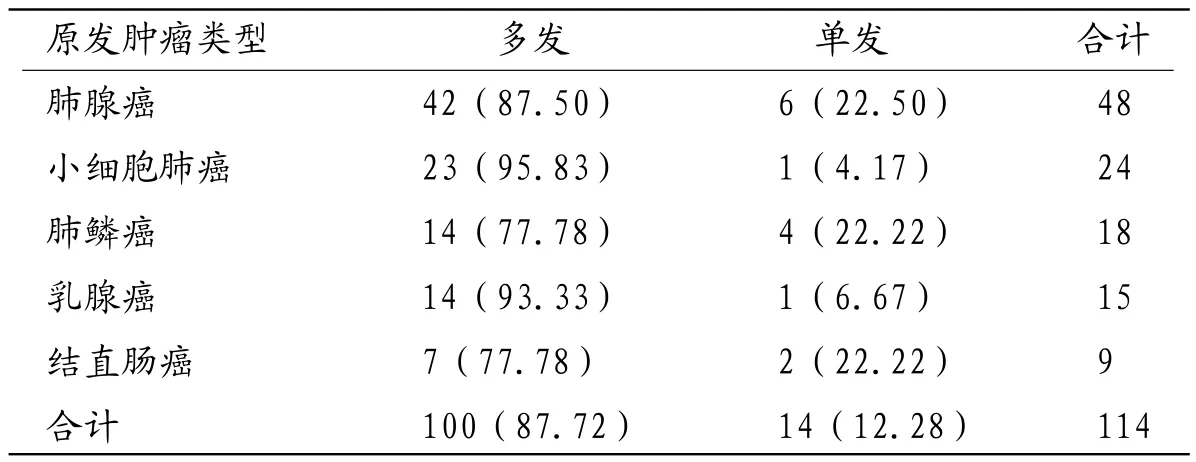
表1 不同原发肿瘤患者脑转移瘤数目情况[例(%)]
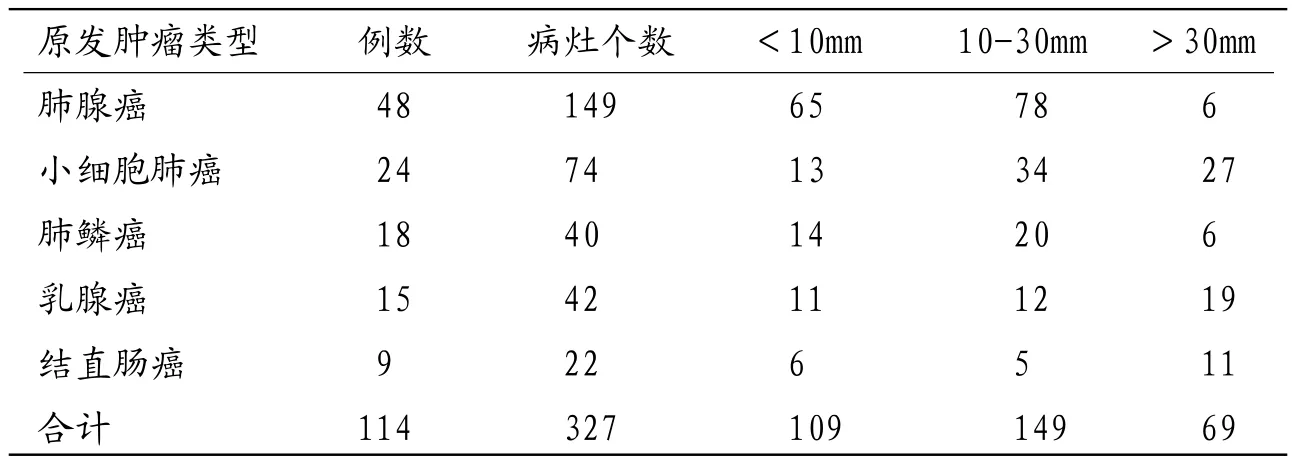
表2 不同原发肿瘤患者脑转移瘤大小情况(个)
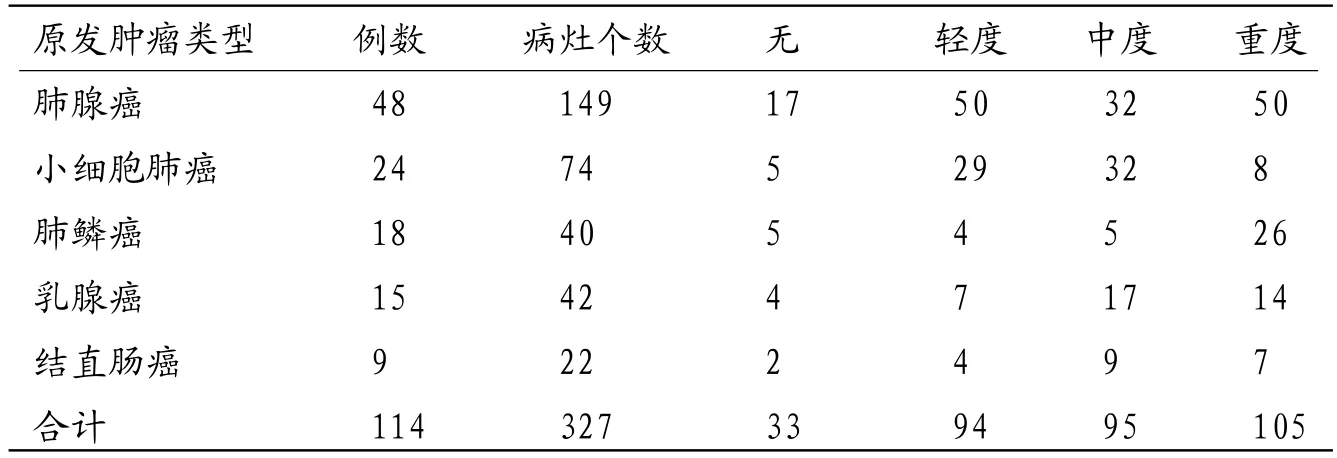
表3 不同原发肿瘤患者脑转移瘤周水肿情况(个)
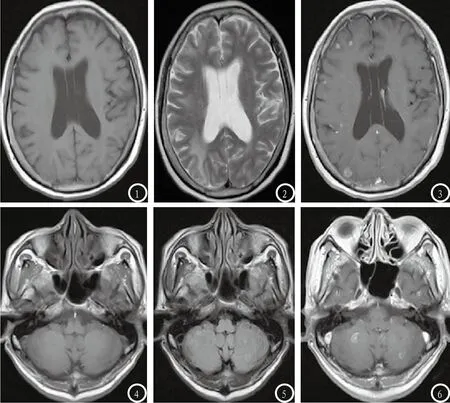
图1-3 为同一患者,男,58岁,肺小细胞癌,图1显示T1WI略低信号,图2显示T2WI高信号;图3增强扫描显示部分病灶结节状均匀强化,重度水肿。图4-6为同一患者,女,50岁,乳腺癌,图4显示两侧小脑半球类圆形,T1WI等信号;图5显示T2WI略高信号;图6增强扫描后病灶环形强化,不存在瘤周水肿。
近年来MR成为脑转移瘤诊断的主要影像学手段,具有多序列成像、无电辐射损伤、软组织分辨率高等特点[7],且增强扫描对转移瘤细微变化能清晰显示。本组125例脑转移瘤患者均行MR检查,检出转移瘤灶共350个,其中顶叶105个,占30.00%,这是因为顶叶属于颅脑动脉供血部位,血流量大,这可能是顶叶部位转移瘤发生率最高的原因之一;基底节区转移瘤发生最少,占2.57%,这是因为该部位属于深穿支动脉血液供应处,血管细小、血流慢,因此转移瘤发生少。125例患者中多发108例,占86.40%,表明脑转移瘤典型特征为多发病灶,这与血行转移特点密切相关。本研究不同原发肿瘤患者脑转移瘤数目比较无显著差异(P>0.05),这与相关文献[8]报道不一致,这可能与选择原发肿瘤类型不同、恶性程度不同等有关。脑转移瘤大小方面,肺癌转移瘤直径10~30mm最多,而乳腺癌、结直肠癌转移瘤直径30mm以上均最多,分别占45.24%、50.00%;不同原发肿瘤脑转移瘤大小比较差异显著,表明脑转移瘤大小与原发肿瘤相关。瘤周水肿作为脑转移瘤典型特征之一,通常表现出“小病灶、大水肿”特点[9];瘤周水肿通常出现于脑白质,这是因为脑灰质结构紧密,而脑白质结构相对松弛;同时瘤周水肿发生与肿瘤破坏血脑屏障、脑组织结构密切相关[10]。本研究结果显示不同原发肿瘤脑转移瘤瘤周水肿程度比较差异有统计学意义(P<0.05)。但本研究未对瘤体大小与瘤周水肿关系进行分析,为此关于“小病灶、大水肿”机制笔者尚不明确,可能与病灶大小、种植解剖部位有关。
信号表现方面,本组125例患者经MR平扫显示T1WI多为低或略低信号,T2WI以高信号为主,这是因为相比正常脑白质,肿瘤细胞含水量相对多,因此呈现T1WI低信号、T2WI高信号特点,部分病灶T1WI高信号,这可能与瘤内出血、合并高血压等有关。同时对125例患者均行MR增强扫描,对部分隐匿病灶更清晰显示,MR增强扫描显示均匀强化203个,占58.00%,且以环状、结节状为主[11]。此外,本组54例患者还给予SWI检查,主要是通过对组织磁化属性反映达到诊断的目的,其序列基础为T2加权梯度回波序列,分辨率高。本研究结果显示SWI显示瘤内出血24例,显示引流血管11条,比平扫T1WI显示12例、5条多,特别是瘤内出血显示有明显差异。可见SWI在脑转移瘤瘤内出血、引流血管检出上有优势,可补充常规MR检查,提高对脑转移瘤的影像学认识。本文为回顾性分析,关于病例选取、MR序列选择等方面存在一定的不足,可能影响结果,为此需进一步扩大病例数研究,同时关于MR不同序列作用需深入分析,如MR增强FLAIR序列,被认为在颅底、浅表皮质转移瘤诊断上有明显优势[12]。
综上所述,不同原发肿瘤脑转移瘤MR征象不一,侧重点不同,由此为脑转移瘤原发肿瘤类反推提供参考。MR增强扫描、SWI对脑转移瘤诊断具有十分重要的意义。
[1]Kim ES,Chang JH,Choi HS,et al.Diagnostic yield of double-dose gadobutrol in the detection of brain metastasis:intraindividual comparison with double-dose gadopentetate dimeglumine[J].AJNR Am J Neuroradiol,2010,31(6):1055-1058.
[2]米霞.41例脑先行肺癌脑转移瘤的影像学分析[J].中国CT和MRI杂志,2011,9(1):28-30.
[3]孙朋朋,庄培恋,郑林丰,等.3.0T MR不同序列扫描技术在肺癌脑转移诊断中的应用[J].实用放射学杂志,2011,27(1):5-8.
[4]黄文才,陆建平.单发脑转移瘤与高级别胶质瘤MR灌注加权成像鉴别诊断[J].中国临床医学影像杂志,2010,21(9):609-612.
[5]姜波,薛婷.MRI在肺癌脑转移中的诊断价值评价[J].中国CT和MRI杂志,2014,12(7):30-32.
[6]贾福艳,宋伟兴,白振武,等.脑转移瘤的MRI诊断[J].海南医学,2012,23(10):81-84.
[7]张顺镇,许晓金,杨永贵,等.MRI常规增强与延迟增强诊断脑转移瘤敏感性的对比研究[J].中国医学影像学杂志,2011,19(11):850-853.
[8]李岩,牛广明,韩晓东,等.常见恶性肿瘤颅内转移的MRI征象分析[J].医学影像学杂志,2014,24(6):1038-1041.
[9]刘彭华.颅内单发脑转移瘤的MR征象分析[J].实用医学杂志,2011,27(6):1049-1050.
[10]吴蔚,杨清,杨志英,等.低场MRI对孤立脑转移瘤的诊断价值[J].西部医学,2010,22(10):1911-1912.
[11]Rades D,Nadrowitz R,Buchmann I,et al.Radiolabeled cetuximab plus whole-brain irradiation(WBI) for the treatment of brain metastases from nonsmall cell lung cancer(NSCLC)[J].Strahlenther Onkol,2010,186(8):458-462.
[12]刘良卿,郑建刚,梅莉,等.MR增强FLAIR序列对脑转移瘤的诊断价值[J].中国CT和MRI杂志,2010,8(5):18-20.
