中西医结合治疗急性胰腺炎120例临床观察
2018-03-06陈成
陈成
义乌市中心医院急诊科,浙江 义乌 322000
急性胰腺炎是由多种病因引起的一种临床上较为常见的急腹症,其主要发病机制是患者胰腺与其邻近组织被胰酶消化而引发的一种化学性炎症反应[1]。临床表现以发热、恶心、呕吐、持续腹痛等不适为主,严重时甚至发生休克、低血压等,并可伴有多器官损害。近年来,随着人们生活水平的不断提升,急性胰腺炎的发病率呈逐渐上升趋势[2]。目前临床以药物保守治疗为主,取得了一定的疗效。为了寻找更有效的临床治疗方案,笔者在常规西药治疗基础上加用中药治疗急性胰腺炎,取得了满意效果,报道如下。
1 临床资料
1.1 一般资料 选取本院2015年7月—2017年8月治疗的120例急性胰腺炎患者,随机分为对照组与观察组,每组60例。对照组男36例,女24例;年龄21~60岁,平均(40.25±4.06)岁;病程3~58 h,平均(12.75±5.09)h。观察组男31例,女29例;年龄23~59岁,平均(43.55±3.13)岁;病程2.5~62 h,平均(17.81±4.28)h。2组性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《急性胰腺炎诊治指南(2014)》[3]中的相关诊断标准:①急性发作的上腹部疼痛,多呈持续性,疼痛剧烈,伴腹胀、恶心、呕吐等;②血清淀粉酶和(或)脂肪酶升高大于正常值的3倍或以上;③具有急性胰腺炎特征的CT表现。
1.3 辨证标准 参照《急性胰腺炎中医诊疗专家共识意见》[4]中腑实热结证的辨证标准。主症:腹部疼痛剧烈,甚至从心下至少腹痛满不可近,有痞满燥实坚征象。次症:恶心呕吐,日晡潮热,口干口渴,小便短赤,舌质红、苔黄厚腻或燥,脉洪大或滑数。主症2项加次症2项即可辨为腑实热结证。
1.4 纳入标准 ①年龄18~70岁;②符合上述诊断标准和辨证标准;③自愿参与本研究,并签署知情同意书。
1.5 排除标准 ①伴有严重脏器损伤的患者;②妊娠或哺乳期妇女;③重度胰腺炎或胰腺坏死、脓肿、囊肿等;④有严重心脑血管疾病者。
2 治疗方法
2.1 对照组 给予常规西药治疗,入院给予禁食水、补充液体、维持水电解质及酸碱平衡,腹部胀痛明显者给予插鼻胃管进行胃肠减压。治疗药物:①氢溴酸山莨菪碱注射液(成都第一药业有限公司,国药准字H51021970),肌肉注射,每天2次,每次10 mg;②醋酸奥曲肽(北京四环制药有限公司,国药准字H20052397)皮下注射,首次用量0.1 mg,维持量每天3次,每次0.05 mg;③甲硝唑葡萄糖注射液(大连泰华药业有限公司,国药准字H21024292),静脉滴注,首次用量15 mg/kg,维持量每天3次,每次15 mg/kg;④头孢曲松(大连美罗大药厂,国药准字H21020836)2 g配入0.9%氯化钠溶液250 mL,静脉滴注,每天1次。
2.2 观察组 在对照组治疗基础上加用中药内服,组方:白芍30 g,芒硝(冲服)、莱菔子各20 g,大黄(后下)、柴胡、黄芩、枳实、厚朴、赤芍各15 g,木香、延胡索各12 g。水煎取汁400 mL,每天服用2次,每次200 mL。
2组均连续治疗14天,提前治愈的患者持续观察相关临床指标。
3 观察指标与统计学方法
3.1 观察指标 ①根据患者发热、呕吐等症状的缓解情况评估治疗效果;②治疗前后每天早上7点抽取患者静脉血进行化验,记录患者血白细胞、血清淀粉酶、尿淀粉酶值恢复正常所需时间;③采用视觉模拟评分法(VAS)评估患者治疗前后的疼痛情况,0分为无痛;1~3分为轻微疼痛,可耐受;4~7分为影响睡眠,仍可耐受;8~10分疼痛剧烈,难以耐受,睡眠及饮食均受到影响。
3.2 统计学方法 采用SPSS17.0统计学软件处理数据。计量资料以(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 治愈:治疗3天内发热、呕吐、腹痛、反跳痛、压痛等症状体征缓解,7天内完全消失,血白细胞、血清淀粉酶及尿淀粉酶等指标均恢复正常;显效:治疗7天后,患者临床症状体征逐渐消失,实验室指标均接近正常值;有效:治疗7天后,患者临床症状改善,其他项指标均下降;无效:患者临床症状无改善,甚至加重。
4.2 2组临床疗效比较 见表1。对照组总有效率81.67%,低于观察组的95.00%,差异有统计学意义(P<0.05)。

表1 2组临床疗效比较 例(%)
4.3 2组血白细胞、血清淀粉酶及尿淀粉酶恢复时间比较 见表2。观察组血白细胞、血清淀粉酶、尿淀粉酶恢复正常时间均短于对照组,差异均有统计学意义(P<0.05)。
表2 2组血白细胞、血清淀粉酶及尿淀粉酶恢复时间比较(±s)d

表2 2组血白细胞、血清淀粉酶及尿淀粉酶恢复时间比较(±s)d
与对照组比较,①P<0.05
组 别对照组观察组n 6 0 6 0血白细胞8.6±0.9 8.1±0.7①血清淀粉酶5.4±0.9 3.9±0.7①尿淀粉酶6.8±1.8 5.1±1.4①
4.4 2组治疗前后VAS评分比较 见表3。治疗前,2组VAS评分比较,差异无统计学意义(P>0.05)。治疗后,2组VAS评分均较治疗前降低,差异均有统计学意义(P<0.05);观察组VAS评分低于对照组,差异有统计学意义(P<0.05)。
表3 2组治疗前后VAS评分比较(±s) 分
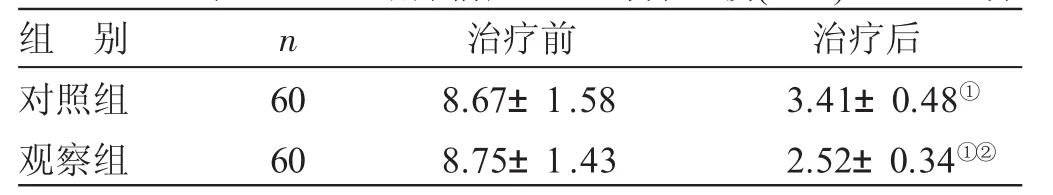
表3 2组治疗前后VAS评分比较(±s) 分
与同组治疗前比较,①P<0.05;与对照组治疗后比较,②P<0.05
组 别对照组观察组n 6 0 6 0治疗前8.6 7±1.5 8 8.7 5±1.4 3治疗后3.4 1±0.4 8①2.5 2±0.3 4①②
4.5 不良反应 治疗期间,2组均未出现不良反应。
5 讨论
急性胰腺炎是一种发病比较急骤,病情进展迅速的急腹症,若治疗不及时将导致多器官功能衰竭,甚至危及生命[5]。目前认为急性胰腺炎的主要发病原因主要有以下几点:胆道疾病、酒精、高血压病、高血脂症、暴饮暴食等[6]。对急性胰腺炎临床多采用禁食、抑酸、抑制胰酶分泌、抗感染、营养支持等对症治疗。但往往只能缓解症状,很难彻底根治。
中医学认为,急性胰腺炎属里证、热证、胁痛等范畴,主要因暴饮暴食、大量酗酒、过度疲劳等导致肝失疏泄,机体气机紊乱,使脾胃升降失调,湿热郁结于中焦;或因饮食失节,损伤脾胃,积滞于中焦,酿湿化热,邪热食滞互结,致阳明腑实,腑气不通,不通则痛而发病,多为实证。治疗应以活血化瘀、清热解毒、行气通滞、通腑泄热等为主,采用具有疏肝理气、清热燥湿、通里攻下功效的中药汤剂进行治疗。方中芒硝咸寒,具有软坚散结、清热泻下之功效;黄芩具有清热解毒、活血化瘀的功效;柴胡具有解表退热、疏肝解郁的功效;白芍具有养血柔肝、散郁祛瘀、清热解暑之功效;陈皮芳香健胃;厚朴、莱菔子具有行气散结的作用;大黄泻下,使积滞除、气机通;延胡索、木香具有行气止痛之效;枳实能够通腑顺气,帮助缓解肠胃压力,并促使小肠蠕动,继而促进患者病情恢复[7]。诸药合用具有清热解毒、疏肝理气、行气通滞、活血化瘀的功效。
本研究结果显示,观察组治疗总有效率(95.00%)高于对照组(81.67%),差异有统计学意义(P<0.05);观察组血、尿淀粉酶以及血白细胞恢复正常时间均短于对照组(P<0.05);观察组治疗后的VAS评分低于对照组(P<0.05)。可见,中西医结合治疗急性胰腺炎能够迅速缓解患者病痛,提高治疗效果,值得临床借鉴。
[1]王道华.中医护理重症急性胰腺炎的效果分析[J].中西医结合心血管病杂志,2015,3(33):164-165.
[2]朱颖玲,傅长来,唐光华,等.鼻饲加味柴芍承气汤治疗急性胰腺炎40例[J].南京中医药大学学报,2014,30(4):329-331.
[3]中华医学会外科学分会胰腺外科学组.急性胰腺炎诊治指南(2014)[J].临床外科杂志,2015,23(1):1-4.
[4]中华中医药学会脾胃病分会.急性胰腺炎中医诊疗专家共识意见[J].中华中医药杂志,2013,28(6):1826-1831.
[5]强锦辉.中西医结合治疗30例急性胰腺炎的临床研究[J].实用中西医结合临床,2015,15(8):20-22.
[6]程玉梅.中西医结合疗法在胰腺炎治疗中的应用[J].中医药学报,2012,40(4):106-108.
[7]肖新李,徐权胜,张智明.中西医结合治疗急性胰腺炎疗效观察[J].实用中医药杂志,2015,31(2):108.
