电子支气管镜诊治儿童气道异常临床分析
2018-03-06廖翠乐米沛明文尚梅黄志荣徐志威
廖翠乐 米沛明 文尚梅 黄志荣 徐志威
儿童气道异常包括先天性气道异常、外物压迫引起的气道异常、获得性气道异常等。其中,大部分疾病可依靠X线胸片进行诊断,如食管闭锁、气管食管瘘、支气管闭锁等。但气道梗阻引起的呼吸困难单纯依靠X线胸片诊断较为困难,症状包括喘息、咳嗽、呼吸困难等,上述症状多见于支气管炎、哮喘、吸入异物以及肺炎等,缺乏特异性表现,属于疑难杂症[1]。随着医学技术的不断发展和进步,支气管镜的出现为气道疾病的诊断和治疗提供了重要依据。本研究就电子支气管镜诊治儿童气道异常的临床效果进行分析,现报道如下。
1 资料与方法
1.1 一般资料选取2016年5月至2017年5月于广东省清远市妇幼保健院进行支气管镜治疗的患儿88例作为研究对象,患儿平均年龄(2.3±1.8)岁,其中男62例(70.5%),女26例(29.5%)。临床症状包括持续性局限性肺炎12例,局限性肺气肿19例,复发性肺不张26例,哮喘21例,先天性肺发育不良10例。试验进行前先为患儿检查身体,确保研究对象身体状况等条件差异无有统计意义,具有可比性(P>0.05)。
1.2 治疗方法术前必须详细告知患儿家长有关支气管镜术的适应证和禁忌证,以及术中和术后可能会发生的并发症,如麻醉药剂过敏、出血、喉头痉挛、缺氧窒息、发热等,征得监护人同意,并自愿签下参与试验的知情同意书后方可开始进行。对于参与研究的患儿还需给予身体检查,主要包括胸部造影、凝血功能试验、血气分析、心电图成像、血常规、血源性传播性疾病的病源学诊断等[2]。术前给予患儿麻醉镇静药,禁食禁水 6~8 h,采取电子支气管镜检查。操作前,给予足够氧气吸入,将细长的支气管镜经口或鼻置入患儿的下呼吸道,检查顺序为鼻腔、咽喉、气管、支气管,经过声门进入气管和支气管以及更远端,直接观察气管和支气管病变,并根据病变进行相应的检查和治疗[3]。操作方法:术前禁食4~6 h,术前半小时给予0.1 mg/kg咪达唑仑进行肌内注射。根据患儿年龄不同,选择FUJINON EB-270P和OLYMPUS CV-260型号的支气管镜,利用利多卡因进行气管黏膜麻醉,经患儿鼻腔插入支气管镜,依次探查会厌、声门、气管隆突及各段肺叶和支气管情况,根据探查的具体情况进行局部冲洗。整个操作过程必须由同一名有经验的医师监护下进行操作实施,护士在场主要负责评估患儿状态和管理所需使用的药物,并做好突发并发症的防护。在电子支气管镜操作过程中,可能发生的并发症主要有短暂的一过性动脉血氧饱和度下降至85%左右,此类情况多数发生于年龄较小的婴儿,暂时停止操作及使用复苏囊面罩给氧后即可迅速恢复正常;心率一过性下降;一般不会发生低血压、心律失常、心跳呼吸停止、严重缺氧、出血、麻醉意外、死亡等严重不良反应[4]。
1.3 观察指标观察患儿支气管异常发生的最常见年龄,分析采取电子支气管镜治疗后患儿气管-支气管疾病的治愈率及复发率,观察其治疗效果。
1.4 疗效评定标准显效:气道分泌物以及咳嗽等症状全部消失;有效:气道分泌物减少、咳嗽等症状缓解;无效:气道分泌物增加,各临床症状加重[5]。总有效率(%)=(显效例数+有效例数)/总例数×100%。
1.5 统计学分析采用SPSS 15.0统计软件进行数据处理,以百分率表示计数资料结果,组间采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 气管-支气管疾病患儿年龄段分布通过对支气管镜治疗的 88例患儿进行分析发现,有 50例(56.8%)患有气管-支气管疾病,多发生于13~36个月的儿童,此阶段的儿童患病率明显高于其他年龄段的儿童,差异有统计学意义(P<0.05)。其中,男性女性患儿各年龄段发病比例差异无统计学意义(P>0.05),见表1。
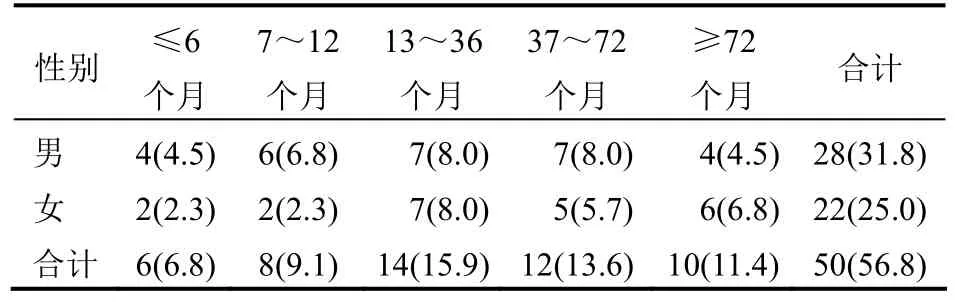
表1 气管-支气管异物患病儿童年龄段分布情况[例(%)]
2.2 治疗后疗效比较通过电子支气管镜检查和治疗后,各年龄阶段患儿治愈率差异性,≥13个月的患儿群体治疗总有效率以及复发率明显优于≤12个月的患儿,差异有统计学的意义(P<0.05),见表2。

表2 电子支气管镜治疗后气管-支气管疾病患儿治愈效果比较
3 讨论
气管、支气管是临床儿科常见的疾病类型之一,多发生于 5岁以下小儿,手术风险高、费用高、创伤性大、不利于患儿预后,一直是临床较为棘手的疾病。同时,传统治疗需要切开气管或气管插管,手术时间长,容易引起肉芽组织增生,从而导致气管支气管堵塞。
支气管镜检查和诊断应用于临床已有几十年历史,现已广泛用于诊断和治疗各种儿科呼吸系统疾病。当危及情况发生时医护人员需及时采取紧急抢救措施,如支气管镜治疗。检查所用支气管镜分为硬质支气管镜和软质支气管镜,软质支气管镜又分为纤维支气管镜和电子支气管镜。上个世纪八十年代,随着电子技术的发展,一种新型的可弯曲的支气管镜应运而生,即电子支气管镜。它是将电荷耦合器(CCD)安装在内镜前端代替原有镜头,由电缆代替纤维束传像,而不是通过棱镜或光导纤维传导。目前,大多数医院已经采用电子支气管镜检查,但无论是用纤维支气管镜还是电子支气管镜进行操作,统称为支气管镜检查。电子支气管镜检查是一种可耐受的微创性检查方法,可在床边直接对患者进行操作,其使用的管径更细、易于弯曲、可深入气管深部,能直接观察到患者气管-支气管的局部微小病变以及气管-支气管的动力学改变,可明确诊断气道异常的类型、位置及严重程度,为气道异常的诊断提供更加直观的治疗依据;不足之处则在于操作时患者有痛苦,会使其感到恐惧,不能观察Ⅳ级以下支气管、肺泡部分以及气道外的异常情况,部分危重或年龄过小的患儿不能耐受。
气管镜在临床上有较多分支,其中电子支气管镜是近年来治疗儿童气管支气管疾病的主要方式。通过电子摄像头,将软质地的电子支气管镜侵入患儿支气管内进行观察,尤其是对支气管微小病灶的检查,具有直视效果,诊断气管支气管异常的效果较好[6]。电子支气管镜属于微创检查,年龄过小的儿童可能由于恐惧心理导致不适合采用电子支气管镜检查,因此医护人员更需加强宣传教育和心理干预,以减少患儿对电子支气管镜的恐惧心理和检查时的痛苦,有助于提高气管支气管异常的诊断率。气管-支气管疾病主要发生于1~3岁的儿童群体,该年龄段儿童易发生气管-支气管异物主要原因:①此期儿童牙齿发育尚未完善,咀嚼功能较差,不能将硬质类食物嚼碎,加之其口腔各肌肉的控制能力、喉头的保护性反射功能等均发育不良,咳嗽反射欠成熟,容易导致气管损伤,引发疾病;②此期儿童开始学习独立行走,活动范围逐渐扩大,好奇心增强,尚不能意识自身行为的危险性及其后果,在家属疏忽的情况下,易引起异物吸入气管,造成气道异常。当危险事件发生后,医护人员首先应采用的是电子支气管镜抢救,在最短的时间内完成对儿童的救治。
本研究对该院收治气道异常的88例患儿情况进行分析发现,气管-支气管疾病发生主要集中在12~36个月的患儿,进一步说明气道疾病分布年龄多在小儿群体中,为更好地预防小儿气道疾病提供了研究依据。本研究还发现,电子支气管镜对于儿童支气管镜检查和治疗都有着极为出色的疗效,可提高儿童的治愈率,提示支气管镜对儿童气管-支气管疾病具有良好的治疗效果。
综上所述,电子支气管镜是一项有效性、安全性都高于其他诊断方法的呼吸道病变诊断及治疗技术,它具有柔软性及弯曲度好、图像清晰度高的特点,且治疗效果显著,能有效降低患儿的死亡率。但是,本研究存在一定局限性,各年龄段患儿样本数量较少,可能导致研究结果产生一定偏差,需要进一步进行大样本量研究。
[1]童志杰,邓力,周名秀,等.小儿电子支气管镜在儿科重症监护室中的应用[J].实用医学杂志,2010,26(15):2782-2784.
[2]李军,曾冬生,党伟,等.反复肺部感染、脱机困难与气道发育异常[J].中国小儿急救医学,2011,18(2):126-128.
[3]李建斌,陈欣欣,崔彦芹,等.先天性心脏病合并气道畸形的筛查结果[J].中华胸心血管外科杂志,2014,30(8):460-462.
[4]龚露,胡兰.电子支气管镜在儿童重症监护室脱机困难患儿中的应用[J].中国当代儿科杂志,2016,18(8):731-735.
[5]李建,陈强,吴爱民,等.无痛电子支气管镜技术在儿童慢性咳嗽中的诊治价值[J].中外健康文摘,2012,7(46):142-143.
[6]陈栋,李晓莺,马静,等.电子支气管镜在新生儿呼吸困难诊疗中的应用[J].山东大学学报(医学版),2016,54(8):84-87.
