开颅血肿清除联合脑室外引流治疗高血压脑出血破入脑室患者的效果分析
2018-03-01虞梁
虞梁
高血压脑出血是常见的出血性脑卒中,具有起病急及进展迅速的特点,致残率、致死率高[1],及时并彻底的清除血肿是治疗高血压脑出血的关键,也是改善患者预后的重要措施[2]。开颅血肿清除(HE)是清除脑室内血肿最为直接有效的方式,但因基底节及丘脑部位置较深,周围毗邻重要组织,手术不可避免的可能会损伤周围正常脑组织[3]。脑室外引流(EVD)能加速脑室内血肿的溶解和吸收,有效降低高血压脑出血患者的致残率和致死率[4]。本研究旨在探讨HE联合EVD治疗高血压脑出血破入脑室患者的疗效,报道如下。
1 资料与方法
1.1 一般资料 收集 2014年1月至2016年12月浙江省慈溪市慈林医院收治的高血压脑出血破入脑室患者 104例,入选标准:(1)患者高血压病史均明确;(2)经头颅CT或MRI确诊为颅内出血,且破入脑室;(3)无晚期脑疝临床表现。排除标准:(1)颅脑外伤、脑动脉瘤及血管畸形等导致的脑出血;(2)脑出血部位为脑干或丘脑;(3)合并严重的心、肺及肝肾等功能不全者;(4)患者凝血功能障碍。其中男78例,女26例;年龄48~84岁,平均(54.7±14.7)岁;高血压病程5~24年,平均(8.9±3.7)年;收缩压141~ 178mmHg(1mmHg≈0.133kPa),平均(164.4±15.9)mmHg;舒张压70~100mmHg,平均(95.4±15.6)mmHg;出血部位为基底节81例,丘脑部23例。
根据手术方法的不同将104例患者分为观察组及对照组。对照组67例,男50例,女17例;年龄(53.8±15.4)岁;高血压病程(9.3±3.4)年;收缩压(163.2±15.1)mmHg;舒张压(95.0±15.1)mmHg;出血部位为基底节51例,丘脑部16例;采用单纯E VD治疗。观察组37例,男28例,女9例;年龄(55.1±12.8)岁;高血压病程(8.1±3.5)年;收缩压(166.6±14.8)mmHg;舒张压(96.3±14.2)mmHg;出血部位为基底节30例,丘脑部7例;采用HE+EVD治疗。两组一般情况差异无统计学意义(>0.05),有可比性。
1.2 方法 入院后术前均完善头颅CT,明确出血位置和大小,并常规控制血压。对照组:取仰卧位,采取常规全身麻醉或局部麻醉。穿刺点选取眉弓中间偏后7~9 cm,旁开2~3cm。骨锥穿透颅骨后用穿刺套管刺破硬脑膜,再用脑穿刺针刺入脑室前角,拔出针芯后可见血性脑脊液流出,注射器缓慢抽吸血肿,然后用200 U/100ml尿激酶0.9%氯化钠注射液冲洗至清亮,然后用4 mm的带侧孔硅胶管置入侧脑室,缓慢退出穿刺针,将硅胶管固定,接上引流袋。
观察组:根据术前CT显示的血肿大小及位置选择合适骨窗,在直视下或内镜辅助条件下,尽量保护正常脑组织的同时清除血肿及凝血块,仔细止血;与周围组织粘连牢固的小血块可不必强行清除。血肿清除后,0.9%氯化钠注射液反复冲洗血肿腔,如有活动性出血,根据出血情况进行压迫止血或电凝止血。血肿腔内留置引流管,经三通接入引流袋,逐层关闭颅腔,术后持续引流。
两组患者术后注入3 000 U/5 ml尿激酶0.9%氯化钠注射液,引流管夹闭4h后开始引流。复查头颅CT,根据血肿残留情况继续注入尿激酶。术后患者均转入神经外科重症监护室,监测颅内压、血压、中心静脉压、呼吸及心率等;床边头颅彩超监测大脑中动脉血流速度。术后12h待患者病情稳定后复查头颅CT,观察残留血肿大小,出血量的计算采用多田公式。根据患者情况适当给予改善微循环、营养神经、控制颅内压等药物,保证脑组织血流灌注。术后恢复期予理疗、高压氧舱及肢体功能锻炼等康复治疗。
1.3 观察指标 (1)一般手术指标:手术时间、术后4周残余血肿量、住院时间;(2)比较两组患者术前及术后4周神经功能缺损评分[5]。(3)两组患者均随访6个月,评价其预后情况及病死率。根据Glasgow预后评分(GOS评分)[6]评价预后。病死率=死亡患者数/总患者数×100%。
1.4 统计方法 数据采用SPSS 17.0统计软件分析,计量资料以均数±标准差表示,采用 检验;计数资料采用2检验。<0.05为差异有统计学意义。
2 结果
2.1 一般手术指标比较 两组手术时间、术后4周残余血肿量及住院时间差异均有统计学意义(均< 0.05),见表 1。
2.2 神经功能缺损评分 对照组神经功能缺损评分术前为(6.4±2.2)分,术后4周为(3.4±1.5)分;观察组分别为(6.5±2.1)及(1.6±0.9)分;两组术后4周差异有统计学意义(=6.66< 0.05)。
2.3 GOS评分及病死率比较 两组术后均随访6个月,观察组 GOS评分为(2.5±0.6)分,死亡3例(8.11%);对照组GOS评分为(3.4±0.8)分,死亡 4例(5.97%);两组GOS评分差异有统计学意义(=5.97<0.05),病死率差异无统计学意义(2=0.17> 0.05)。
3 讨论
高血压脑出血多见于基底节及丘脑部,发病急迫,进展较快,预后差,病死率高。Bardutzky等[7]发现,及时有效的清除和引流出血肿,能够增加脑脊液的流动,有利于降低颅内压,防止脑疝形成;对改善近期脑膜刺激症,预防远期脑积水,降低致残率和病死率具有重要意义[8]。
本研究结果表明,观察组手术时间及住院时间长于对照组,术后4周残余血肿量小于对照组(均< 0.05),且术后4周观察组神经功能缺损评分明显低于对照组(<0.05),两组术后均随访6月,观察组GOS评分明显低于对照组(< 0.05)。传统的去骨瓣减压术及 HE需要高超的手术技巧和较长时间的术前准备,可在直视下彻底清除血肿,颅内减压效果良好,充分止血,但手术时间长,对颅脑损害相对较大,也加重重要功能区脑组织的损伤,易发生术后脑水肿;此外,较长的手术时间使脑组织暴露的时间长,增加了术后发生感染的风险[9]。EVD与HE相比有以下优点:(1)操作简单,手术时间短,无脑组织暴露,脑组织损伤小,设备要求较低,普及CT即可;(2)对于无法耐受手术如心肺功能不全等患者尤为适用,易于被患者家属接受[10]。研究发现,长期EVD能够增加慢性脑积水的风险,本研究将脑脊液引流速度控制为0.1ml/min,为脑脊液正常生理分泌量的50%左右,可有效避免远期发生慢性脑积水的可能[11]。
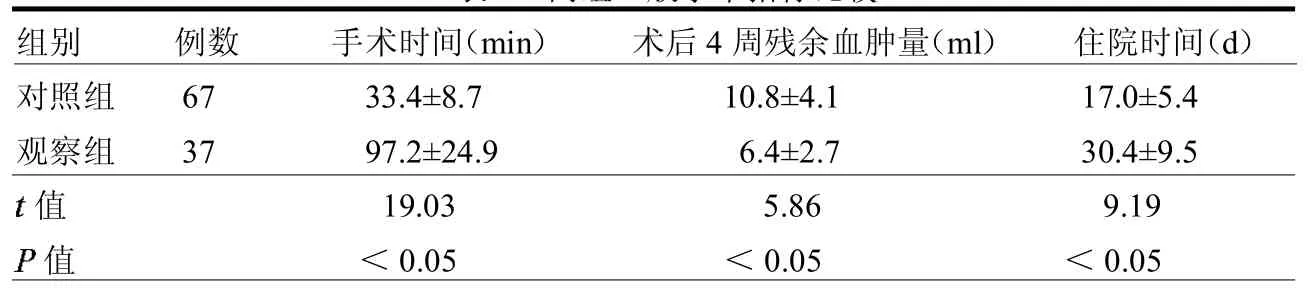
表1 两组一般手术指标比较
本研究患者术后应用尿激酶注入脑室,可以降低脑脊液循环中纤维蛋白原及凝血因子水平,加速颅内血肿的清除,尽早恢复正常脑脊液循环,持续的将血性脑脊液和至痉挛物质引出,可降低脑出血后脑血管痉挛风险。需要注意的是,经引流管反复注入尿激酶需严格遵守无菌操作,否认易导致颅内感染,同时存在诱发颅内出血的风险[12]。
综上所述,HE联合EVD治疗高血压脑出血破入脑室患者手术时间及术后住院时间较长,但血肿清除效果、神经功能缺损评分及GOS评分均优于单纯EVD。
[1] 张福征,王才永,张磊,等.神经内镜与开颅手术治疗高血压脑出血的疗效比较[J].中华神经外科杂志,2015,31(1):19-21.
[2] 刘宏浩,王少雄,黄程,等.不同手术时机治疗高血压脑出血的对比分析研究[J].重庆医学,2014,11(22):2925-2927.
[3] 余鹏飞,麦兴进,符树强,等.不同手术方式治疗高血压脑出血的疗效比较及复发影响因素分析[J].重庆医学,2015,44(13):1839-1841.
[4] 郑鲲,谭娟,冯辉斌,等.微创穿刺引流联合开颅血肿清除术对高血压脑出血合并脑疝患者预后的影响[J].山东医药,2015,55(30):74-75.
[5] 王育胜,柯以铨,洪映标,等.30~40ml高血压脑出血锁孔血肿清除术与内科保守疗法的疗效比较[J].中华神经医学杂志,2016,15(6):629-632.
[6] 赵继宗.神经外科学[M].北京:人民卫生出版社,2007:357-358.
[7] Bardutzky J,Witsch J,Juttler E,et a1.EARLYDRAIN-outcome after Early lumbar CSF-drainage in aneurysmal subarach-noid hemorrhage:study protocolfor a randomized controlledtrial[J].Trials,2011,12:203-211.
[8] Liu H,Zen Y,Li J,et a1.Optimal treatment determination on the basis of haematoma volume and intracerebral haemorrhage score in Patients with hypertensive putaminal haemorrhages:a retrospective analysis of 310 patients[J].BMC Neurol,2014,14(1):141.
[9] 李克和,黄录茂,雍成明,等.小骨窗经外侧裂岛叶入路血肿清除术治疗高血压脑出血效果观察[J].山东医药,2015,55(36):39-40,41.
[10]张文超,杨雪辉,郭昊,等.高血压脑出血患者立体定向微创颅内血肿清除术的最佳时机分析[J].山东医药,2017,57(20):92-95.
[11]吴信光,张国志.侧脑室钻孔外引流联合腰大池持续引流术治疗高血压脑出血破入脑室铸型的疗效观察[J].广西医科大学学报,2015,32(3):469-471.
[12]陈东辉,程宏伟.高血压脑出血术后再出血的多因素分析[J].安徽医科大学学报,2015,50(6):873-875,876.
