13例新生儿肠道病毒感染脑炎临床特征分析
2018-02-26犹登霞周素芽余舒莹谭稼荣
犹登霞 周素芽 余舒莹 谭稼荣
[摘要] 目的 了解新生儿肠道病毒感染脑炎患儿的临床特征。 方法 回顾性分析我院新生儿科2016年4月~2017年7月收住的13例新生儿肠道病毒感染脑炎患儿的临床资料。 结果 所有患儿临床表现均出现发热,体温波动于37.6℃~39.5℃,热程3~9 d。13例患儿脑脊液检测到肠道病毒通用型阳性,所有患儿均有发热,其中3例新生儿肺炎,1例肝脏损害,1例血小板减少,1例患儿头颅MRI出现脑白质密度降低。13例患儿均采用对症和支持治疗,其包括使用抗生素、应用丙种球蛋白等。12例患儿治愈出院,随诊无异常,其中1例转上级医院治疗。 结论 对新生儿肠道病毒感染脑炎患儿,结合其临床特征及肠道病毒感染的发病季节,早期常规行肠道病毒病原学检测,从而早期诊断,早期治疗。
[关键词] 新生儿;肠道病毒感染;脑炎;头颅MRI
[中图分类号] R781.5 [文献标识码] B [文章编号] 1673-9701(2018)34-0053-03
肠道病毒(Enterovirus,EV)感染是最常见的新生儿期疾病病因之一,肠道病毒感染的病原体包括柯萨奇病毒、埃可病毒、脊髓灰质炎病毒等,属于小RNA病毒科,其中以柯萨奇病毒多见[1]。肠道病毒感染以夏秋季多见,高峰期是8~10月[2]。肠道病毒感染可发生于任意年龄段,但新生儿更易感染肠道病毒感染,而其致病原因有可能是新生儿母亲、医护人员等经呼吸道传播所导致,也可能是经产道、羊水、胎盘等感染[3]。最近几年来新生儿肠道病毒感染发病率不断增加,其导致肠道病毒感染脑炎脑炎的发生率逐年增加,严重时危及患儿生命,是危害小儿健康、致残、甚至致死的重要原因之一,而肠道病毒是病毒性脑炎的重要病原体。为加强对新生儿肠道病毒感染脑炎的認识,本研究回顾性分析我院收治的以发热为首发症状的13例肠道病毒感染脑炎患儿临床资料,现报道如下。
1 资料与方法
1.1 一般资料
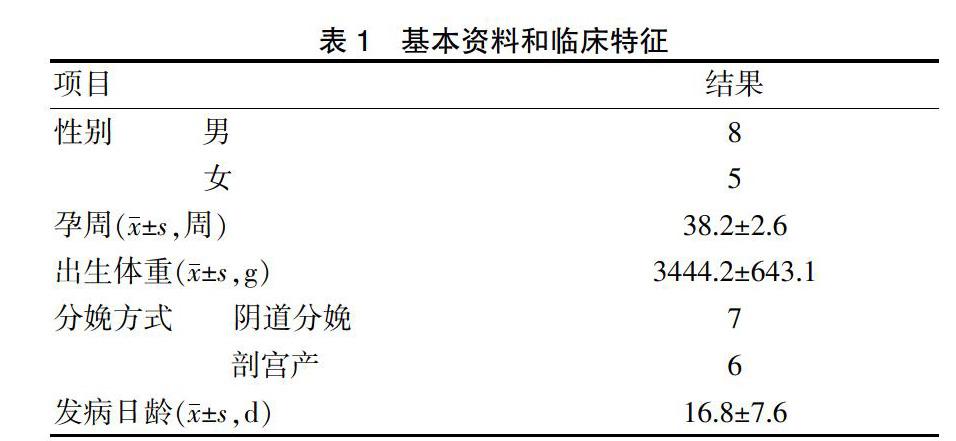
我院新生儿科2016年4月~2017年7月收住的13例新生儿肠道病毒感染脑炎患儿,见表1。
1.2 方法
肠道病毒通用型核酸检查采用肠道病毒(EV)通用型核酸检测试剂盒,Trizol试剂:异硫氰酸胍;RNA提取液A:二氧化硅;溶液C:焦碳酸二乙酯(DEPC);DEPCH2O:焦碳酸二乙酯(DEPC);EVRT-PCR反应液:引物、荧光探针、dNTPs;逆转录酶系:逆转录酶、Rnasin抑制剂;Taq酶系:Taq酶;阴性质控品:生理盐水;EV阳性质控品:灭活的肠道病毒71型培养液。应用RT-PCR方法检测粪便及脑脊液的肠道病毒。
1.3 观察指标
观察患儿的临床特征和症状、辅助检查结果、治疗与转归情况。
2 结果
2.1 临床特征和症状
所有患儿临床表现均出现发热,体温波动于37.6℃~39.5℃,热程3~9 d。其中1例患儿表现为肝功能损害、持续血小板降低;1例有尖叫表现,l例反应差、出现口吐泡沫、抽搐、肌张力高等神经系统症状;3例有呼吸道症状的表现,如咳嗽、流涕等。
2.2 辅助检查结果
2.2.1 血液及影像学检查结果 血常规:白细胞数(6.67~13)×109/L,CRP 1~16 mg/L。1例患者ALT 188 U/L,AST 174 U/L,血小板25×109/L,其余患者肝功能、血小板均正常。13例入院时即行血培养,结果均阴性;3例胸片提示支气管肺炎,其余未见明显异常。13例头颅MRI检查:1例脑白质密度偏低;1例左侧脑室饱满,余正常。13例检查心电图、脑电图均正常。
2.2.2 病原学检查结果 所有患儿入院时即行粪肠道病毒及脑脊液肠道病毒通用型核酸检测。13例患儿的脑脊液均肠道病毒通用性阳性,滴度4×104/L~350×106/L不等;8例粪肠道病毒通用型阳性,滴度为8×103/L~6×107/L。其中,以单核细胞为主11例(84.6%),以多核细胞为主2例(15.4%),蛋白轻度升高(0.61~1.62)g/L,葡萄糖及氯化物均正常。
2.3 治疗与转归
13例患儿均采用对症和支持治疗,包括使用抗生素、应用丙种球蛋白等。抗生素采用头孢类抗生素如凯福隆(头孢噻肟钠)及青霉素,疗程7~14 d;应用丙种球蛋白1 g/(kg·d),疗程2 d;1例重症者因其“反复血小板低”,经丙球及激素应用未见好转,截至笔者随访,血小板仍低。所有患儿治疗3~7 d后复查脑脊液细胞数均恢复正常。12例患儿治愈出院,随诊无异常,其中1例转上级医院治疗。
3 讨论
近年来肠道病毒感染增多,肠道病毒感染亦可引起新生儿脑炎[6]。新生儿易发生肠道病毒感染,与新生儿的免疫应答不足以抑制病毒的复制有关[7]。新生儿肠道病毒感染轻者可无症状,严重时可以引起多种疾病,如脑膜炎、脑炎、心肌炎、脓毒血症等,甚至造成多脏器的坏死及急性症反应[8-9]。
有报道肠病毒性脑膜炎的发生率为4.8%[10],多是无菌脑膜炎,约80%~92%的无菌性脑膜炎由肠道病毒引起[11-12]。肠道病毒感染脑炎轻者仅有非特异性低至中度发热,少数重症脑炎表现有极度嗜睡、抽搐、偏瘫、迟缓性麻痹和昏迷,常伴有心肌炎或肝炎,病死率10%[13]。韩彤妍等[8]报道28例肠道病毒感染患儿中,2例血小板降低、2例心肌受损、1例肝脏损害。本组病例中所有患儿中,2例出现神经系统表现,表现为抽搐、尖叫,1例出现肝功能损害和血小板降低且本组病例神经系统症状与年长儿头痛、呕吐、抽搐的表现有较大的区别,因此应根据其发病季节和临床症状,应早期常规行脑脊液肠道病毒病原学检测,以便早期诊断或排除化脓性脑膜炎。
新生儿肠道病毒感染脑炎的诊断依赖脑脊液中检查出肠道病毒核酸。根据相关报告统计,新生儿肠道病毒感染患儿其肠道病毒在脑脊液中的检测率为43.9%,在粪便中的检测率为70.8%,粪便阳性率相对较高[14]。本病例组13例患儿脑脊液肠道病毒核酸均阳性,但其粪常规肠道病毒核酸检查率不高,考虑与粪便标本选取不当相关。RT-PCR方法检测脑脊液肠道病毒,快速简单,敏感性高,增加了脑脊液病原菌的检测率[15-16]。李爱云等[16]实验中,46例无菌性脑膜炎和脑炎急性期脑脊液标本中,采用RT-PCR方法31例EV阳性(67.4%),而病毒培养14例EV阳性(26.1%),证实RT-PCR方法优于培养。
一般认为,肠道病毒性脑炎的预后较良好。有报道死亡率为1%~2%,死亡的病例均死于多脏器功能衰竭及感染性休克[17]。肠道病毒感染无特殊治疗,主要为对症和支持疗法,尤其注意体液平衡,保护心脏和肝脏功能。中枢神经系统感染出现惊厥时可给苯巴比妥、安定止惊,甘露醇降颅压。并发心肌炎时给予大量维生素C、ATP、辅酶A等静脉滴注,合并心力衰竭可用洋地黄制剂。大多数患儿经5~7 d的支持性治疗后,脑脊液检测可恢复到正常状态,预后良好,不留后遗症。对于严重肠道病毒感染患儿,曾有报道母亲血浆可提供型特异性抗体,大剂量丙种球蛋白可能提供特异性抗体,尚需进一步验证[18]。本组13例病例经过综合治疗3~5 d后复查脑脊液恢复正常,与陈平[19]报道相吻合。
肠道病毒感染可导致颅内多个部位受累,无论是皮质还是深部灰质,小脑及脑干均可以受到明显损伤,特别是EV71感染,但在新生儿期还突出表现为白质受累,类似早产儿脑室周围白质软化,不过其可以损伤更广泛的白质,包括胼胝体及皮质下白质,同时白质纤维束和神经元也可以受累[20]。本组病例1例出现脑白质密度降低,未见脑室周围软化,后期随访未见脑瘫、偏瘫、失语等神经系統损害。
尤克友等[21]探讨肠道病毒所致病毒性脑炎(肠道病毒脑炎)在各个季节的分布及临床特点,结果显示,80例患儿中肠道病毒PCR阳性22例,以夏季为主。肠道病毒感染者和非肠道病毒感染者脑脊液、头颅CT与脑电图的异常情况差异无统计学意义。两组发热、惊厥和意识方面比较差异无统计学意义(P>0.05);两组皮肤肌肉刺痛、口角或咽峡疱疹、扁桃体灰白小点及心肌损害方面比较,差异有统计学意义(P<0.01);两组肝功能损害方面比较差异有统计学意义(P<0.05),证明肠道病毒脑炎和非肠道病毒所致病毒性脑炎在季节分布、脑脊液常规、脑脊液生化、头颅CT、脑电图及发热、惊厥、意识改变等方面无显著差异;肠道病毒脑炎较易出现肌肉刺痛、咽峡黏膜疱疹及心、肝功能损害,患儿扁桃体上可见灰白斑点。
新生儿感染肠道病毒的高危因素是新生儿母亲、医护人员可能携带的病毒及其胎盘、母亲产道和羊水等[22],因此新生儿母亲和与其接触的医护人员要注意个人卫生,在接触新生儿之前要注意对手部、衣服等进行消毒。同时,临床上对所有发热的新生儿,根据发病季节及流行趋势,疑似肠道病毒感染的,应早期常规行肠道病毒病原学检测,从而早期诊断及治疗,并做好隔离,以免加重病情,危及生命[23-27]。
[参考文献]
[1] 叶鸿瑁.新生儿肠道病毒感染[J].实用医院临床杂志,2005,7(2):4-5.
[2] 叶鸿瑁.积极防治新生儿肠道病毒医院感染[J].中华围产医学杂志,2012,15(8):449-451.
[3] Lin TY,Kao HT,Hsish SH,et al.Neonatal enterovirus infections:Emphasis on riskfactors of severe and fatal infections[J].Pediatr Infect Dis J,2003,22(10):889-894.
[4] 黄蕾,徐亚萍,郑季彦.313例新生儿发热病因分析[J].浙江预防医学,2007,19(7):53-59.
[5] 庄泽吟.住院新生儿4562例临床分析[J].中国基层医药,2010,17(3):317-318.
[6] Schuffenecker I,Henquell C,Mirand A et al.New introductions of enterovirus 71Subgenogroup C4 strains,france,2012[J].Emerging Infectious Disease,2014,20(8):1343-1346.
[7] Rittichier K,Bryan PA,Bassett KE.Diagnosis and outcomes of enterovirus infections in younginfants[J].Pediatric Infectious Disease,2005,24(6):546-550.
[8] 韩彤妍,朴梅花,童笑梅,等.新生儿肠道病毒医院感染例分析[J].中华医院感染学杂志,2008,18(2):212-214.
[9] 胡素娟,陈真真,韩振靓,等.无菌性发热新生儿肠道病毒感染46例分析[J].中华临床医师杂志,2011,5(5):1475-1477.
[10] Jenista JA,Powell KR,Menegus MA.Epidemiology of neonatal enterovirusinfection[J].J Pediatr,1984,104:685-690.
[11] Rotbart HA.Enteroviral infections of the central nervous system[J].Clin Infect Dis,1995,20(4):971-981.
[12] Meqdam MM,Khalousi MM,Ai ShurmanA.Enteroviral meningitis in Northern Jordan:Prevalence and association with clinical findings[J].Med Virol,2002,66(2):224-228.
[13] 童笑梅.新生兒肠道病毒感染的诊疗现状[J].中国新生儿科杂志,2010,25(2):74-76.
[14] 李凯,刘超,王娟,等.医院感染及病原菌分布临床分析[J].中国妇幼保健,2015,30(4):598-601.
[15] Oberste MS,Pallansch MA.Enterovirus molecular detection and typing[J].Med Microbiol,2005,16(4):163-171.
[16] 李爱云,陈宗波,刘庆新,等.无菌性脑膜炎和脑炎病人脑脊液肠道病毒的检测及其临床意义[J].中华实验和临床病毒学杂志,2001,15(4):371-374.
[17] Dalwai A,Ahmad S.Pacsa A,et al.Echovirus type 9 is an important cause of viral encephalitis among infants and young children in Kuwait[J].Journal of Clinical Virology,2009,44(1):48-51.
[18] Rentz AC,Libbey JE,Fujinami BS.Investigation of treatment failure in neonatal echovirus 7 infection[J].Pediatric Infectious Disease Journal,2006,25(3):259-262.
[19] 陈平.新生儿肠道病毒感染高危因素分析[J].基层医学论坛,2015,(24):3451-3452.
[20] 王洪亮.新生儿肠道病毒感染高危因素分析[J].医药前沿,2015,(18):189-190.
[21] 尤克友,李克诚,章国忠,等.肠道病毒脑炎的季节分布及临床特点[J].中国现代医生,2011,49(12):12-13.
[22] 郭玥馨.新生儿肠道病毒感染高危因素分析[J].临床研究,2017,25(1):194-194.
[23] 耿利娇,张起顺,赵俊,等.脑炎患者感染EV71病毒的流行特点分析[J].中国病原生物学杂志,2017,12(10):1007-1008.
[24] 李设香.病毒性脑炎128例临床分析[J].山西医药杂志,2009,38(6):510-511.
[25] 张晓曙,王旭霞,于德山,等.西北地区脑炎脑膜炎症候群病原谱分析[J].中华预防医学杂志,2013,47(10):924-927.
[26] 陈前进,吴水新,罗招福,等.龙岩市275例儿童病毒性脑炎流行病学分析[J].中国预防医学杂志,2008,9(8):722-724.
[27] Gupta S,Femandez D,Siddiqui A,et al.Exlensive white maner abnormalities associated with neonate Parechovirus(HPeV)infection[J].Eur J Paediatr Neurol,2010, 14(6):531-534.
(收稿日期:2018-09-20)
