2型糖尿病500例胰岛B细胞功能检测临床报告
2018-02-12丰光斌张灵智李玉丰效杰贾琼何禹江张焕王雪
丰光斌+张灵智+李玉+丰效杰+贾琼+何禹江+张焕+王雪


[摘要] 目的 报告2型糖尿病胰岛B细胞功能检测临床价值。 方法 随机选取2015年5月—2017年5月该院收治的2型糖尿病患者500例,依据空腹血糖(FPG)水平方法将这些患者分为低水平组(<7.8 mmol/L,n=200)、中水平组(7.8~11.1 mmol/L,n=190)和高水平组(>11.1 mmol/L,n=110)3组,对3组患者的胰岛B细胞功能、FPG与HOMA-IR、HOMA-B的相关性进行统计分析。结果 中水平组、高水平组患者的FPG、HOMA-IR均显著高于低水平组(P<0.05),HOMA-B均显著低于低水平组(P<0.05),而高水平组患者的FPG、HOMA-IR又均显著高于中水平组(P<0.05),HOMA-B又显著低于低水平组(P<0.05),但3组患者FINS之间的差异无统计学意义(P>0.05);FPG与HOMA-IR呈显著的正相关关系(P<0.05),与HOMA-B呈显著的负相关关系(P<0.05)。 结论 2型糖尿病胰岛B细胞功能受到持续高血糖抑制,其损伤能够在对血糖进行有效控制的情况下逆转并在一定程度上改善。
[关键词] 2型糖尿病;胰岛B细胞功能;检测;临床报告
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2017)08(b)-0047-02
2型糖尿病患者普遍有一定程度的胰岛素抵抗(IR)存在,进而提升患者血糖,持续的高血糖一方面促进了IR程度的加重,另一方面也对胰岛B细胞分泌功能进行抑制[1]。近年来,糖尿病学研究的一个热点为胰岛B细胞功能受到高血糖引发的葡萄糖毒性作用的影响,现阶段,在IR程度及胰岛B细胞功能的评判中,HOMA公式是临床通常采用的方法[2]。该研究对2015年5月—2017年5月该院收治的2型糖尿病患者500例的临床资料进行了统计,分析了2型糖尿病胰岛B细胞功能检测临床价值,现报道如下。
1 资料与方法
1.1 一般资料
随机选取该院收治的2型糖尿病患者500例,纳入标准:所有患者均符合世界卫生组织(WHO)糖尿病诊断标准中2型糖尿病的诊断标准[3];排除标准:将有严重肝肾功能异常、近期有酮症等患者排除在外。依据空腹血糖(FPG)水平方法将这些患者分为低水平组(<7.8 mmol/L,n=200)、中水平组(7.8~11.1 mmol/L,n=190)和高水平组(>11.1 mmol/L,n=110)3组。低水平组患者中男性120例,女性80例,年龄49~78岁,平均(61.3±10.2)岁;病程0.5~20年,平均(10.2±1.6)年。中水平组患者中男性115例,女性75例,年龄50~78岁,平均(62.5±10.4)岁;病程0.6~20年,平均(10.8±1.5)年。高水平组患者中男性65例,女性45例,年龄49~77岁,平均(61.2±10.0)岁;病程0.5~19年,平均(10.0±1.2)年。3组患者一般资料比较均差异无统计学意义(P>0.05),具有可比性。
1.2 方法
让3组患者进食二两的馒头,进行葡萄糖耐量试验,同时对其胰岛素水平进行监测。运用葡萄糖氧化酶法测定3组患者的血糖水平;采用北京原子高科核技術应用股份有限公司生产的试剂盒,运用放射免疫法测定3组患者的胰岛素水平;依据mFIns×mFBG/22.15公式将胰岛素抵抗指数(HOMA-IR)计算出来,依据mFIns×20/(mFBG-3.15)公式将胰岛B细胞功能指数(HOMA-B)计算出来,统计分析二者前将其经自然对数正态化[4]。
1.3 统计方法
在SPSS 10.0统计学软件中输入3组患者的测定数据,用(x±s)表示计量资料,用t检验,用协方差校正多组组间方差分析,对数修正非正态分布变量后分析,用r检验相关分析,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 3组患者的一般资料比较
3组患者一般资料比较均差异无统计学意义(P>0.05),见表1。
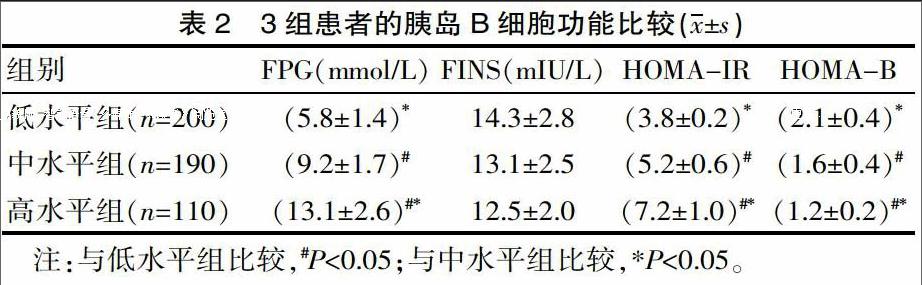
2.2 3组患者的胰岛B细胞功能比较
中水平组、高水平组患者的FPG、HOMA-IR均显著高于低水平组(P<0.05),HOMA-B均显著低于低水平组(P<0.05),而高水平组患者的FPG、HOMA-IR又均显著高于中水平组(P<0.05),HOMA-B又显著低于低水平组(P<0.05),但3组患者的FINS之间的差异无统计学意义(P>0.05),见表2。
2.3 FPG与HOMA-IR、HOMA-B的相关性分析
FPG与HOMA-IR呈显著的正相关关系(P<0.05),与HOMA-B呈显著的负相关关系(P<0.05),见表3。
3 讨论
高血糖引发糖代谢失常的一种表现为影响胰岛B细胞功能及其转归,是疾病预后的一个重要决定因素,葡萄糖毒性作用指慢性高血糖造成胰岛B细胞具有异常的胰岛素分泌,动物实验及临床研究均证实[5-6],该毒性作用属于一种抑制作用,具有可逆性。现阶段,临床还没有弄清楚葡萄糖毒性作用的确切作用机制,普遍认为可能为:①长期高血糖对B细胞的胰岛素生物合成进行抑制;②长期高血糖造成B细胞功能失调,途径为经已糖胺生物合成旁路(HBP);③长期高血糖促进B细胞凋亡速度的加快;④长期高血糖对B细胞的胰岛素分泌功能造成损害;⑤糖基化介导的氧化应激产物促进B细胞毒性作用的产生。胰岛素抵抗及胰岛B细胞功能缺陷是糖尿病发病的主要机制,B细胞功能缺陷的一个主要诱发因素为高血糖损伤B细胞。很多相关医学研究表明[7],有效控制血糖能够将B细胞功能损害逆转过来,甚至能能够在一定程度上改善B细胞功能。该研究结果表明,中水平组、高水平组患者的FPG、HOMA-IR均显著高于低水平组(P<0.05),HOMA-B均显著低于低水平组(P<0.05),而高水平组患者的FPG、HOMA-IR又均显著高于中水平组(P<0.05),HOMA-B又显著低于低水平组(P<0.05),但3组患者的FINS之间均差异无统计学意义(P>0.05);FPG与HOMA-IR呈显著的正相关关系(P<0.05),与HOMA-B呈显著的负相关关系(P<0.05),和上述相关医学研究结果一致。
综上所述,2型糖尿病胰岛B细胞功能受到持续高血糖抑制,其损伤能够在对血糖进行有效控制的情况下逆转并在一定程度上改善。
[参考文献]
[1] 梁德志,关培珍,萧梓楷,等.短期胰岛素泵强化治疗对新诊断2型糖尿病胰岛B细胞功能与胰岛素抵抗的影响分析[J].山西医药杂志,2015(13):1474-1476.
[2] 杨彩娴,黄启亚,钟国权,等.新诊断2型糖尿病早期胰岛素强化治疗后三种治疗方案对胰岛β细胞功能及胰岛素抵抗的影响[J].中华糖尿病杂志,2016,8(10):613-617.
[3] 李艺,杨莉萍.西格列汀改善2型糖尿病患者胰岛B细胞功能的Meta分析[J].中国药房,2017,28(15):2073-2076.
[4] 赵金英,陈波,彭晓东,等.沙格列汀治疗老年2型糖尿病患者对胰岛β细胞功能及微炎症状态的影响[J].海南医学院学报,2016,22(12):1254-1257.
[5] 杨颖博,田小燕,黄一茜,等.利拉鲁肽联合胰岛素和格列吡嗪治疗亚甲减合并2型糖尿病老年患者的临床研究[J].中国药房,2017,28(14):1958-1961.
[6] 洪世华,吴菊琴,柯瑞琼,等.甘精胰岛素联合格列美脲对比联合吡格列酮治疗新诊断2型糖尿病的疗效观察[J].中国糖尿病杂志,2014,22(12):1113-1115.
[7] 徐有伟.胰岛素泵强化治疗不同病程初诊2型糖尿病的临床观察及随访研究[J].中国现代医学杂志,2016,26(18):68-74.endprint
