糖尿病合并肝脓肿临床诊疗分析
2018-02-12何闽黄超玲王永钦施龙灵许清云
何闽+黄超玲+王永钦+施龙灵+许清云

[摘要] 目的 探讨糖尿病合并肝脓肿的临床特点,提高临床诊疗水平。 方法 回顾性总结2015年1月—2016年12月福建省石狮市医院收治的30例患者的临床资料,并针对当中出现糖尿病合并肝脓肿问题的患者一般资料、临床表现情况、血糖指标、产生脓肿问题的部位以及病原学特点等进行观察和分析。结果 两组中以发热为首发症状21例(70%),上腹痛 11 例(36.7%),黄疸5例(16.7%),两组比较差异无统计学意义,(P>0.05)。体征:肝区叩痛 12例(40.0%),两组叩痛所占比例差异有统计学意义(P<0.05)。两组间肝脓肿的部位、大小及数目比较,整体上差异无统计学意义(P>0.05)。两组间穿刺培养结果比较,差异无统计学意义(P>0.05 )。两组治疗结果、住院时间及疗程比较,差异均无统计学意义(P>0.05)。 结论 糖尿病合并肝脓肿患者血常规、C反应蛋白、降钙素原、肝功能和B超或CT检查有助于肝脓肿的诊断。
[关键词] 糖尿病;糖尿病肝脓肿;临床特点
[中图分类号] R59 [文献标识码] A [文章编号] 1672-4062(2017)09(a)-0021-02
一般来讲,患有糖尿病疾病的患者,其体内的细胞与体液免疫情况均超出正常指标,因此,患者极易受到其他感染性疾病影响而产生其他病症[1]。糖尿病并发肝脓肿是糖尿病的严重并发症,近年来发生率有逐渐增高趋势[2]。但其临床表现不典型,易导致漏诊和误诊,若诊断和处理不及时,病情易发展和恶化,出现脓毒血症、感染性休克甚至危及生命。因此,该研究2015年1月—2016年12月收治的30例患者就糖尿病合并肝脓肿的部分临床特点进行了分析和总结,现报道如下。
1 资料与方法
1.1 一般资料
回顾性总结入住福建省石狮市医院的30例肝脓肿患者(年龄18岁),其中糖尿病并发肝脓肿(A组)15例,男8例,女7例,年龄46~79岁,平均为(62±5.8)岁,平均住院时间(29.2±12.7)d,研究对象当中有6例患者的病程超过10年,5例患者病程在1~10年之间,1例病程为1年,另外3例患者并未发现糖尿病史,此次为首次接受该疾病诊断和治疗。非糖尿病肝脓肿组(B组)15例,男9例,女6例,年龄27~87岁,平均为(62.9±7.1)岁,平均住院时间(24.3±16.8)d。患者诊断结果与WHO(1999年)相关指标完全符合[3]。细菌性肝脓肿的诊断标准:患者产生明显的身体发热、恶心以及黄疸等表现。同时经CT检查或者超声检查后表现出肝脏病灶,经检测患者血液及脓液的细菌培养均显示为阳性,并且能够排除患有阿米巴性肝脓肿以及结核性脓肿病症的可能[4]。
1.2 评估标准
首先,搜集整理研究对象的诊断和治疗资料,并将其生成详细的记录。具体包括患者一般资料、临床表现、肝脓肿的特点、疾病治疗手段、实验室检查以及最终治疗结果等。然后针对两组患者的以上各项指标进行观察和对比分析。
1.3 统计方法
通过SPSS 19.0统计学软件针对两组患者的各项评估标准进行计算和对比分析,以t检验进行两组患者计量资料的检验,并用(x±s)代表计量资料的结果,以χ2检验计数资料,P<0.05为差异有统计学意义。
2 结果
2.1 临床表现
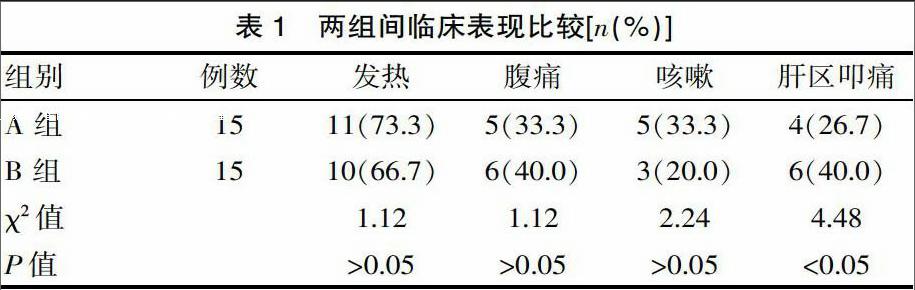
两组中以发热寒战为首发症状21例(70.0%),上腹痛 11 例(36.7%),黃疸5例(16.7% ),两组比较差异无统计学意义(P>0.05)。体征:肝区叩痛 10 例(33.3%),两组叩痛所占比例差异有统计学意义(P<0.05)。见表1。
2.2 实验室检查
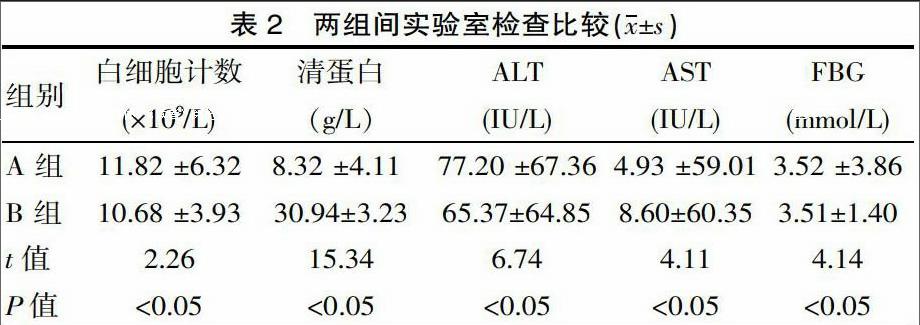
所有肝脓肿者白细胞计数、谷丙转氨酶( ALT )均升高13例,血清蛋白则降低22例,其中出现低蛋白血症者占 73.33%。白细胞计数、血清蛋白、谷丙转氨酶差异有统计学意义(P>0.05)。见表2。
2.3 脓肿特点
B超或者 CT 检查显示,所有肝脓肿病灶局限于肝右叶者的比例高于局限于肝左叶及同时累及两叶的比例,且肝脓肿以单发、直径 <10 cm 的病灶多见。两组间肝脓肿的部位、大小及数目比较,差异无统计学意义(P>0.05)。见表3 。
2.4 病原学检查
A 组患者3例(20.0%)行脓肿穿刺细菌培养,1例培养结果阳性,为肺炎克雷白杆菌亚种(100.0%)。B组行脓肿穿刺细菌培养1例(6.7%), 1例培养结果阳性,为肺炎克雷白杆菌亚种(100.0%)。两组间穿刺培养结果比较,差异无统计学意义(P>0.05)。
2.5 诊断、治疗及预后
A 组2例以糖尿病酮症酸中毒收入院,6例以发热原因待诊入院;B 组 1例疑为肝癌,2例疑为血管瘤。23例均接受甲硝唑联合三代头孢或环丙沙星等抗生素治疗,其中 4 例接受侵入性治疗(包括导管引流、细针穿刺吸引、肝叶切除等),A 组3例(20.0%), B组1例(6.7%),两组间比较差异无统计学意义。A 组8例治愈,4例好转,3例迁延,平均住院时间(29.2±12.7)d,疗程(14.0±5.34)d;B 组11例治愈,2例好转,2例迁延,平均住院时间(24.3±16.8)d,疗程(11.3±4.09)d。两组治疗结果、住院时间及疗程比较,差异无统计学意义(P>0.05)。
3 讨论
糖尿病是细菌性肝脓肿的重要易患因素[5]。最近几年的时间里,随着我国临床中糖尿病发病率的逐步提升,肝脓肿这一疾病的患病人数也随之渐渐增加。该次研究中,该研究发现大部分患者都会产生寒战、发热、腹部疼痛、呕吐、咳嗽咳痰以及黄疸等症状,而其中寒战发热、腹部疼痛这几种临床表现最为严重,分别占所有临床表现比例的80%和36.7%。与非糖尿病肝脓肿患者相比较而言,糖尿病并发肝脓肿患者产生肝部叩痛和压痛症状的比例要低很多,分析其原因可能和患者产生的神经病变以及痛觉减退等因素有关[6]。该次研究中,两组患者在发生肺部感染问题的概率上比较,糖尿病并发肝脓肿患者组明显大于非糖尿病肝脓肿患者组。考虑是由于细菌进入血液在体内循环运动或者细菌穿过膈肌引发肺部感染。在进行糖尿病并发肝脓肿疾病的临床治疗工作中,为了进一步提高治疗效果,应在采取抗菌治疗的同时实施合理的胰岛素降糖治疗,这样能够提高患者身体机能的恢复。该文两组患者肝脓肿均以局限于肝右叶的病灶为主,考虑可能和患者肝右叶体积较大、右肝管较短以及血液较多等因素有关,为细菌的活动提供了更多机会和空间,从而扩大了感染的可能性。有专家提出:目前肺炎克雷白杆菌已经取代了大肠埃希菌成为细菌性肝脓肿的主要致病菌。该文4例行脓肿穿刺培养者中,细菌培养阳性2例,肺炎克雷白杆菌亚种占100.0%,这可能与胆道疾病、人口老龄化及自身免疫力减低有关,和糖尿病患者高糖血症诱发的肝脓肿对病原体的选择关系不大。实验室方面有近80%患者白细胞计数升高,白蛋白<30 g/L 较多见,而ALT、STB 升高并不少见,但以轻度升高为主。两组白细胞、ALT、ALB异常发生率差异无统计学意义(P>0.05),这与其他文献报道基本一致。如今,在我国各大医疗机构的临床治疗过程中,抗生素的应用越来越多,因此各种耐药菌也纷纷出现。对此,各医学人士一定要针对ESBL阳性肺炎克雷白杆菌亚种予以充分注意和警惕,积极进行专项研究以及试验工作,早期足量选用抗生素。现阶段我国针对细菌性肝脓肿疾病的治疗基本都是采取脓肿部位穿刺引流或者抗菌药物的给药方式进行治疗。该次研究中,研究对象均采取药物治疗的方式进行抗菌治疗,选用的治疗药物为环丙沙星、第三代头孢以及甲硝唑等抗生素类药物。总而言之,由于糖尿病并发肝脓肿患者在临床诊断的过程中可能会产生不明显的肝区叩痛或者压痛等症状,因此极易导致症状的误诊及漏诊问题,基于此,针对伴有发热、寒战等症状的肺部感染者一定要注意肝脓肿问题存在的可能性。糖尿病并发肝脓肿患者治疗尽可能根据细菌培养药敏结果选用抗生素,但在药敏结果出来之前或无法获得药敏结果时,可以选择针对肺炎克雷白杆菌亚种的抗生素进行治疗,同时给予胰岛素降糖治疗,预防肝脓肿的复发,减少感染的机会。
[参考文献]
[1] Tinmouth AT,Mclntyre LA,Fowler R A.Blood conservation strategies to reduce the need for red blood celltransfusion in critically ill patients[J].CMAJ,2008,178(1):49-57.
[2] 林斌,刘坤.糖尿病合并细菌性肝脓肿临床特征研究[J].临床误诊误治,2011,24(11):59-62.
[3] 陈重,唐勤.136 例细菌性肝脓肿的临床分析[J].江苏医学,2002,28(12):931-932.
[4] Foo NP,Chen KT,Lin HJ. Characteristics of pyogenic liver abscess patients with and without diabetes mellitus[J].Am J Gastroenterol,2010,105( 2) : 328-335.
[5] 陈灏珠,林果为,王吉耀.实用内科学[M].14版.北京:人民卫生出版社,2013:2028-2030
[6] Chan KS,Chen CM,Cheng KC,et al. Pyogenic liver abscess: a retrospective analysis of 107 patients during a 3-year period[J].Jpn J Infect Dis,2005, 58(6):366-368.endprint
