联合用药对妊娠高血压控制及妊娠结局的影响
2018-01-30张素云
张素云
(周口市郸城县第二人民医院妇产科,河南 周口 477150)
妊娠期高血压疾病(hypertensive disorder complicating pregnancy,HDCP)是临床妇产科常见的妊娠与高血压并存的一种疾病类型,主要临床表现为血压升高、水肿、蛋白尿等,具有较高发病率,可达5%~12%左右,也是影响母婴健康,造成孕产妇或围生儿病死的重要原因[1-2]。给予HDCP有效干预对改善妊娠结局、孕产妇及围生儿生存质量具有重要意义,且随近年生活方式及饮食结构改变,HDCP发生率不断上升,其防治已成为临床研究的重要课题之一。硝苯地平是常见降压药,属钙离子通道阻滞剂,可有效解除外周血管痉挛,扩张全身血管,使血压得以下降。此外,研究发现,凝血因子缺乏或变异所致的高凝血状态在HDCP发生进展中起重要促进作用[3-4]。阿司匹林是近些年临床运用最为广泛的解热、镇痛、抗炎药,本品可有效抑制血小板释放及聚集,进而改善血液高凝状态,此与本品可减少血栓素A2合成密切相关。本研究选取郸城县第二人民医院收治104例HDCP患者,分组探讨硝苯地平片与联合阿司匹林对HDCP患者血压控制及妊娠结局的影响,报告如下。
1 资料与方法
1.1 一般资料 选取2013年8月至2016年9月郸城县第二人民医院104例HDCP患者,根据治疗方案分为观察组和对照组。观察组52例,其中:年龄24~38岁,平均(31.58±5.32)岁;孕周30~36周,平均(33.26±2.02)周;经产妇34例,初产妇18例。对照组52例,其中:年龄25~39岁,平均(31.74±5.41)岁;孕周30~36周,平均(33.31±2.13)周;经产妇33例,初产妇19例。2组年龄、孕周等基线资料比较无显著性差异(P>0.05),具有可比性。
1.2 纳入及排除标准 (1)纳入标准:均符合《妇产科学》中HDCP相关诊断标准[5],均为单胎妊娠,知晓本研究并自愿签署知情同意书;(2)排除标准:合并心、肝、肾等重要脏器功能严重不全,存在出血性疾病或出血倾向。
1.3 方法 (1)对照组在吸氧、卧床休息、低盐饮食等常规干预基础上给予硝苯地平片(上海世康特制药有限公司,国药准字H20068147)治疗,口服10~20 mg /次,2次/d,共治疗7 d。(2)观察组在对照组基础上联合阿司匹林(赤峰蒙欣药业有限公司,国药准字H20040222)治疗,口服50 mg/次,1次/d,疗程同对照组。
1.4 观察指标 (1)对比2组治疗前后SBP、DBP;(2)分别于治疗前后抽取静脉血离心后送检,以酶联免疫吸附法检测TNF-α、IL-6、IL-8,以硝酸还原酶法检测NO,以放射免疫法检测ET;(3)分别于治疗前后采用全自动血液仪分析测定PT、APTT、TT及FIB;(4)统计2组治疗期间不良反应发生率及妊娠结局。
1.5 统计学方法 采用SPSS 20.0对数据进行分析,计量资料比较采用t检验,计数资料比较采用χ2检验。P<0.05表示差异具有统计学意义。
2 结 果
2.1 2组治疗前后血压比较 治疗前2组SBP、DBP无显著性差异(P>0.05),治疗后观察组SBP、DBP水平均低于对照组(P<0.05)。结果详见表1。

表1 2组治疗前后血压比较
2.2 2组治疗前后炎症因子比较 治疗前2组TNF-α、IL-6、IL-8无显著性差异(P>0.05),治疗后观察组TNF-α、IL-6、IL-8均低于对照组(P<0.05)。结果详见表2。
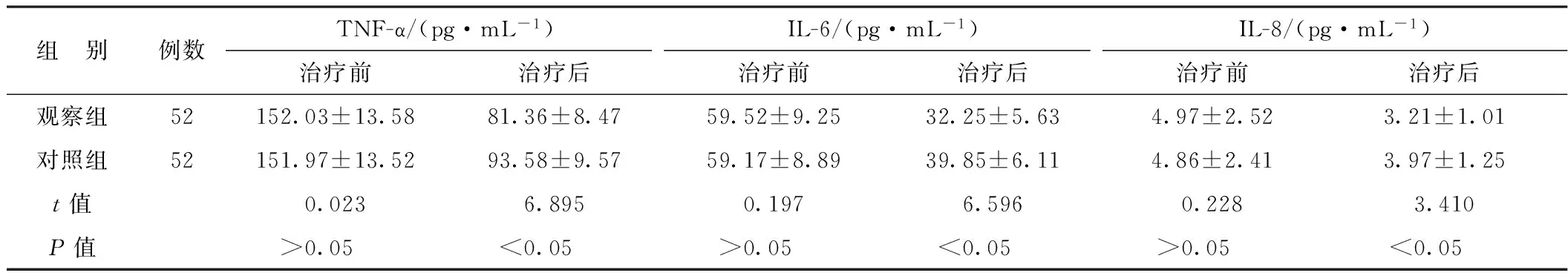
表2 2组治疗前后炎症因子比较
2.3 2组治疗前后血管内皮功能指标比较 治疗前2组NO、ET无显著性差异(P>0.05),治疗后观察组NO高于对照组,ET低于对照组(P<0.05)。结果详见表3。

表3 2组治疗前后血管内皮功能指标比较
2.4 2组治疗前后凝血功能指标比较 治疗前2组PT、APTT、TT及FIB无显著性差异(P>0.05),治疗后观察组PT、APTT、TT高于对照组,FIB低于对照组(P<0.05)。结果详见表4。
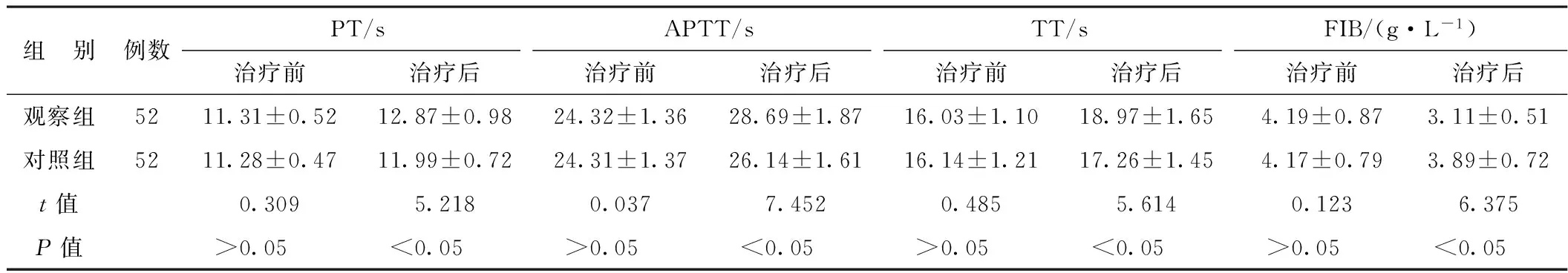
表4 2组治疗前后凝血功能指标比较
2.5 2组治疗期间不良反应发生率比较 观察组出现头晕、头痛2例,发热1例,恶心呕吐2例,不良反应发生率9.62%;对照组出现头晕、头痛2例,面潮红1例,不良反应发生率5.77%,2组不良反应发生率比较无显著性差异(χ2=0.135,P>0.05)。
2.6 2组分娩方式及不良妊娠结局比较 观察组阴道试分娩率高于对照组,早产、产后出血、胎儿窘迫及新生儿窒息等不良妊娠结局发生率均低于对照组(P<0.05)。结果详见表5。

表5 2组分娩方式及不良妊娠结局比较
3 讨 论
HDCP是临床妇产科常见疾病类型,因其极易并发围生期出血、感染等,也是造成孕产妇及围生儿死亡的主要原因之一。近年来,受多种因素影响,HDCP发病率呈逐年攀升趋势,已严重影响孕产妇身心健康及围生儿生存质量,而及早发现HDCP并给予积极干预措施,可有效降低上述不良事件发生风险,故HDCP防治已成为临床妇产科医生研究的重点及热点[6-7]。
降压治疗是预防子痫、心血管意外、胎儿窘迫等严重母胎并发症的基础治疗措施[8]。硝苯地平片是临床防治心绞痛、抗高血压常用药物,具有起效快、峰/谷比值高等显著特点,本品属钙离子通道阻滞剂,可有效缓解血管平滑肌收缩,促进平滑肌松弛,有利于全身血管扩张,降压作用持久。在唐未坤等[9]及蔡婷婷等[10]研究中,均提出硝苯地平片是治疗HDCP最常见及最有效的降压药物。随着临床对HDCP认识不断深入发现,该病基本病理生理变化主要为全身小血管痉挛,内皮损伤及局部缺血。郑晓瑛等[11]研究指出,血管内皮细胞损害在HDCP发生进展中起重要促进作用,其主要作用机理在于前列环素I2及NO等扩张血管物质合成减少,血栓素A2、ET等缩血管物质合成增加,进而促进血管痉挛,诱发HDCP。在马彩莲等[12]学者研究中则进一步指出,炎性细胞因子可对内皮细胞功能造成损害,进而加重病情,影响预后。TNF-α、IL-6及IL-8是常见促炎因子,其中TNF-α主要由活化的单核/巨噬细胞合成分泌,是炎性反应初始启动因子,TNF-α高表达可直接激活氧自由基、胶原酶、蛋白酶,并与血管内皮细胞上受体结合,进而损伤血管内皮细胞,导致血管活性物质分泌失调。IL-6及IL-8是白细胞介素家族中的重要成员,可通过将血小板激活而促进血小板聚集,加重血管内皮细胞损伤。阿司匹林是临床常见清热镇痛药,抗炎作用显著,主要通过抑制前列腺素及其他引起炎性反应物质的合成,并对白细胞活力及溶酶体酶释放产生抑制而起抗炎作用。此外,本品还可降低血管对缩血管活性物质敏感性,促进血管扩张,进而降低周围血管阻力,改善患者血流灌注。本研究中,观察组治疗后血压水平和TNF-α、IL-6、IL-8及NO、ET水平均优于对照组,而2组治疗期间不良反应发生率无显著性差异,提示硝苯地平片联合阿司匹林治疗HDCP可有效缓解并消除机体炎症反应,进而改善血管内皮功能,促进血压水平降低,且具有一定安全性。
本研究结果还显示,观察组治疗后PT、APTT、TT高于对照组,FIB低于对照组(P<0.05)。王克涛等[13]发现,血管内皮损伤对血小板及凝血因子具有重要激活作用,可加重孕妇高凝血状态,并提出除有效降压外,改善凝血功能对促进HDCP良好转归亦至关重要。PT、APTT、TT及FIB是临床评估凝血功能的重要指标,PT及APTT主要反映外源性凝血系统及内源性凝血系统状态,TT反映纤维蛋白原转为纤维蛋白所需时间,FIB反映纤维蛋白原含量。硝苯地平片联合阿司匹林具有协同抗血栓作用,通过抑制并减少血小板中血栓素A2合成,降低血小板聚集与黏附能力,从而改善HDCP患者血液高凝状态。王益群[14]研究指出,HDCP可导致早产、产后出血、新生儿出生缺陷等,进而增加不良妊娠结局发生风险。孟海霞[15]则在不同程度HDCP对妊娠结局影响研究中进一步发现,随HDCP患者病情加重,其对母婴结局不良影响亦会增加。本研究中,观察组阴道试分娩率高于对照组,早产、产后出血、胎儿窘迫及新生儿窒息等不良妊娠结局发生率低于对照组,提示硝苯地平片联合阿司匹林治疗HDCP更利于改善妊娠结局。分析其原因可能在于,联合用药可取得更为显著的治疗效果,进而有利于血压控制,减轻炎症反应,改善血管内皮功能及凝血功能,最终实现降低不良妊娠结局发生率的治疗目的。
综上,给予HDCP硝苯地平联合阿司匹林治疗,可有效降低患者血压水平,减轻炎症反应、血管内皮细胞功能损害及凝血功能障碍,进而有利于改善妊娠结局,且具有一定安全性。
[1]徐宪芳,梁晨,张艳.硫酸镁、硝苯地平片联合丹参注射液对妊娠期高血压患者血液流变学和血管内皮细胞功能的影响[J].中国医师杂志,2015,17(8):1245-1247.
[2]SAIMA S, GULFISHAN H, SARAH K, et al. Frequency of preterm delivery in proteinuric versus non proteinuric pregnancy induced hypertension[J]. The Journal of the Pakistan Medical Association, 2015, 65(11): 1178-1181.
[3]黄燕灵,刘素芹,钟艳萍.甲基多巴联合硝苯地平治疗妊娠期高血压的效果分析[J].检验医学与临床,2016,13(20):2913-2915, 2918.
[4]HIROAI A, YUTAKA O, RYU O, et al. Anesthetic management of a parturient with eclampsia,posterior reversible encephalopathy syndrome and pulmonary edema due to pregnancy-induced hypertension[J]. The Japanese Journal of Anesthesiology, 2015, 64(8): 856-859.
[5]谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:64-71.
[6]KARST Y, HEIDA A B, VAN RIJN M C, et al. Earlier age of onset of chronic hypertension and type 2 diabetes mellitus after a hypertensive disorder of pregnancy or gestational diabetes mellitus[J]. Hypertension, 2015, 66(6): 1116-1122.
[7]牛玉伟,刘荃,王宏宇.硫酸镁联合硝苯地平对妊娠期高血压患者血流动力学和尿蛋白水平的影响[J].海南医学院学报,2016,22(23):2873-2875, 2879.
[8]LIU H Y, WANG X Q, HE Z G, et al. AT1R A1166C polymorphism and risk of pregnancy-induced hypertension:a meta-analysis of case control studies[J]. Clin Exp Obstet Gynecol, 2015, 42(5): 634-639.
[9]唐未坤,王帆,张欣伟.硫酸镁、酚妥拉明和硝苯地平联合治疗对妊娠期高血压疾病患者血压变化、妊娠结局及不良反应的影响[J].中国妇幼保健,2015,30(15):2346-2348.
[10]蔡婷婷,蔡珏瑾.硫酸镁联合硝苯地平治疗妊娠期高血压的临床疗效分析[J].实用心脑肺血管病杂志,2016,24(7):143-144.
[11]郑晓瑛,姚静,朱加美,等.丹参注射液联合小剂量阿司匹林对妊娠期高血压疾病患者氧自由基和血管内皮细胞功能的影响研究[J].中国妇幼保健,2015,30(18):2920-2922.
[12]马彩莲,郝莉娜.妊娠期高血压疾病与炎性细胞因子相关性探讨[J].河北医学,2015,21(9):1518-1520.
[13]王克涛,陶冶.苯磺酸左旋氨氯地平片联合硫酸镁对妊娠期高血压疾病患者血压、新生儿结局及分娩方式的影响[J].中国医药导报,2016,13(29):67-70.
[14]王益群.妊娠期高血压疾病相关影响因素及对妊娠结局影响的研究[J].中华全科医学,2015,13(4):602-604.
[15]孟海霞.不同程度妊娠期高血压疾病对妊娠结局的影响研究[J].现代中西医结合杂志,2014,23(28):3117-3118, 3119.
