T-SPOT.TB试验中TBAg/PHA比值在结核性脑膜炎早期诊断中的应用
2018-01-30吴小慧汪峰孙自镛
吴小慧,汪峰,孙自镛
结核性脑膜炎(tuberculous meningitis,TBM)是由结核分枝杆菌引起的脑膜和脊膜的非化脓性炎症性疾病,其早期的临床症状不明显,但病情发展迅速,具有较高的致残率和死亡率[1]。近年来,由于人口流动,人类免疫缺陷病毒感染及耐药结核菌株的增加等因素,TBM发病率明显上升,成为威胁人类生命健康的主要肺外结核病[2]。TBM实验室诊断的金标准是脑脊液涂片抗酸染色和脑脊液结核分枝杆菌培养,但涂片阳性率低,培养周期长且敏感度也低[3]。因此,TBM的早期诊断一直是临床上亟待解决的难题。近年来,结核感染T细胞斑点试验(TSPOT.TB)在临床上已广泛应用于结核病检测,在TBM的鉴别诊断中也显示出一定的应用价值[4-8]。因T-SPOT.TB不能鉴别活动性和潜伏性结核感染,而中国是一个结核高负担国家,有大量潜伏性结核感染,因此导致T-SPOT.TB检测的特异性不高。笔者的前期研究结果显示结核特异性抗原孔(mycobacterium tuberculosis-specificantigen,TBAg)斑点形成细胞数与阳性对照孔植物血凝素(phytohaemagglutinin,PHA)形成的斑点数的比值(TBAg/PHA)可较好地区分活动性和潜伏性结核感染,提高T-SPOT.TB检测的特异性[9,10]。为此,本文初步探讨TSPOT.TB及其结果中TBAg/PHA比值在TBM早期诊断中的临床应用价值。
1 资料与方法
1.1 一般资料
选取2016年1月至2017年3月来我院就诊的疑似TBM患者148例,纳入标准:年龄>18周岁;临床表现为头痛、呕吐、发热、易激惹、颈项强直、癫痫、局部神经损害表现、意识改变、昏睡等1项或多项临床症状和体征。排除标准:HIV感染;有腰穿禁忌证;3月内接受抗结核治疗。TBM诊断标准[11]:脑脊液结核杆菌涂片抗酸染色阳性或培养阳性;若脑脊液结核涂片或培养阴性,需同时满足以下条件:①临床表现有发热、头痛、呕吐、意识障碍、脑膜刺激征或伴有局灶性神经损害;②脑脊液经细菌学、寄生虫学、真菌或肿瘤检查结果阴性;③影像学检查提示脑积水或颅底脑膜强化;④抗结核治疗有效。所有受试者均签署知情同意书。
1.2 方法
所有患者入院24 h内,在药物治疗前进行腰椎穿刺,采集脑脊液进行脑脊液常规、生化检测,抗酸染色和细菌、真菌培养。同时采集患者外周静脉血于4 h内进行T-SPOT.TB检测。T-SPOT.TB采用英国Oxford Immunotec生产的试剂盒,具体步骤为:取患者静脉血5 mL,肝素钠抗凝,采用密度梯度法离心提取单个核细胞,并计数单个核细胞浓度,用细胞培养液调节细胞浓度至2.5×109/L。在已包被抗IFN-γ抗体的96微孔板中,每份标本取4孔分别加入细胞培养液作为阴性对照,PHA为阳性对照,结核性特异性抗原早期分泌靶向抗原6(early secreted antigenic target 6,ESAT-6)与培养滤过蛋白10(culture filtrate protein-10,CFP-10),然后在每个孔中加入100 mL上述细胞悬液,轻轻混匀,置于37℃条件下CO2温箱中培养24 h,用PBS洗板4次,加入碱性磷酸酶标记的小鼠抗人IFN-γ单克隆抗体,轻轻混匀,在2℃~8℃下孵育1 h,取出用PBS洗涤4次。最后每孔加入显色底物液,室温晾干后用ELISPOT分析仪对每孔斑点计数,一个斑点代表一个斑点形成细胞(spots-forming cell,sfc)。结果判读标准:若阴性对照孔sfc为0~5,则测试孔sfc-阴性对照孔sfc≥6视为阳性;若阴性对照孔sfc≥6,则测试孔sfc≥2倍阴性对照孔sfc视为阳性。根据每一位患者的T-SPOT.TB结果中ESAT-6、CFP-10、PHAsfc数目,计算ESAT-6/PHA和CFP-10/PHA,取两者中较大值定义为某一患者的TBAg/PHA比值。
1.3 统计学处理
2 结果
2.1 2组患者一般资料及脑脊液检测结果比较
148例患者中最终纳入131例,排除17例(肿瘤性疾病7例,3月内接受过抗结核治疗4例,HIV感染2例,诊断不明确2例,失访2例)。确诊为TBM55例(TBM组),其中男31例,女24例;平均年龄(44.8±17.9)岁。非TBM患者76例(非TBM组),其中男47例,女29例;平均年龄(38.7±14.9)岁,包括化脓性脑膜炎25例,病毒性脑膜炎32例,隐球菌性脑膜炎9例,自身免疫性脑炎10例。TBM组与非TBM组的人口统计学资料比较差异无统计学意义(P>0.05)。TBM组脑脊液中性粒细胞百分比和氯化物含量比非TBM组明显降低,而淋巴细胞百分比则显著增高,见表1。
2.2 2组T-SPOT.TB检测结果比较
TBM组的T-SPOT.TB试验结果阳性率为81.8%,非TBM组为23.7%,有显著性差异(P<0.001)。进一步比较T-SPOT.TB试验结果中ESAT-6sfc、CFP-10sfc、PHAsfc、ESAT-6/PHA比值、CFP-10/PHA比值、TBAg/PHA比值,除PHAsfc外,TBM组的其余各指标高于非TBM组,差异有统计学意义(P<0.05),见表2。
2.3 TBAg/PHA比值在TBM中的诊断意义
应用ROC曲线分析T-SPOT.TB结果中ESAT-6 sfc、CFP-10 sfc、PHA sfc、ESAT-6/PHA 比值、CFP-10/PHA比值、TBAg/PHA比值对TBM的诊断价值,TBAg/PHA比值曲线下面积最大,为0.871(95%CI 0.801~0.923),见图1。当TBAg/PHA比值的截断值为0.07时,约登指数最大,为0.703,此时敏感性为78.2%,特异性为92.1%。相比于T-SPOT.TB定性结果,TBAg/PHA比值法显著地提高了T-SPOT.TB诊断TBM的特异性,也提高了其诊断准确度,见表3。
表1 TBM组与非TBM组患者脑脊液常规和生化检测结果比较(±s)
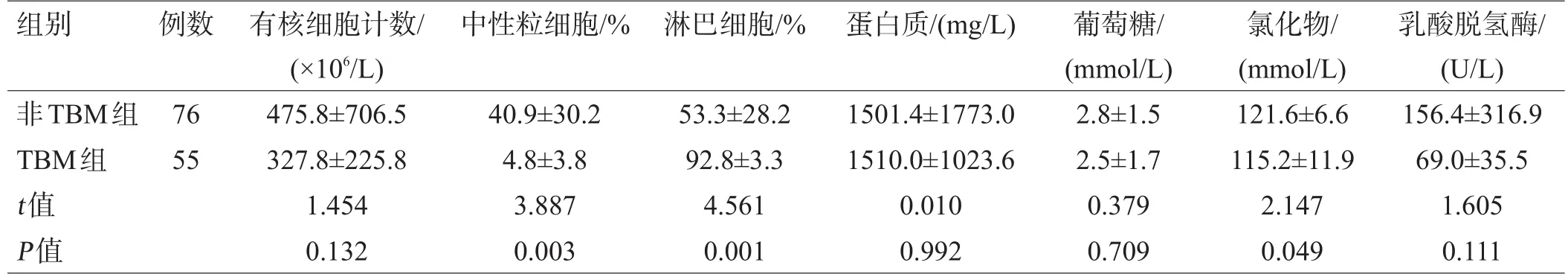
表1 TBM组与非TBM组患者脑脊液常规和生化检测结果比较(±s)
组别 例数 中性粒细胞/%淋巴细胞/%蛋白质/(mg/L)非TBM组TBM组t值P值76 55有核细胞计数/(×106/L)475.8±706.5 327.8±225.8 1.454 0.132 40.9±30.2 4.8±3.8 3.887 0.003 53.3±28.2 92.8±3.3 4.561 0.001 1501.4±1773.0 1510.0±1023.6 0.010 0.992葡萄糖/(mmol/L)2.8±1.5 2.5±1.7 0.379 0.709氯化物/(mmol/L)121.6±6.6 115.2±11.9 2.147 0.049乳酸脱氢酶/(U/L)156.4±316.9 69.0±35.5 1.605 0.111
3 讨论
TBM是最严重的肺外结核病,也是结核病死亡的主要原因之一,属于重症结核病,预后较差[1]。TBM的早期诊断和规范治疗对疾病预后和患者的生命健康具有重要意义[12]。目前,TBM的诊断主要依赖于患者的临床表现、影像学改变及实验室指标。但大部分TBM患者,特别是在疾病早期,缺乏典型的临床症状和影像学改变,常与病毒性脑膜炎、化脓性脑膜炎、隐球菌性脑膜炎等疾病难以鉴别。脑脊液结核分枝杆菌的检出是TBM诊断的金标准,常用的鉴定方法有抗酸染色涂片和结核菌培养,但脑脊液涂片找抗酸杆菌阳性率低(10%~60%)[13],漏诊率高,而结核菌培养耗时长(6~8周),对早期诊断价值不大。其他实验室检测方法如结核菌素试验受患者年龄、营养状况、免疫状况、疫苗接种史等多种因素影响,特异性差、敏感性低,而PCR易受实验室条件影响,易污染导致灵敏度波动大,有一定的假阳性率[14]。因此,寻找高敏感性和高特异性并适合临床推广的实验室早期诊断方法尤为重要。
TSPOT.TB是应用酶联免疫斑点法(enzymelinked immunosorbont SPOT,ELISPOT)技术检测经结核分枝杆菌RD1区编码抗原ESAT-6和CFP-10肽段库刺激后释放γ干扰素的特异性T细胞数量来诊断结核感染的方法。TSPOT.TB是从单个细胞水平检测,能及时捕获细胞周围分泌的细胞因子,且不受机体免疫状态及卡介苗接种的影响,因而具有较高的敏感性和特异性。研究表明,TSPOT.TB诊断活动性结核感染效能明显优于结核菌素试验,在发达国家,其诊断活动性结核的合并敏感性和特异性分别为87.5%和86.0%[15]。但在结核高负担国家,因潜伏性结核感染增多,导致TSPOT.TB诊断活动性结核特异性降低。Pan等[16]对53例TBM患者及37例非TBM患者的血液及脑脊液进行T-SPOT.TB检测,结果显示外周血T-SPOT.TB诊断TBM的敏感性和特异性分别是90.6%和75.7%,而脑脊液T-SPOT.TB诊断TBM的敏感性为60.8%,特异性为97.2%,可发现外周血T-SPOT.TB敏感性较高,而脑脊液T-SPOT.TB特异性较高。本文对55例TBM及76例非TBM患者进行T-SPOT.TB检测,诊断TBM的敏感性和特异性分别为81.8%和76.3%。马秀英等[4]对8篇相关文献进行Meta分析发现,外周血T-SPOT.TB诊断TBM的合并灵敏度为80%,合并特异度为74%,ROC曲线下面积为0.859,与本文结果类似。
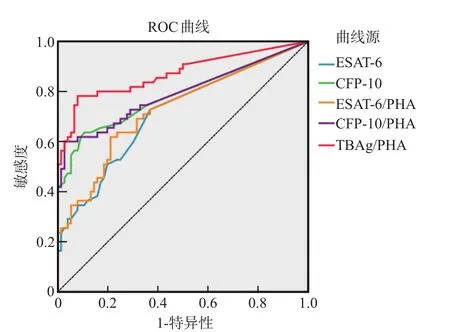
图1 ESAT-6 sfc、CFP-10 sfc、ESAT-6/PHA比值、CFP-10/PHA比值、TBAg/PHA比值诊断TBM的ROC曲线分析
表2 TBM组与非TBM组患者T-SPOT.TB检测结果比较(±s)
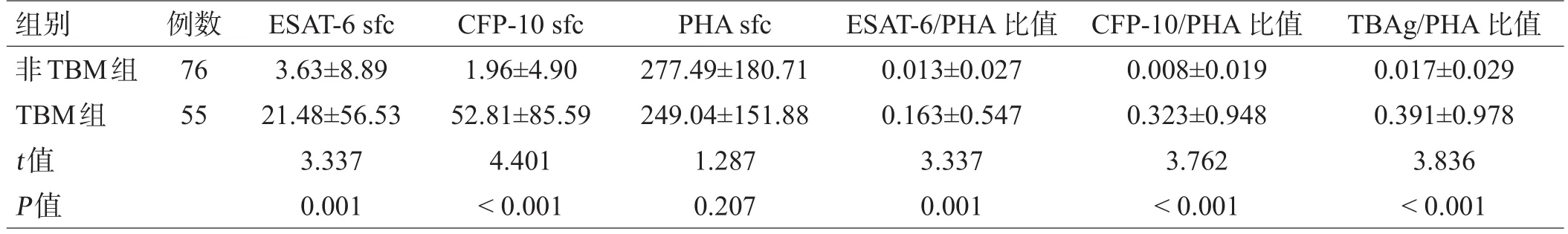
表2 TBM组与非TBM组患者T-SPOT.TB检测结果比较(±s)
组别非TBM组TBM组t值P值例数76 55 ESAT-6 sfc 3.63±8.89 21.48±56.53 3.337 0.001 CFP-10 sfc 1.96±4.90 52.81±85.59 4.401<0.001 PHAsfc 277.49±180.71 249.04±151.88 1.287 0.207 ESAT-6/PHA比值0.013±0.027 0.163±0.547 3.337 0.001 CFP-10/PHA比值0.008±0.019 0.323±0.948 3.762<0.001 TBAg/PHA比值0.017±0.029 0.391±0.978 3.836<0.001

表3 T-SPOT.TB定性结果与TBAg/PHA比值诊断TBM的效能比较
在结核高负担国家,外周血T-SPOT.TB诊断TBM的特异性不高,低于80%,主要原因是T-SPOT.TB不能区分活动性和潜伏性结核感染,而中国是一个结核病高发国家,约20%人群是潜伏性感染。为了提高TSPOT.TB的特异性,本文引入TBAg/PHA比值的方法,TBAgsfc代表机体受ESAT-6和CFP-10抗原刺激后能释放出γ干扰素的特异性T细胞数量,PHA sfc反映患者的免疫状态,TBAg/PHA比值的优点是可消除个体免疫差异对T-SPOT.TB试验的影响,能提高T-SPOT.TB的诊断效能。笔者前期已有使用TBAg/PHA比值来鉴别活动性和潜伏性结核感染的相关报道[9,10]。本文中,当TBAg/PHA比值的截断值为0.07时,诊断TBM的ROC曲线下面积为0.871(95%CI0.801~0.923),敏感性为78.2%,特异性为92.1%。尽管TBAg/PHA比值敏感性比T-SPOT.TB略有降低,但特异性却显著提升。而高特异性在结核高负担国家是非常重要的,因其可排除大部分潜伏性结核感染,准确鉴定活动性结核感染。
综上所述,TBAg/PHA比值可显著提高T-SPOT.TB诊断TBM的特异性,改进T-SPOT.TB的诊断效能。该方法操作简单方便,对早期诊断和鉴别诊断TBM具有重要的应用价值。
[1]Marais S,Meintjes G,Pepper DJ,et al.Frequency,severity,and prediction of tuberculous meningitis immune reconstitution inflammatory syndrome[J].Clin Infect Dis,2013,56:450-460.
[2]Bowen LN,Smith B,Reich D,et al.HIV-associated opportunistic CNS infections:pathophysiology,diagnosis and treatment[J].Nat Rev Neurol,2016,12:662-674.
[3]Santos AL.Archives and skeletons:An interdisciplinary approach to the study of paleopathology of tuberculosis[J].Tuberculosis(Edinb),2015,95 Suppl 1:S109-111.
[4]马秀英,姚云清,佘轩,等.T细胞酶联免疫斑点法诊断结核性脑膜炎的Meta分析[J].重庆医学,2014,43:3299-3301,3304.
[5]Qin L,Zhang L,Zhang Y,et al.Diagnostic Value of T-Cell Interferonγ Release Assays on Cerebrospinal Fluid for Tuberculous Meningitis[J].PLoS One,2015,10:e0141814.
[6]SantínCerezales M,Domínguez Benítez J.Diagnosis of tuberculosis infection using interferon-γ-based assays[J].Enferm Infecc Microbiol Clin,2011,29 Suppl 1:26-33.
[7]Liao CH,Chou CH,Lai CC,et al.Diagnostic performance of an enzyme-linked immunospot assay for interferon-gamma in extrapulmonary tuberculosis varies between different sites of disease[J].J Infect,2009,59:402-408.
[8]刘永莉,李明武,赖明红,等.结核性脑膜炎患者脑脊液中细胞因子水平的诊断价值[J].神经损伤与功能重建,2017,12:327-329.
[9]Wang F,Hou HY,Wu SJ,et al.Using the TBAg/PHA ratio in the TSPOT(®).TB assay to distinguish TB disease from LTBI in an endemic area[J].Int J Tuberc Lung Dis,2016,20:487-493.
[10]Bosco MJ,Hou H,Mao L,et al.The performance of the TBAg/PHA ratio in the diagnosis of active TB disease in immunocompromised patients[J].Int J Infect Dis,2017,59:55-60.
[11]Shekhawat SD,Purohit HJ,Taori GM,et al.Evaluation of host Hsp(s)as potential biomarkers for the diagnosis of tuberculous meningitis[J].Clin Neurol Neurosurg,2016,140:47-51.
[12]Shaikh MA 1,Shah M,Channa F.Criteria indicating morbidity in tuberculous meningitis[J].J Pak MedAssoc,2012,62:1137-1139.
[13]Pai M,Flores LL,Pai N,et al.Diagnostic accuracy of nucleic acid amplification tests for tuberculous meningitis:a systematic review and meta-analysis[J].Lancet Infect Dis,2003,3:633-643.
[14]Mudaliar AV,KashyapRS,Purohit HJ,et al.Detection of 65 kD heat shock protein in cerebrospinal fluid of tuberculous meningitis patients[J].BMC Neurol,2006,6:34.
[15]Diel R,Loddenkemper R,Nienhaus A.Evidence-based comparison of commercial interferon-gamma release assays for detecting active TB:a metaanalysis[J].Chest,2010,137:952-968.
[16]Pan L,Liu F,Zhang J,et al.Interferon-Gamma Release Assay Performance of Cerebrospinal Fluid and Peripheral Blood in Tuberculous Meningitis in China[J].Biomed Res Int.2017,2017:8198505.
