创新医疗体系 激活基层医疗机构的一点思考
2018-01-21李长修王汉亮白书忠
李长修 王汉亮 白书忠
党的十八大以来,党和政府高度重视健康事业发展。在全国卫生与健康大会上,习近平总书记指出,“要把人民健康放在优先发展的战略地位”,并强调指出:“没有全民健康就没有全面小康!”同时,国家相继颁布了《“健康中国2030”规划纲要》和《中国防治慢性病中长期规划(2017—2025年)》等一系列文件,吹响了以提高人民健康为核心,全方位、全周期保障人民健康的号角,开启了“健康中国”建设的新纪元。我国健康管理产业的建设与发展,迎来了新的难得发展机遇,创新医疗体系,实施健联体建设势在必行。
一、我国现行医疗体系现状及其问题
长期以来,我国推行了一条以疾病治疗为中心的医疗卫生路线,基本形成了一个以医院为中心的医疗服务体系。其特征为重治疗轻预防;注重治疗病人数量和提供医疗服务,忽视从源头上保障健康。其结果是导致了我国慢性病“井喷”,致残、致死率居高不下,医疗资源严重短缺,医疗费用不堪重负。
根据国家卫计委于2015年发布的《中国居民营养与慢性病状况报告(2015)》报道:2012年全国18岁及以上成人高血压患病率为25.2%,糖尿病患病率为9.7%,而在2002年,这两个数字分别是18.8%和2.6%。
2017年10月,国家重大公共卫生服务项目“心血管病高危人群早期筛查与综合干预项目”的报告《China PEACE 170万名成人的数据:高血压患病、知晓、治疗和控制情况》(以下简称“China PEACE”)发表在《柳叶刀》(《The Lancet》)上,该报告公布的我国31个省(区、市)170万人口的高血压现状调查显示:我国高血压的患病率高达37.2%,每5位中国成年人中有两位高血压患者,而控制率仅为5.7%。
2017年12月8日,中国人民解放军总医院心血管病内科主任医师薛浩在2017国际公共卫生创新发展论坛上,做了以“中国高血压流行病学和防控现状”为主题的报告。据薛浩介绍,我国高血压发病率从1959年的5.1%持续上升到了2017年的37.2%,上升幅度达32.1%。而根据China PEACE的调研结果显示,我国对高血压的控制率从1991年的2.8%上升到了现在的5.7%,仅上升了不到3个百分点;与此同时,从1991年到2017年,高血压的患病率却上升了24.6%。但这些年,欧美国家高血压控制率有了十分显著的提高:其中澳大利亚的控制率从1994年的11.1%上升到2011年37.0%;加拿大从1998年的23.0%上升到2011年的51.0%;美国从2000年的31.5%上升到2014年54.0%。通过比较可以看到,我国在慢病控制率方面与上述几个国家相比,差距是十分巨大的。
另据《中国居民营养与慢性病状况报告(2015)》报道,2012年全国居民慢性病死亡率为533/10万,占总死亡人数的86.6%。同时,我国慢病导致的医疗负担支出占总支出的70%以上。
鉴于上述,不难发现,我国慢性病不仅发病率高,死亡率高,而且医疗负担也非常沉重,慢性病已成为危害我国居民健康的最主要“杀手”。
二、导致慢性病“井喷”、看病难、看病贵的主要原因
由于长期以来我国推行的一条“重治轻防”的医疗卫生路线,因此,在医疗资源配置上重视大医院的建设,轻源头上健康保障的投入。医疗资源配置不合理及错配问题十分严重,具体表现在:
(一)基层医疗机构未能实施针对不同人群提供不同特色的差异化服务模式
我国现有医疗机构分为二、三级医院及基层医疗卫生机构等。根据规定,不同层级的医疗机构在居民健康及慢病防治中分别承担不同的角色。如国家文件规定:基层医疗机构的主要任务是“预防、保健、健康教育、医疗、康复、计划生育技术服务”等。也就是说,基层医疗机构才是居民健康与疾病预防的“守门人”。
因此,在慢病已成为危害我国居民最主要疾病的今天,基层医疗机构及其医务人员的工作重点,应该放在使辖区内居民尽量不得慢性病,得了慢性病后尽可能减少并发症的发生率。采取以家庭为单位,开展对人群筛查、分类管理(即分为一般人群、高危人群与患病人群),重点对无慢病且为高危人群及其患病人群,开展以生活方式干预、分层管理为主的健康促进与非药物干预加药物治疗等措施,可以有效解决慢病知晓率、治疗率与控制率的问题。
但由于基层医疗机构投入不精准,服务能力不高,同时又缺乏面对慢病“井喷”,切实采取对慢病高危人群、已患慢病的患者提供以健康促进、健康管理为特色的差异化的服务手段,导致慢病“井喷”以及看病难、看病贵。
(二)大医院成了慢病治疗的主要场所,加剧了看病难、看病贵问题的发生
由于慢病“井喷”,基层医疗机构服务能力不足,又不能提供有效的差异化的服务模式,大量慢病患者涌向二、三级医疗机构就诊是必然的结果。
据《北京市医疗保险可持续发展与慢病管理研究分析》(2016年11月)报道,北京市医疗保险机构在二、三级医院支出的慢病门诊诊疗费用高达83%;一级医院及以下医疗机构支出的费用仅为17%。这说明,有83%的慢病患者涌向了二、三级医疗机构接受治疗。83%的慢病患者都到大医院去看病,这更加剧了挂号难、等候时间长等问题的进一步的发生。上述数据充分说明,我国大医院已成了慢病治疗的主要场所。
另据《北京市医疗保险可持续发展与慢病管理研究分析》报道,2011、2012、2013年,北京市四种常见慢病(高血压、糖尿病、卒中、冠心病)年均门诊药费(175億元),占年均门诊总支出(295亿元)的59.3%,占门诊慢病年均总支出(218亿元)的80.2%。这充分表明,我国大医院对慢病治疗主要采用的是药物治疗措施。
研究表明,慢病是由不良的生活方式导致的,单纯采用药物治疗,其结果药物会越吃越多,病情会越治越严重,费用会越来越高。根据《北京市医疗保险可持续发展与慢病管理研究分析》,单纯高血压患者年均门诊药费为5600元,但患卒中的高血压患者平均门诊药费支出水平为10710元;如高血压病再同时患有任何两种或两种以上慢病,门诊年均药费会进一步升高至15759元,达到单纯高血压患者年均药费的2.8倍。由此可见,在大医院对慢病患者单纯采用药物治疗的措施,是进一步推升慢病医疗费用居高不下的主要原因。
基于上述,要想实现健康中国的战略目标,我们必须要实施由疾病治疗为中心向以健康为中心的战略重点转移,创新我国的医疗卫生服务体系。因此,健康中国建设的重中之重是慢病防治,慢病防治的重中之重是健康促进与健康管理,健康促进与健康管理的重中之重是“防大病、管慢病、促健康”。以体系化形态建设与实施“防—管—促”新模式,建立全时链接的全生命周期健康管理服务体系,构建预防—诊治—康复一体化的服务模式和新业态,即构建以健康为中心的组织体系(健联体)已势在必行,刻不容缓。
三、健联体体系建设
(一)健联体的概念
以健康为中心,以“防大病、管慢病、促健康”为核心服务内容,以医疗卫生服务机构为主体的健康管理联合体,简称“健联体”。
(二)健联体内涵
健联体内涵是:以健康为中心,以助力健康中国为目标;以基层医疗机构和健康管理(体检)机构为主体;以区域核心医疗机构为依托;以健康管理适宜技术、信息技术和保险为支撑;与疾控中心、妇幼保健、康复、康养等机构相联合;形成以预防为主、防治结合的新模式。这是强基层、卫生工作战略前移和下沉的重要举措。
(三)健联体的核心服务内容
健联体的核心服务内容是:防大病、管慢病、促健康。
防大病:针对癌症、心脏病、脑卒中等,开展高危人群筛查和干预,实现早防、早诊、早治,提高大病防治水平,降低过早死亡率。
管慢病:对高血压、糖尿病等进行规范管理,控制并发症发生率。
促健康:开展健康教育、提高健康素养,控制风险因素、实施零级预防,3减(减油、减糖、减盐)3健(健康口腔、健康体重、健康骨骼),改变生活方式,使更多的高危人群回归为健康人群。
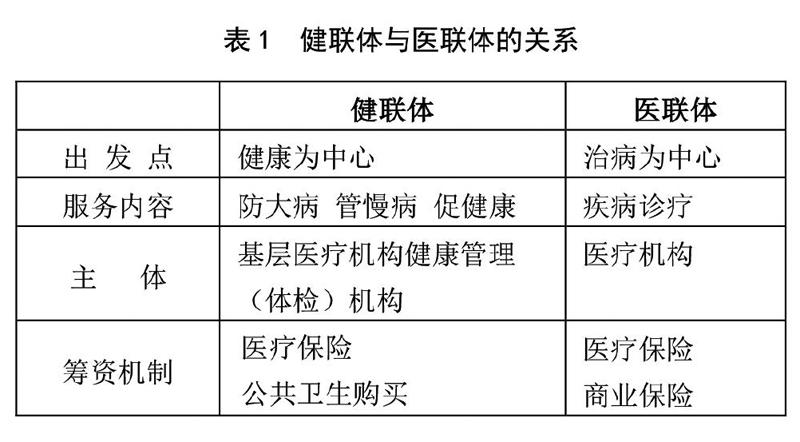
(四)健联体与医联体的关系
健联体是整个医疗服务体系的基础,医联体是健联体的重要支撑,健联体和医联体是健康中国建设的主要力量。
(五)构建健联体的基本原则及其体系建设
1、构建健联体的基本原则
坚持政府主导,充分发挥市场机制,调动社会、个人的积极性,实现共建共享;坚持基于现有医疗卫生资源进行重构和赋能;坚持以强基层为重点,着力提升基层医疗机构健康管理能力;坚持改革创新,因地制宜,跨界融合发展;坚持科学发展,促进产、学、研、用相结合。
2、健联体体系建设
健联体组织体系建设:积极探索国家卫生防病体系、基层医疗卫生资源、社会健康管理机构等相关机构,组织体系重塑,建立以“健康为中心”组织体系。
健联体指导体系建设:要逐步建立有利于健联体建设与发展制度体系,一方面要建立健全健联体内各类规范标准,另一方面要推动政府将健联体纳入国家医改,从制度上保证健联体健康持续发展。
健联体建设体系建设:加快“健康管理+互联网”信息平台建设,结合智能终端设备应用,实施健康促进和慢病健康管理;基于互联网信息平台在各医疗机构间实施健康信息授权共享。推动人工智能技术在基层医疗卫生服务机构防大病管慢病中应用,促进基层医疗机构有效开展大病风险筛查、健康监测与评估、疾病智能辅助诊断和慢病健康管理。加大防大病管慢病适宜技术和产品研发,为基层医疗卫生服务机构提供更多防大病管慢病的工具和手段。
健联体人才体系建设:要加大基层医疗机构人才培训力度,不断提高健康管理医学服务能力,特别是重视健康管理适宜技术和产品应用能力、大病高危人群筛查和常见慢病健康管理的能力的培训,要重视健康管理师队伍的培育和使用。探索促进基层人才队伍稳定的机制和方法,适应健联体发展需求。
健联体保障体系建设:推动建立政府支持、社会参与的健联体经济保障机制;建立基层医疗卫生机构人才建设与发展保障机制;建立全民健康保险和商业健康保险并行机制。
在現阶段,重点探讨解决医疗保险如何购买健康管理服务模式。通过建立示范区或示范基地方式,将购买健康管理服务作为对健联体服务体系的有效支持,形成有效的管控医疗保险支付风险的运营经验,在局部实践取得经验数据的基础上,逐渐向全国进行推广。
(王汉亮,中发改智慧城市规划设计研究院智慧医疗健康研究所所长,中国医师协会健康管理与健康保险专委会副主委。白书忠,原总后卫生部部长,中华医学会副会长,中华医学会健康管理学分会主任委员。)
