育龄期妇女多囊卵巢综合征发病危险因素研究
2018-01-11陈尚敏刘金凤李辰旭张钦凤
陈尚敏 刘金凤 王 杰 周 媛 李辰旭 张钦凤
(1.泰山医学院公共卫生学院,山东 泰安 271016; 2.东平县人民医院,山东 泰安 271500;3.中国人民武装警察部队后勤学院,天津 300162)
育龄期妇女多囊卵巢综合征发病危险因素研究
陈尚敏1刘金凤2王 杰1周 媛1李辰旭3张钦凤1
(1.泰山医学院公共卫生学院,山东 泰安 271016; 2.东平县人民医院,山东 泰安 271500;3.中国人民武装警察部队后勤学院,天津 300162)
目的 研究育龄期妇女多囊卵巢综合征(PCOS)发病的危险因素,为预防和减少多囊卵巢发生,提高育龄妇女健康水平提供科学依据。方法 采用病例对照研究方法,调查正常育龄期妇女及育龄期多囊卵巢综合征患者各160例。采用Logistic逐步回归分析发病危险因素。结果 母亲和姐妹月经不规律、晚睡、常用塑料餐具和一次性餐具、工作压力大、有糖尿病家族史、初潮年龄晚、超重或肥胖、缺乏体育锻炼均为POCS发生的危险因素。经常参加锻炼可以减低发病风险。病例组与对照组睾酮、雌二醇、黄体生成素、促卵泡生成素、泌乳素含量相差较大,4种激素均是病例组高于对照组,差异有统计学意义(P<0.001)。促卵泡生成素病例组低于对照组,差异有统计学意义(t=7.94,P<0.001)。结论 PCOS危险因素有遗传因素和非遗传因素,改变不良生活方式可以降低发病危险;促卵泡生成素降低,睾酮、雌二醇、黄体生成素、垂体泌乳素升高是多囊卵巢综合征的重要实验室检查特征,可以作为协助诊断手段。
多囊卵巢综合征;危险因素;病例对照研究
多囊卵巢综合征(PCOS)是育龄期妇女常见的疾病,临床表现呈多态性的复杂的内分泌及代谢综合征。随着经济的发展、人们生活方式的改变、生活节奏的加快、环境污染的日益加重,PCOS的发病率和患病率均呈增长的趋势。其患病率因为国家、种族、遗传、环境等因素不同而不同[1]。美国国立卫生局公布,美国的PCOS的患病率为6.5%~8%,我国的PCOS患病率约为10%[2]。目前,PCOS已不仅局限于女性生殖系统疾病,而是女性内分泌失调相关的疾病,与代谢性疾病密切相关。PCOS是引起育龄期妇女月经周期不规律和无排卵性不孕的主要原因。国内曾有报道PCOS患者占不孕人群的30%~40%,占不排卵性不孕的75%左右[3]。所以积极探索PCOS的发病危险因素,并积极采取预防和治疗措施,对促进患者的身心健康,预防远期并发症,具有积极的意义。
1 对象与方法
1.1研究对象
选择于2013年11月至2014年11月在东平县人民医院以及各乡镇卫生院门诊及病房就诊,年龄在18~44岁之间的多囊卵巢综合征患者,且同意参加本次调查为病例组,同期在该医院就诊但未患多囊卵巢综合症的人为对照组。病例组与对照组各调查160人。病例组与对照组的选择,均严格执行样本纳入标准和排除标准[4]。
1.2调查方法
本次调查病例组与对照组均采用面对面的指导调查对象填写调查表。
门诊病人进行问卷调查及体检,由经过统一培训的县医院及乡镇卫生院医师负责调查实施。内容主要包括:基本情况、工作情况、生活行为习惯、月经情况、疾病家族史、肥胖史、怀孕情况、超声检查和实验室化验检查。
1.3数据处理
使用SPSS 15.0软件进行分析。采用非条件Logistic回归进行单因素和多因素分析,计算比值比(OR)及其95%CI,并对其危险性进行分析评估。
2 结 果
2.1单因素分析
一般情况:病例组与对照组婚姻状况、职业特征与多囊卵巢综合征发病无关,差异无统计学意义。病例组脑力劳动者比例高,是对照组的2.04倍。压力大的人患多囊卵巢综合症的危险性高于压力小的人群,两组差异有统计学意义(秩和检验Z=7.57,P<0.001)。病例组体重指数为(25.51±3.04)kg/m2,对照组体重指数为(23.34±2.73)kg/m2,病例组的体重指数高于对照组,差异有统计学意义(t=6.718,P<0.001)。腰臀围比差异也有统计学意义。超重或肥胖可能是多囊卵巢综合征的危险因素。
生活习惯:调查病例组与对照组体育锻炼、晚睡或睡眠时间不规律、塑料餐具使用等,病例组与对照组生活习惯差异有统计学意义,见表1。

表1 病例组与对照组部分生活习惯比较(%)
遗传因素:病例组母亲以及姐妹月经不规律也高于对照组。病例组初潮年龄晚于对照组(t=2.47,P=0.014)。调查了高血脂、高血压、糖尿病的家族史,见表2。病例组高血脂家族史、糖尿病家族史要高于对照组,差异有统计学意义(P<0.001)。高血压家族史在病例组与对照组之间差异无统计学意义(χ2=1.51,P=0.219)。多囊卵巢综合征有一定的遗传倾向。
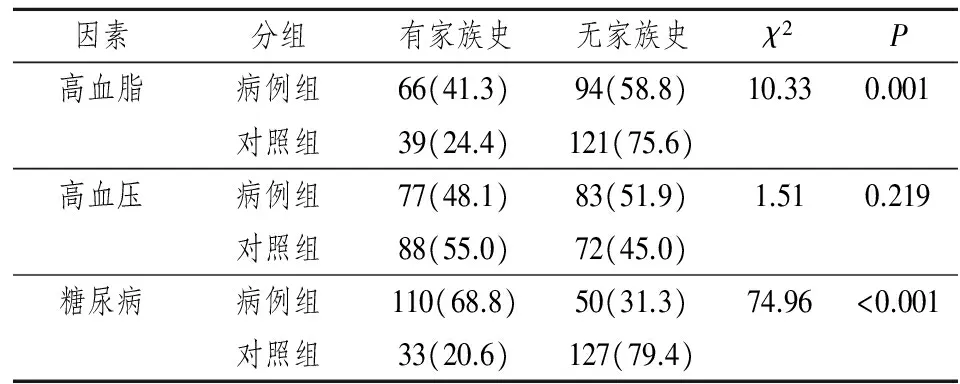
表2 病例组与对照组高血脂、高血压、糖尿病家族史情况(%)
实验室检查:病例组与对照组五类激素含量相差较大,差异有统计学意义。见表3。促卵泡生成素病例组低于对照组(t=7.94,P<0.001),睾酮、雌二醇、黄体生成素、泌乳素,均是病例组高于对照组。

表3 病例组与对照组实验室检查结果比较
2.2多因素分析
经二分类Logistic逐步回归分析,见表4。调整了自变量间的混杂作用后,多囊卵巢综合征的主要危险因素有母亲和姐妹月经不规律、晚睡、常用塑料餐具和一次性餐具、工作压力大、有糖尿病家族史、初潮年龄晚、超重或肥胖、缺乏体育锻炼。其中母亲或姐妹月经不规律是重要影响因素,如果存在母亲或姐妹的月经不规律,患多囊卵巢综合征的危险性增加了10倍左右。晚睡也是重要危险因素,经常晚睡的人患病危险性是不晚睡的3.68倍。常用塑料餐具或一次性餐具也增加了患病的危险性,常用的患病危险性是不用塑料餐具的3.73倍。学习或工作压力大、有糖尿病家族史、超重也大大增加了患病的危险性。经常参加锻炼,可以减低发病风险。

表4 多囊卵巢综合征logistic回归分析结果
3 讨 论
PCOS是一种发病多因性、临床表现呈多态性的内分泌综合征。生活方式对PCOS的影响比较大。饮食习惯中使用一次性餐具、塑料制品有可能是导致多囊卵巢综合症的危险因素之一,我们使用的次性餐具、塑料制品含有化学成分双酚A。双酚A是环境雌激素的一种,属于低毒性化合物。在日常生活中,通过人体皮肤、呼吸道及消化道等途径与人体接触。双酚A能直接作用于卵巢内卵泡膜、间质细胞及粒层细胞,增加内膜细胞睾酮的合成,干扰粒层细胞分泌雌孕激素,因而,生物体如果暴露于一定量的双酚A(BPA),就很有可能导致生殖内分泌系统的紊乱,最终致病[5-6],人类暴露于这些环境污染物,可导致妇女PCOS发病率增加。另外,经常晚睡或睡眠不规律也可能是发病的危险因素,可能影响到内分泌的紊乱,增加了患病危险性。侯枫等[7]对304例PCOS患者进行调查研究,得出PCOS的发病与腰臀比、作息时间(晚睡时间)、运动锻炼情况、雄激素T有相关关系。晚睡与PCOS的研究较少,还有待于全国多中心流行病学调查结果确定,但其不利影响不容忽视。
大量的临床和流行病学资料显示[8-9],约50%~70%的PCOS患者存在超重或肥胖,以腹型肥胖为主。肥胖的发生与PCOS的发生发展存在相互促进的作用,肥胖患者的胰岛素抵抗及高胰岛素血症促进PCOS的发展。肥胖几乎影响PCOS的所有的表型,而且肥胖型的PCOS患者的疾病严重程度远远高于正常体重及体重过低的PCOS患者。提示超重或肥胖可能是多囊卵巢综合征的危险因素之一。研究证实,体育运动在PCOS的发病及治疗方面起到很重要的作用,体育运动可改善胰岛素抵抗,而缺乏体育锻炼容易导致身体内脂肪组织的分布不均衡,是中心型肥胖(腹型肥胖)的一个危险因素。卢永军等[10]对PCOS患者进行运动及药物综合治疗,3个月后患者的糖代谢和内分泌均改善明显。田玄玄等[11]对437例多囊卵巢综合征患者进行调查分析得出缺乏体育运动是PCOS的发病危险因素之一。李国屏等[12]对多囊卵巢综合征与精神因素、家族史、饮食、运动的相关关系分析,77%左右患者为基本不运动者,结果与本调查一致,缺乏体育锻炼为PCOS的危险因素,体育锻炼是PCOS的保护因素。人生活方式与PCOS发病息息相关,不良的生活习惯导致PCOS的发病率上升,而良好的生活习惯、体育运动可改善胰岛素抵抗,属于保护因素。
PCOS具有明显的家族聚集性,易发生在一级亲属中,提示遗传因素的作用。目前认为,PCOS是X性连锁遗传和环境因素以及多种基因遗传模式共同作用的结果。有学者认为PCOS为不全显性单一常染色体显性遗传[13]。在PCOS的家族中,PCOS患病率在一级亲属较高,其父母比兄弟姐妹的影响更大。国内一些研究表明[14-16]:PCOS 患者中,家族遗传疾病的发生率由高到低为高血压(38.72%)、糖尿病(23.83%)、母亲及姐妹月经紊乱(15.32%)、男性早秃(10.64%)、妇科肿瘤(8.94%),青春期女子月经初潮年龄提早或延迟、初潮后月经稀发、继发闭经,可能是发生PCOS的危险信号;父母亲的一些遗传表型,母亲月经紊乱、父母亲糖尿病的发生对于青春期的PCOS是与遗传有关的危险因素。本次调查中,PCOS患者糖尿病家族史、高血脂家族史、母亲月经稀发的患病要高于对照组,但高血压家族史PCOS组与对照组相比,差异无统计学意义。还不能认为高血压家族史与多囊卵巢综合症有关系。
综上所述,本研究提示育龄妇女多囊卵巢综合征的主要发病危险因素有母亲和姐妹月经不规律、晚睡、常用塑料餐具和一次性餐具、工作压力大、有糖尿病家族史、初潮年龄晚、超重或肥胖、缺乏体育锻炼。 促卵泡生成素降低,睾酮、雌二醇、黄体生成素、泌乳素升高,是多囊卵巢综合征的重要实验室检查特征,可以作为协助诊断手段。养成良好的生活习惯,合理饮食以及适当的体育运动,向青春期女性和育龄妇女宣传健康生活方式,积极做好健康教育和指导。对于患有PCOS的妇女,积极采取有效的治疗和保健管理措施,并且要长期坚持、循序渐进,预防合并症发生。
[1] Chang J, Azziz R, Legro R, et al.The Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome[J]. Fertility and Sterility, 2004,81(1):19-25.
[2] Dokras A.Cardiovascular disease risk in women with PCOS [J].Steroids, 2013, 78(8): 773-776.
[3] Costello M, Eden J A. A systemic review of the reproductive system effects of metformin in patients with polycystic ovary syndrome[J]. Fertil Steril, 2003, 79(1): 1-13.
[4] Chang J, Azziz R, Legro R, et al. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS)[J]. Human Reproduction, 2004, 81(1):19-25.
[5] 黄卫娟,刘嘉茵,李丽娜.环境因素与多囊卵巢综合征发病的相关性分析[J].中华妇产科杂志,2007,42 (5):302-304.
[6] 钱玲,李涛.环境化学物的生殖毒性研究进展[J].环境与职业医学,2005, 22(2):167-170.
[7] 侯枫.多囊卵巢综合征发病相关因素及中医症候分布规律的初步探讨[D].南京中医药大学,2013.
[8] 万一飞,项守奎,华飞.不同体重指数多囊卵巢综合征患者临床指标的对比分析[J].吉林医学,2015,36(2):207-209.
[9] 杨艳红,杨慧杰.多囊卵巢综合征患者肝前脂肪厚度与胰岛素抵抗的相关性研究[J].中国医师杂志,2014,16(3):339-340.
[10] 卢永军,阮祥燕,田玄玄,等.多囊卵巢综合征综合治疗疗效的评价[J].首都医科大学学报,2013,34(4):525-529.
[11] 田玄玄,阮祥燕.437例多囊卵巢综合征相关因素调查分析[J].首都医科大大学学报,2014 ,35(4):414-418.
[12] 李国屏,李小红,陈湘梅,等.多囊卵巢综合征与精神因素、家族史、饮食、运动的相关关系分析[J].中国妇幼保健,2006,21(6):740-743.
[13] 朱亮,王斌,邢福棋.多囊卵巢综合征的表观遗传学研究[J].生殖与避孕,2010,30 (4):274-278.
[14] 李艳,王媛媛,宿爱琴.天津地区青春期女子PCOS发病情况及相关因素的初步调查[J].天津医科大学学报,2009,15(3):489-492.
[15] 吴晓慧,汀希鹏,李卫平.囊卵巢综合征遗传学病因的研究进展[J].妇产科进展,2009, 18(5):112-113.
[16] 彭昌乐,侯丽辉,付明俊.痰湿型多囊卵巢综合征患者遗传因素和生活方式的分析[J].医学研究杂志,2014,43(12):37-39.
Study on risk factors of polycystic ovary syndrome of women of reproductive age
CHEN Shang-min1LIU Jin-feng2WANG Jie1ZHOU Yuan1LI Chen-xu3ZHANG Qin-feng1
(1.School of Public Health, Taishan Medical University ,Taian 271016,China; 2.Dongping County People's Hospital,Taian 271500,China;3.Logistic University of PAP, Tianjin 300162,China)
Objective:To study the risk factors of polycystic ovary syndrome (PCOS) in women of childbearing age and provide a scientific basis for preventing and reducing the occurrence of polycystic ovary and improving the health of women of childbearing age. Methods:A case-control study was used. 160 other disease patients and 160 patients of polycystic ovary syndrome were enrolled in this study. Logistic regression analysis was carried out on the syndrome risk factor. Results:Survey result display there are statistically significant risk factors are: mothers and sisters irregular menstruation, go to bed too late, commonly used plastic tableware and disposable tableware, work pressure is too large, a family history of diabetes, late menarche age, overweight or obesity, lack of physical exercises .Often participate in exercise, can reduce the risk of disease. Results statistical difference was found between case group and control group which be shown in the contents of five hormones. Follicle stimulating hormone case group is lower than the control group (t=7.94,P<0.001), testosterone, estradiol, luteinizing hormone, prolactin, four kinds of hormones, are all case group is higher than the control group (P<0.001). Conclusions:PCOS risk factors include genetic factors and non-genetic factors.Changes in the way of life can reduce the risk of morbidity.Laboratory examination characteristics and can be used as a means of assisting diagnosis that follicle-stimulating hormone is decreased, testosterone, estradiol, luteinizing hormone, pituitary prolactin is increased.
polycystic ovary syndrome; risk factors; case control study
陈尚敏,硕士研究生,研究方向:流行病与卫生统计学。
张钦凤,女 ,教授,硕士生导师,研究方向:流行病与卫生统计学,E-mail:qfzhang@tsmc.edu.cn。
R181.3+2
A
1004-7115(2018)01-0014-04
10.3969/j.issn.1004-7115.2018.01.004
2017-10-09)
