妊娠期糖尿病诊疗中持续性动态血糖监测的临床分析
2018-01-03许淑芬苏雪清
许淑芬 苏雪清
[摘要] 目的 探讨妊娠期糖尿病诊疗中持续性动态血糖监测的临床价值。方法 选取2016年1月—2018年1月在该院接受诊疗的妊娠期糖尿病患者48例作为研究对象,患者分别接受常规监测及持续性动态血糖监测,比较分析两种方式血糖监测情况。 结果 两种监测方法显示孕妇平均血糖水平比较差异无统计学意义(P﹥0.05),持续性动态血糖监测孕妇平均血糖波动幅度(MAGE)明显高于常规监测,患者高血糖、低血糖检出率均明显高于参考组(P<0.05);治疗后,动态血糖监测出夜间、餐前低血糖发生率均明显低于常规血糖监测。 结论 妊娠期糖尿病诊疗中持续性动态血糖监测能够准确监测出血糖波动、餐前及夜间低血糖发生率,有助于临床更好的干预、控制孕妇血糖,对预后的改善有积极意义。
[关键词] 妊娠期糖尿病;诊疗;持续性动态血糖监测
[中图分类号] R714 [文献标识码] A [文章编号] 1672-4062(2018)09(a)-0191-02
疾病发生与年龄、肥胖、种族、不良产科病史等均有直接关系,近年来随着高龄、产妇盲目进补等现象的出现,妊娠期糖尿病发病率呈现出明显上升趋势,已经成为妇产科常见问题[1]。以往临床多采用每日多次末梢血采集来了解患者血糖波动,然而该法存在一定弊端。动态血糖监测技术能够对患者血糖全天波动趋势进行准确显示,及时、准确发现传统血糖监测方法无法检测到的高血糖、低血糖,更加有助于妊娠期血糖管理,因此逐渐受到内分泌科、妇产科医生及患者青睐。为进一步明确其在妊娠期糖尿病诊疗中持续性动态血糖监测中的价值,对该科室2016年1月—2018年1月收治的48例患者进行研究分析,现报道如下。
1 资料与方法
1.1 一般资料
选取自在该院接受诊断并治疗的48例妊娠期糖尿病患者作为研究对象,均符合2010年国际妊娠合并糖尿病研究组织规定的妊娠期糖尿病诊断标准[2]。排除以下患者:妊娠期高血压患者、怀孕前即有糖尿病者、甲亢等其他内分泌代谢性疾病者、烟酒等不良嗜好者及长期服用影响糖类代谢药物者。年龄21~44岁,平均(30.29±3.33)岁;其中初产妇23例,经产妇25例,孕周24~35周,平均(30.02±2.21)周。所有患者均知晓该次研究且签署知情同意书。
1.2 方法
持续性动态血糖监测方法:监测探针头在2~27℃环境下保存,有效期6个月。探针头置于室温30 min,将上次历史数据清零,并植入探针,植入位置一般为双侧上臂三角肌下缘。穿刺部位常规消毒,75%酒精对探针进行消毒后,探针植入皮下。调整电流为20~200 nA区间,3M透明敷料固定,持续72 h血糖监测,全天可监测288个血糖值。每天输入4个末梢血(指)血糖值以上,患者运动、吃饭等大事均明确、特别记载,校正监测结果,采用MiniMed Solutions CGMS Sensor软件系统下载数据,并录入计算机保存。夜间血糖采集时间设定为23:00-6:00,夜间低血糖标准采用美国妇产科医师学会(ACOG)制定数据[3],即≤3.3 mmol/L。
治疗:依照患者空腹、餐后2 h数值将妊娠期糖尿病分为A1、A2级,并由该院营养科制定针对性的饮食、运动方案。A1组孕妇:无明显饥饿感,空腹血糖、餐后2 h血糖水平分别<5.6、6.7 mmol/L,则紧急调整饮食及运动;A2级:饮食、运动调整控制后,患者空腹血糖、餐后2 h血糖水平≥5.6 mmol/L、6.7 mmol/L,则给予胰岛素治疗,具体用量依照孕妇血糖水平、孕周进行调整。所有孕妇接受治疗后,再次接受常规血糖监测、持续性动态血糖监测。
1.3 观察指标
计算两组孕妇空腹、餐后2 h血糖平均水平,并计算平均血糖波动幅度(MAGE)等,观察治疗前、后患者高血糖以及夜间、餐前低血糖发生情况。
1.4 統计方法
用SPSS 20.0统计学软件分析数据,计量资料用(x±s)表示,进行t检验;计数资料用[n(%)]表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
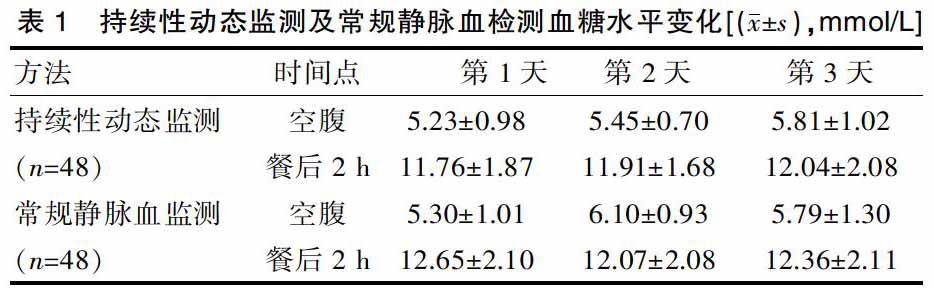
2.1 治疗前,持续性动态监测及常规静脉血检测血糖水平变化
持续3 d静脉采血测定的患者空腹、餐后2 h血糖水平与持续性动态监测测得的数值比较差异无统计学意义(P﹥0.05),见表1。
2.2 MAGE、高、低血糖检出情况
持续性动态血糖监测孕妇MAGE为(4.81±1.01)mmol/L,静脉抽血监测孕妇MAGE为(3.02±0.88)mmol/L,两组比较有统计学意义(P<0.05);持续性动态血糖检出高、低血糖率分别为39.58%(19/48)、25%(12/48),静脉抽血检测出高、低血糖率分别为22.92%(11/48)、12.5%(6/48),两组水平比较差异有统计学意义(P<0.05)。
2.3 治疗后,患者血糖监测情况
持续性动态血糖监测夜间、餐前低血糖发生率为20.83%(10/48)、25%(12/48),患者血糖水平为2.23~3.30 mmol/L,均未感知低血糖发生,常规血糖监测夜间、餐前低血糖发生率为4.17%(2/48)、6.25%(3/48),患者血糖水平2.25~3.30 mmol/L,两组夜间、餐前低血糖检出率比较差异有统计学意义(P<0.05)。
3 讨论
妊娠期糖尿病可引起近期、远期危害,孕妇高血糖通过胎盘进入胎儿体内,刺激胎儿胰岛B细胞肥大、增生,胰岛素分泌量明显增多,进而引起高胰岛素血症,导致糖原、脂肪等在胎儿组织、系统内沉积,形成巨大儿;另一方面,胎儿可出现代谢紊乱,出生后出现红细胞增多症、高胰岛素血症、低血糖症等,而孕妇体内高血糖可使胎儿血氧供应减少,造成宫内窘迫、死亡等,增加难产、剖宫产率。张清伟等[4]研究发现,母体高血糖环境对胎儿及出生后整体心功能亦可产生负面影响;田艾军等[5]则在研究中发现妊娠期糖尿病中、晚期胎儿的肝脏长度、各部位皮下组织厚度以及体质量与正常孕妇组胎儿比较存在明显差异性(P<0.05)。从远期来看,孕妇妊娠期糖尿病可增加产妇产后2型糖尿病风险,而胎儿成年后糖尿病、肥胖症发生率相应增加[6]。
大量研究证实妊娠期通过严格的血糖控制能够降低妊娠期高血糖的发生率,且不会增加低血糖风险,有效改善母婴结局,因此全面、精细的掌握患者血糖波动,并采取优化降糖治疗方案有着积极意义[7-8]。持续性动态血糖监测为皮下血糖传感技术,能够监测皮下组织间液葡萄糖浓度,间接的反映血糖水平,可完成3~7 d的血糖监测,从而帮助医生掌握患者血糖波动的规律,从而指导其调整饮食、运动及降糖治疗方案。同时,持续性动态血糖监测可计算出MAGE、日间血糖平均绝对差及血糖标准差等,从而更好地定量评估血糖波动。该次研究结果显示,持续性动态血糖监测孕妇MAGE、高、低血糖率等指标均显著优于常规监测方法(P<0.05),证明了其优势。治疗后, 持续性动态血糖对夜间、餐前低血糖检出率亦明显高于常规监测(P<0.05),表明该监测方法结果可靠,能够真实反应患者血糖水平,有助于临床及时纠正治疗期间低血糖发生情况。
总之,持续性动态血糖监测用于妊娠期糖尿病诊疗准确性高,有助于临床更好的掌握孕妇血糖变化规律,制定针对性的治疗方案,解除高、低血糖对孕妇、胎儿的危害。
[参考文献]
[1] 刘娟,徐建祥.临沂市妊娠期糖尿病筛查结果及相关因素分析[J].中国糖尿病杂志,2016,24(5):426-430.
[2] 方芳,马宇航,陈苏,等.糖化白蛋白筛查妊娠期糖尿病患者产后糖代谢异常的意义[J].中国糖尿病杂志,2015,7(10):614-618.
[3] 李娟清,邵春波.第58届美国妇产科医师学会年度临床会议总结摘要[J].中国医刊,2010,45(11):88-90.
[4] 张清伟,宋佳玉,王锋,等.Tei指数评估妊娠期糖尿病胎儿及出生后新生儿、婴儿整体心功能研究[J].现代妇产科进展,2017,26(1):26-28.
[5] 田艾軍,龙璨,唐琴,等.妊娠期糖尿病对胎儿体质量、皮下组织厚度及肝脏长度的影响[J].中国超声医学杂志,2016, 32(1):57-60.
[6] 张扬子,吴红花.妊娠期糖尿病产后糖代谢转归的研究进展[J].中国糖尿病杂志,2016,8(5):304-306.
[7] 王秋菊,张丽红,齐峰,等.降低孕前空腹血糖受损诊断下限对妊娠期糖尿病风险评估的影响[J].中华内分泌代谢杂志,2016,32(6):475-479.
[8] 王宏星,卞晓云,华玉蓉.三种食物交换份法对妊娠期糖尿病患者的干预效果比较[J].广东医学,2015,36(24):3776-3778.
