经颅入眶治疗颅眶沟通性脑膜瘤的临床分析
2017-12-28李成张虹吴宇平吕杨成刘劲松马杰科朱江汤磊张翔宇
李成 张虹 吴宇平 吕杨成 刘劲松 马杰科 朱江 汤磊 张翔宇
(四川省肿瘤医院颅脑外科,四川 成都 610041)
经颅入眶治疗颅眶沟通性脑膜瘤的临床分析
李成 张虹 吴宇平 吕杨成 刘劲松 马杰科 朱江 汤磊 张翔宇
(四川省肿瘤医院颅脑外科,四川 成都 610041)
目的:探讨经颅入眶治疗颅眶沟通性脑膜瘤的临床疗效。方法总结23例经颅入眶显微手术治疗颅眶沟通性脑膜瘤的临床资料,对疾病的病理生理特点及诊治效果进行临床分析。结果全部患者均顺利完成手术,肿瘤全切21例,次全切除1例,部分切除1例。术后突眼皆有明显改善,9例患者眼球活动障碍改善;6例患者术后出现动眼麻痹,4例术后出现上睑下垂,均于术后6个月内恢复。术后无颅内感染、眼球内陷、脑脊液漏,搏动性突眼等严重并发症的发生及手术死亡患者。结论采用经颅入眶显微手术治疗颅眶沟通性脑膜瘤,具有良好的临床疗效,但是要注意术后并发症的发生,确保治疗效果。
颅眶沟通性脑膜瘤 经颅入眶 显微外科手术
起源于颅底和眼眶正常脑膜覆盖部位并沿颅底间隙、解剖腔(孔)向邻近部位蔓延的脑膜瘤,临床上称为沟通性脑膜瘤(Communicating mengingomas)。颅眶沟通性脑膜瘤是指同时侵犯颅内和眶内并通过天然空腔管道或骨质破坏生长相连的脑膜瘤,是脑膜瘤的少见形式之一,多发于中年女性,临床症状根据肿瘤的大小、位置、生长方式等不同而产生不同的表现。由于经过视神经孔或眶上裂跨过颅内和眶内,可将颅眶沟通性脑膜瘤分为原发于颅内穿过视神经孔和(或)眶上裂延伸到眶内的颅源性脑膜瘤和原发于眶内穿过视神经孔和(或)眶上裂延伸到颅内的眶源性脑膜瘤2类。脑膜瘤外面虽有包膜,但可无孔不入地占据眶窝及颅腔,引起眼球后部受压和眼眶血液回流障碍,从而引起眼球突出,眼球运动障碍,视力减退。肿瘤进展的晚期,可引起球结膜水肿、视乳头水肿、继发视神经萎缩,甚至失明。该类肿瘤解剖位置深在,周边重要结构关系复杂,诊治涉及神经外科及眼科等多学科领域,手术难度较大;且由于神经外科医生相对陌生于眶内手术,相关文献较少,诊断及治疗有一定的特殊性[1-2]。现将我们自2008年1月至2016年1月采用显微手术经颅入眶治疗颅眶沟通性脑膜瘤23例作回顾性分析并报告如下。
1 临床资料与方法
1.1 一般资料
选取2008年1月至2016年1月我院采用显微手术经颅入眶治疗颅眶沟通性脑膜瘤的23例患者作为研究对象。全部患者术前均行颅脑及眼眶CT和MRI检查,以确定肿瘤部位与其累及周围组织关系,尤其是了解颅底骨质增生情况。其中有21例伴有颅骨异常增生,术后患者皆复查颅脑及眼眶CT或MRI。术后均经病理证实:良性脑膜瘤(WHO I级)19例,其中上皮型16例,纤维型2例,砂粒体型l例;生长活跃或不典型脑膜瘤(WHO II级)3例;恶性脑膜瘤(WHO III级)1例。患者中男7例,女16例;年龄13-74岁,平均年龄50.1岁。病史1个月-14年,平均37个月。其中左侧病变14例,右侧病变9例。以单眼突出起病17例,合并单眼视力下降12例,失明1例,伴眼球胀痛12例,单眼活动障碍12例。单纯以单眼视力下降起病2例,以头痛、头晕起病4例。
1.2 手术方式
利用显微外科手术经颅入眶分别切除颅内和眶内的病变。全麻下先行腰椎穿刺置引流管,缓慢释放脑脊液以利于术中前、中颅底的有效暴露,进而不至于过分牵拉或切除额叶,最大限度保护患者功能。常规消毒铺巾后行发际内冠状切口,从患侧耳屏前至对侧颞上线,翻起额部皮瓣至眶缘水平,游离患侧眶上神经血管及滑车神经血管束,沿眶骨膜外分离,暴露额骨及患侧眶骨,作同侧额颞骨瓣,要求骨窗前缘尽量接近眶上缘。此时可静脉滴注20%甘露醇以降低颅内压,骨瓣打开后先经硬膜内切除肿瘤的颅内部分,这样做的目的是既切除病变又为处理眶内肿瘤时赢得更多空间,将切除。小心分离前颅底硬脑膜进而暴露眶顶并用磨钻磨开,眶上缘两端行梯形切除取下,眶内容物即呈现在术野。“十”字形切开眶骨膜,根据病变侵犯位置的不同通过内侧、中间、外侧途径切除眶内肿瘤。术中将增厚的眶骨膜、肿瘤边缘侵犯的骨质以及受累的硬膜连同肿瘤一并切除。严格止血后缝合眶骨膜,用颞肌筋膜修复眶骨膜缺损。复位眶顶及外侧壁并确保原位固定。人工硬膜修补硬脑膜缺损,用带蒂额肌帽状腱膜裂层颅骨瓣或带蒂额肌帽状腱膜钛网复合瓣进行修复颅底缺损,尽量消灭颅底死腔,复位额颞骨瓣并固定。
1.3 术后评价
应用脑膜瘤切除程度Simpson分级标准进行评定以观察手术效果,I级:肿瘤完全切除,包括受累的硬脑膜及骨质;II级:肿瘤完全切除,受累硬脑膜和(或)骨质电灼;Ⅲ级:肿瘤切除,未处理受累的硬脑膜或骨质;IV级:肿瘤部分残留;V级:仅行肿瘤减压。观察突眼、眼球活动障碍等症状改善情况及颅内感染、眼球内陷、脑脊液漏,搏动性突眼等并发症的发生。
2 结果
本组患者影像学显示为颅内、外不规则形肿块,以哑铃状居多。大部分肿瘤与脑组织界面清楚,平扫肿瘤CT呈等或略高密度,MRI检查T1WI呈等、低信号,T2WI为等或略高信号,增强后强化明显。其中手术全切21例。其中Simpson I级(肿瘤完全切除,包括受累的硬脑膜及骨质)14例,Simpson II级(肿瘤主体切除,受累骨质全切除,眶上裂、海绵窦等处残留的增生硬脑膜电灼)7例,Simpson Ⅲ级(次全切,即肿瘤主体切除,但眶上裂、海绵窦等处增生硬脑膜未能全切除,或受累骨质未能全切除)1例,Simpson IV级(海绵窦处肿瘤残留)1例,见表1。肿瘤全切率为91.30%。术中全部行颅底硬脑膜重建、眼眶重塑及颅底骨质修补成形。术后突眼情况皆有明显改善,双侧眼眶形态接近一致,9例患者眼球活动障碍改善;6例患者术后出现动眼麻痹,4例术后出现上睑下垂,均于术后6个月内恢复,见表2。无颅内感染、眼球内陷、脑脊液漏、无搏动性突眼病例发生。

表1 术后患者手术效果
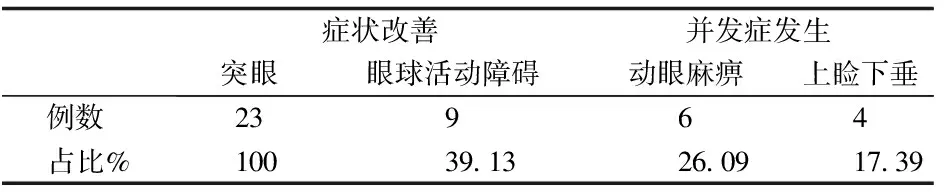
表2 术后患者临床症状改善及并发症发生情况
3 讨论
颅眶沟通性脑膜瘤发病率低于同期脑膜瘤的1%,约占同期颅眶沟通性肿瘤的29%。可以分别起源于颅和眶,其中颅源性大多数为良性蝶骨嵴脑膜瘤,其眶内的侵犯为肿瘤生长的结果,占颅眶沟通性脑膜瘤的大部分。少部分为眶源性,为眶内脑膜瘤向颅内生长,以视神经鞘脑膜瘤最为常见,极少数可发生于眶骨膜、视神经鞘及埋藏于眶脂肪内的异位脑膜细胞,临床上少见,约占脑膜瘤总数的1.08%[3]。在我们的研究中,颅眶沟通性脑膜瘤发病高峰为45-55岁,好发于中年女性,女性占69.57%。
颅眶沟通性脑膜瘤的临床症状因肿瘤的解剖位置、体积、生长方式等不同而各异。眶源性颅眶沟通性脑膜瘤早期无特殊临床表现,给早期诊治带来较大困难。由于与视神经关系密切,眼部症状和体征出现较早[4]。突眼和视力障碍是最常见症状,在我们的研究中73.91%的患者出现突眼和65.22%的患者出现视力障碍,其原因除因肿瘤位于眶内膨胀性生长进而直接压迫所导致以外,还与眼部静脉血管受压致血液回流不畅以及眶内组织淤血、水肿有关。患者初次就诊时若只有患侧眼视力下降,易被误诊为视神经炎等眼科疾病,耽误治疗。因此,我们认为,对于仅有视力障碍和(或)眼球突出等症状的病人,经一段时间治疗后无好转,应考虑行CT或MRI检查以尽早发现颅眶沟通性肿瘤,争取治疗时间。颅源性颅眶沟通性脑膜瘤的临床症状往往多样,病人多主诉头痛、头晕,甚至肢体活动障碍等,部分可出现精神症状。
CT及MRI是颅眶沟通性脑膜瘤诊断的主要影像学检查,也提供术前正确地显示眶内、颅内肿瘤与神经和血管的关系,对于肿瘤的切除、减少或避免手术误伤重要结构等起重要的作用。在我们的研究中14例可见脑膜尾征,脑膜尾征长度平均为2.56 cm;肿瘤周围水肿宽度平均为2.46 cm。11例患者观察到瘤脑界面,即脑膜瘤与邻近的颅脑组织存在着的交界面,该界面在T1WI上显示一个低信号环绕肿瘤周围,代表肿瘤包膜。瘤脑界面由肿瘤周围的血管、薄层脑脊液、神经胶质增生带及受压萎缩的脑皮质形成,是脑外肿瘤的特征性表现。MRI对于眶内脑膜瘤的显示更为清楚,对局部解剖结构的显示及肿瘤的蔓延均优于CT,应用强化可使对病变的观察更为清晰。但MRI对于眶壁、颅底的改变观察不满意,与CT相互补充可提高正确诊断率。
早期、彻底切除肿瘤可获得最佳治疗效果,经颅入路可为手术切除提供良好的术野。目前颅眶沟通性脑膜瘤的手术入路选择尚无统一标准,对该类肿瘤业内曾采用额眶联合径路、翼点入路、改良翼点入路、额颞眶颧入路、眶-翼点入路等手术治疗[5-10]。我们认为手术入路选择应选取最直接和简单、既有利于暴露病变又尽量减少手术伤害的入路。经过对我科以往手术经验的总结和对该类肿瘤临床特征的研究,从2008年1月起,选择行额眶联合径路显微手术切除颅眶沟通性脑膜瘤,取得了较好的效果。该入路利用正常组织间隙并加以颅底骨的切除来扩大手术直视范围,利于切除肿瘤,减少甚至无牵拉周围正常组织,从而减少手术损伤,并且最大限度地切除病变侵袭的颅骨、硬脑膜和眶骨膜,减少肿瘤复发的机会。扁平脑膜瘤较团块脑膜瘤更易引起骨质增生,而且骨质增生程度与脑膜瘤的大小并不成比例。骨质增生挤压周围结构而产生临床症状和体征并带来一系列的后果。Cushing认为骨质增生是由于脑膜瘤细胞侵犯骨质、刺激骨母细胞活性而引起的。肿瘤侵犯刺激骨膜就引起新骨形成,增生的骨质在病理上可见肿瘤细胞侵入哈佛氏管,故增生的骨质应看作肿瘤的一部分。近年来发现,脑膜瘤沿颅底解剖间隙浸润、蔓延所形成的颅眶或颅鼻沟通瘤,多具有恶性倾向[11]。Kamitani等报道仅遗留肿瘤周围增厚的蛛网膜就可导致肿瘤的复发[12]。所以将肿瘤及其侵蚀的组织彻底切除是防止肿瘤复发的根本措施,本组患者术中所见增生骨质和增厚的眶骨膜以及肿瘤起源处的硬膜在术后病理均被证实受肿瘤侵犯。在我们的研究中为防止肿瘤复发,颅底的病理性增生骨、增厚的眶骨膜以及肿瘤起源处的硬膜均尽可能全部切除,这样做可以切除肿瘤更彻底。在我们的研究中,有14例将这3种结构切除,达到这种切除标准的患者经3月-7年随访均未见复发。而又文献报道如果担心过大切除影响术后恢复或对周围组织解剖不熟悉而不愿全切受累硬膜及颅底骨质,仅对受累硬膜或颅骨做简单电灼,往往导致较高的复发率[13]。
在我们的研究中颅眶沟通性脑膜瘤切除后遗有的硬脑膜、颅底骨质及局部软组织缺损直径大于3 cm有17例。若不对颅底进行修复,可能增加术后脑脊液漏、颅内外感染、脑膨出、局部组织移位等情况的发生,也可致搏动性突眼和结膜严重水肿,影响面容美观。因此,我们对这17例患者进行了颅底重建,避免了上述情况的出现。我们从颅内进行硬膜修补,严密修复并缝合硬脑膜,保持颅腔的封闭环境,同时消除死腔,对于大于3 cm直径的颅底缺损用带蒂额肌帽状腱膜裂层颅骨瓣或带蒂额肌帽状腱膜钛网复合瓣进行修复,效果明显,同时控制了并发症的发生,提高了患者的生存质量。
1 Mendelhall WM , William AF, Amdur RJ. Management of benign skull base meningiomas: a review[J]. Skull Base, 2004, 14(1): 53-60.
2 杜长生,李钟铭,王建祯,等. 颅眶沟通性肿瘤显微手术探讨[J]. 中华神经外科杂志, 2008, 24(12): 897-899.
3 范波,赵勇刚,杨晋生,等. 经颅入路显微外科手术治疗眶内脑膜瘤[J]. 中国实用神经疾病杂志, 2009, 12(3): 73-75.
4 王毅,杨新吉,鲁小中,等. 眶颅沟通性肿瘤的诊断和手术治疗[J]. 眼科, 2005, 14(1): 43-47.
5 Schick U, Bleyen J, Bani A, et al. Management of meningioma en plaque of the sphenoid wing[J]. Neurosurg, 2006, 104(2): 208-214.
6 Ringel F, Cedzich C, Schramm J. Microsurgical technique and results of a series of 63 spheno-orbital menningiomas[J]. Neurosurgery, 2007, 60(4 Supp 2): 214-222.
7 Shrivastava RK, Sen C, Costantino PD, et al. Sphenoorbital meningiomas:surgical limitations and lessons learned in their long-term management[J]. Neurosurg, 2005, 103(3): 491-497.
8 Jesus DO, Toledo MM. Surgical management of meningioma en plaque of the sphenoid ridge[J]. Surg Neurol, 2001, 55(5): 265-269.
9 Abu-Ghanem S, Fliss D. Surgical approaches to resection of anterior skull base and paranasal sinuses tumors[J]. Balkan Med J, 2013, 30(2): 136-141.
10 Mariniello G, de Divitiis O, Bonavolonta G, et al. Surgical unroofing of the optic canal and visual outcom in basal meningiomas[J]. Acta Neurochirurgica, 2013, 155(1): 77-84.
11 Johnston JL. Parasellar syndromes[J]. Curr Neurolsci Rep, 2002, 2(5): 423-431.
12 Kamitani H, Masuzawa H, Kanazawa I, et a1. Recurrence of convexity meningiomas: tumor cells in the arachnoid embrane[J]. Surg Neurol, 2001, 56(4): 228-235.
13 杨治权,袁贤瑞,伍军,等. 侵犯鼻窦的前颅窝底脑膜瘤术中脑脊液漏的预防[J].临床耳鼻咽喉头颈外科杂志, 2000, 25(5): 210-212.
Clinicalanalysisofthetreatmentofcranialorbitalmeningiomasbytranscranialorbitalapproach
Li Cheng, Zhang Hong, Wu Yu-ping, Ly Yang-cheng, Liu Jin-song, Ma Jie-ke, Zhu Jiang, Tang Lei, Zhang Xiang-yu
(Department of Neurosurgery, Sichuan Cancer Hospital, Sichuan Chengdu 610041)
Objective: To investigate the methods and clinical efficacy of the treatment of the cranial orbital meningiomas by transcranial orbital approach.MethodsTo sum up the clinical data of 23 patients with microsurgery by transcranial orbital approach in the treatment of cranial orbital meningiomas and to analyze the pathological and physiological characteristics, diagnosis and treatment of the disease.ResultsAll patients were successfully completed surgery with total resection of the tumor in 21 cases, subtotal removal in 1 cases, partial resection in 1 case. Twenty-three cases of exophthalmos and 9 cases of ocular movement disorder are obviously improved. 6 cases with oculomotor paralysis, 4 cases of blepharoptosis were recovered in 6 months after operation. All patients survived and no serious complications such as intracranial infection, enophthalmos, cerebrospinal fluid leakage, pulsating exophthalmos were occurred.ConclusionIt has good clinical effect, but we should pay attention to the occurrence of postoperative complications, and to ensure the therapeutic effect of the treatment of the patients with cranial orbital meningioma.
Cranial orbital meningioma; Transcranial orbital approach; Microsurgery
李成,男,主治医师,主要从事神经系统肿瘤的临床和科研工作,Email:neuro213@126.com。
2017-8-23)
