无创正压通气联合纤维支气管镜吸痰在重症社区获得性肺炎治疗中的应用效果
2017-12-28罗彬,周静,秦蓁
罗 彬,周 静,秦 蓁
(1.重庆医药高等专科学校临床医学系,重庆 401331; 2.重庆市第九人民医院呼吸内科,重庆 400700)
无创正压通气联合纤维支气管镜吸痰在重症社区获得性肺炎治疗中的应用效果
罗 彬1,周 静1,秦 蓁2
(1.重庆医药高等专科学校临床医学系,重庆 401331; 2.重庆市第九人民医院呼吸内科,重庆 400700)
目的探讨无创正压通气(NIPPV)联合纤维支气管镜吸痰在重症社区获得性肺炎(community-acquired pneumonia,CAP)治疗中的应用效果。方法将46例重症CAP患者按治疗方法不同分为对照组与观察组,每组23例。2组均行抗感染、化痰、吸氧、纠正水电解质紊乱、营养支持等常规治疗,同时给予NIPPV治疗;观察组在此基础上给予纤维支气管镜吸痰治疗。观察2组治疗前及治疗后12、24、48 h动脉血血气分析指标(pH、PaO2和PaCO2)及氧合指数(PaO2/FiO2)的变化情况;比较2组治疗期间中转气管插管率及治疗后脱离呼吸机时间、住院时间。结果观察组中转气管插管率、脱离呼吸机时间和住院时间均较对照组显著减少(P<0.05或P<0.01)。2组治疗前后pH、PaCO2值比较差异均无统计学意义(P>0.05);2组治疗后各时段PaO2、PaO2/FiO2值较较治疗前显著升高(P<0.01),观察组治疗后各时段PaO2、PaO2/FiO2值均对照组改善更为显著(P<0.01)。结论NIPPV联合纤维支气管镜吸痰治疗重症社区获得性肺炎能迅速改善低氧血症,减少气管插管率,缩短脱离无创呼吸机时间和住院时间。
无创正压通气; 支气管镜; 重症社区获得性肺炎; 临床效果
社区获得性肺炎(community-acquired pneumonia,CAP)是常见的感染性疾病之一,发病率高,病死率随患者年龄增加而升高;此外,CAP的病死率亦与患者病情严重程度相关,重症CAP患者的30 d病死率可高达23%~47%[1]。重症CAP患者可给予抗感染、支持、免疫治疗等内科治疗,同时联合无创正压通气(non-invasive positive pressure ventilation,NIPPV)缓解病情,改善患者预后。随着医学技术的发展,纤维支气管镜逐渐用于临床以清除患者的痰液,而使呼吸道保持通畅[2]。本研究旨在探讨NIPPV联合纤维支气管镜吸痰在重症社区获得性肺炎治疗中的应用效果,报告如下。
1 资料与方法
1.1 一般资料
选择2013年8月至2016年8月重庆市第九人民医院收治的重症CAP患者46例,均符合我国社区获得性肺炎中重症肺炎诊断标准[1],且合并Ⅰ型呼吸衰竭。将46例患者按治疗方法不同分为2组:观察组23例,男15例、女8例,年龄52~78岁、平均(62.5±7.3)岁;对照组23例,男16例、女7例,年龄53~79岁、平均(63.4±7.1)岁。2组患者的年龄、性别及病情等资料比较差异均无统计学意义(P>0.05),具可比性。
1.2 治疗方法
对照组在常规治疗基础上给予NIPPV治疗。1)常规治疗包括抗感染、化痰、吸氧、纠正水电解质紊乱、营养支持等治疗[3]。2)NIPPV治疗:采用BiPAP呼吸机(美国伟康S/T-D30型),经口鼻面罩进行无创正压通气;通气模式选用S/T,呼吸频率为12~20 次·min-1,吸气压力从8 cmH2O(1 cmH2O=0.098 mmHg)开始逐步调整压力,使潮气量达到350~450 mL,氧流量为5~8 L;坚持持续通气,通气过程允许间停15 min以作吸痰、进食、咳嗽等,NIPPV无效者改为有创通气。
观察组在对照组治疗基础上给予纤维支气管镜吸痰治疗。患者取平卧位,术前及术中给予2%利多卡因气管黏膜麻醉,OLYMPUS BF-260纤维支气管镜常规消毒后经鼻进入,边插入边吸痰,在病变的肺段、亚段支气管处吸痰,如痰液黏稠可注入生理盐水5~10 mL稀释痰液便于吸出,纤维支气管镜吸痰治疗每日1~2次。
1.3 观察指标
观察2组治疗前及治疗后12、24、48 h动脉血血气分析指标(pH、PaO2和PaCO2)及氧合指数(PaO2/FiO2)的变化情况;比较2组治疗期间中转气管插管率及治疗后脱离呼吸机时间、住院时间。脱离呼吸机判断标准:当患者心率HR<110次·min-1、pH>7.35、3 L·min-1低流量吸氧时血氧饱和度(SaO2)>90%,可逐渐脱离呼吸机。
1.4 统计学方法
2 结果
治疗期间观察组中转气管插管2例(8.7%),对照组中转气管插管9例(39.1%),观察组中转气管插管率较对照组显著降低(P<0.05)。治疗后观察组患者完全脱离无创呼吸机时间和住院时间均较对照组显著减少(P<0.01),见表1。2组治疗前后动脉血血气分析指标及氧合指数变化情况比较见表2,结果显示:2组治疗前后pH、PaCO2值比较差异均无统计学意义(P>0.05);2组治疗后各时段PaO2、PaO2/FiO2值均较治疗前显著升高(P<0.01),观察组治疗后各时段PaO2、PaO2/FiO2值较对照组改善更为显著(P<0.01)。
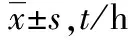

组别n脱离呼吸机时间住院时间观察组2145.3±11.4∗13.2±1.4∗对照组1468.7±17.216.8±2.2
*P<0.01与对照组比较。
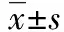

组别n时段pHPaO2/mmHgPaCO2/mmHgPaO2/FiO2观察组23治疗前7.45±0.2648.3±3.135.2±6.7214.5±30.623治疗后12h7.42±0.2275.2±17.8∗△38.4±8.3362.1±32.8∗△22治疗后24h7.41±0.1280.3±16.2∗△39.3±5.6396.5±36.4∗△21治疗后48h7.40±0.1188.6±13.9∗△40.8±8.1440.3±41.9∗△对照组23治疗前7.45±0.3148.5±5.435.1±9.3218.9±31.823治疗后12h7.45±0.2663.7±17.5∗35.5±8.4310.7±32.2∗19治疗后24h7.44±0.1868.4±15.9∗36.3±9.2338.5±32.9∗14治疗后48h7.44±0.1770.6±14.8∗36.7±7.6351.6±33.7∗
*P<0.01与治疗前比较;△P<0.01与对照组比较;1 mmHg=0.133 kPa。
3 讨论
社区获得性肺炎是指在医院外罹患的感染性肺实质(含肺泡壁,即广义上的肺间质)炎症,包括具有明确潜伏期的病原体感染而在入院后潜伏期内发病的肺炎。轻症患者仅需门诊治疗,而重症患者则需要住院,甚至需入住ICU抢救[4]。重症社区获得性肺炎系临床常见的危重症,病情凶险,进展快,易导致以肺损害为主的多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS),病死率高[5],且国外研究[6]证实重症肺炎是ICU住院患者最主要的死亡原因之一。重症社区获得性肺炎出现肺组织水肿、炎症渗出、肺泡部分陷闭和实变等病理改变,导致V/Q失调,从而引起低氧血症。另外重症肺部感染患者可出现大量黏稠分泌物堵塞气道,导致支气管引流不畅,引起肺不张,同时早期患者对吸痰比较抗拒,造成常规吸痰效果极差,因此排痰不畅是病情恶化的主要原因之一。
无创正压通气技术因其无需建立人工气道而具有独特的优点,目前得到越来越广泛的应用[7]。无创正压通气可以降低呼吸功耗,维持合适的肺泡通气量,维持或增加呼气末肺容积,改善通气及氧合[8]。BIPAP呼吸机通过胸肺组织较小的压力变化即能引起胸肺组织较大的容积变化,从而保证使用鼻面罩不会因漏气影响治疗效果;BIPAP呼吸机能够降低吸气肌负荷,减少患者呼吸肌做功和耗氧量,能够克服气道阻力,增加肺泡通气量,能够防止细支气管闭陷,改善通气/血流比例,从而提高PaO2,降低PaCO2[9-11]。本研究结果显示给予常规基础治疗和NIPPV治疗的对照组患者PaO2和PaO2/FiO2在治疗后3个时段都是明显升高,与治疗前比较差异有统计学意义(P<0.01),表明NIPPV对于重症社区获得性肺炎患者有较好的疗效。
纤维支气管镜可在直视下了解支气管腔的内部情况,并正确指导吸痰和灌洗,其目标性强,损伤小,避免了常规吸痰管吸痰的盲目性[12]。李多等[13]通过纤支镜对40例老年肺部感染呼吸衰竭有创机械通气患者进行肺泡灌洗和吸痰,与对照组比较,加快了患者缺氧和CO2潴留的改善,缩短了有创机械通气时间和住院时间,提高了抢救治疗成功率。本研究通过无创正压通气联合纤维支气管镜吸痰治疗重症社区获得性肺炎,结果显示:观察组PaO2和PaO2/FiO2在治疗后3个时段与对照组比较显著升高,观察组PaO2和PaO2/FiO2在治疗后3个时段与治疗前比较也明显升高,差异均有统计学意义(P<0.01)。观察组因病情加重行气管插管术有2例患者,对照组9例行气管插管术,2组气管插管率比较差异有统计学意义(P<0.05)。观察组患者完全脱离无创呼吸机的时间和住院时间均小于对照组患者,差异有统计学意义(P<0.01)。以上研究结果表明观察组患者通过纤维支气管镜清除气道内的分泌物,保证气道通畅,在此基础上使用无创正压通气,充分发挥了无创正压通气的作用,避免患者因严重低氧血症引起全身多器官功能衰竭,同时还提高了抗感染、抗炎的效果,阻断了全身炎症反应的进一步发展,治疗效果得到显著改善。
综上所述,无创正压通气联合纤维支气管镜吸痰用于重症社区获得性肺炎治疗能迅速改善低氧血症、降低气管插管率、缩短住院时间和完全脱离无创呼吸机的时间。
[1] 中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,39(4):253-279.
[2] Lopez Campos J L,Jara Palomares L,Munoz X,et al.Lights and shadows of non-invasive mechanical ventilation for chronic obstructive pulmonary disease(COPD) exacerbations[J].Ann Thorac Med,2015,10(2):87-93.
[3] 孙广信,石彦杰,侯伟鹏,等.支气管肺泡灌洗液中可溶性尿激酶型纤溶酶原激活物受体对重症社区获得性肺炎病情和预后评估价值[J].中国呼吸与危重监护杂志,2016,15(6):562-566.
[4] 刘金梁,徐峰.社区获得性肺炎严重程度评估方法的研究进展[J].中华结核和呼吸杂志,2016,39(11):889-893.
[5] Mayr F B,Yende S,Angus D C.Epidemiology of severe sepsis[J].Virulence,2014,5(1):4-11.
[6] Sirvent J M,Delatorre M C,Lorencio C,et al.Predictive factors of mortality in severe community-acquired pneumonia:a model with data on the first 24 h of ICU admission[J].Med Intensiva,2013,37(5):308-315.
[7] 刘奇,陈荣昌,程哲,等.头罩无创通气研究进展[J].中华结核和呼吸杂志,2016,39(9):723-726.
[8] 黄琳娜,夏金根,李正东,等.急性呼吸窘迫综合征呼吸支持策略与方式选择[J].中华结核和呼吸杂志,2016,39(1):51-54.
[9] 陈俊,顾建华,朱旖.BIPAP无创正压通气救治老年重症肺炎并发左心衰竭的疗效分析[J].实用老年医学,2016,30(2):136-138.
[10] Rialp Cervera G,del Castillo Blanco A,Perez Aizcorreta O,et al. Noninvasive mechanical ventilation in chronic obstructive pulmonary disease and in acute cardiogenic pulmonary edema[J].Med Intensiva,2014,38(2):111-121.
[11] 谭杰,罗鹏,陈宜泰,等.门诊不同压力无创正压通气对慢性阻塞性肺疾病稳定期合并Ⅱ型呼吸衰竭肺康复影响研究[J].中国实用内科杂志,2016,36(8):671-674.
[12] 李秋明,杨培文,利桂河,等.纤维支气管镜辅助治疗慢性阻塞性肺疾病急性加重并发呼吸衰竭的疗效分析[J].中国医学工程,2014,22(10):10-11.
[13] 李多,王文军,熊彬,等.便携式纤支镜肺泡灌洗对老年肺部感染呼吸衰竭有创机械通气患者降钙素原和超敏C反应蛋白的影响及治疗价值[J].中国内镜杂志,2016,22(1):86-89.
EffectofNon-InvasivePositivePressureVentilationCombinedFiberbronchoscopicSputumSuctiononSevereCommunity-AcquiredPneumonia
LUOBin1,ZHOUJing1,QINZhen2
(1.FacultyofClinicalMedicine,ChongqingMedicalandPharmaceuticalCollege,Chongqing401331,China; 2.DepartmentofRespiratoryDisease,ChongqingNinthPeople’sHospital,Chongqing400700,China)
ObjectiveTo investigate the effect of non-invasive positive pressure ventilation(NIPPV) combined fiberbronchoscopic sputum suction on severe community-acquired pneumonia(CAP).MethodsForty-six patients with severe CAP
anti-infection,dispersing phlegm,oxygen inhalation,correction of fluid and electrolyte imbalances,nutritional support,and other conventional therapies.In addition,these patients were treated with NIPPV alone(control group,n=23) or in combination with fiberbronchoscopic sputum suction(observation group,n=23).Arterial blood gas analysis indicators(pH,PaO2,PaCO2) and oxygenation index(PaO2/FiO2) were measured before treatment and at 12,24 and 48 hours after treatment.The rate of conversion to endotracheal intubation,time of off-ventilator and length of hospital stay were compared between the two groups.ResultsCompared with control group,the rate of conversion to endotracheal intubation,time of off-ventilator and length of hospital stay significantly decreased in observation group(P<0.05 orP<0.01).There were no differences in pH and PaCO2between the two groups before treatment(P>0.05).After treatment,the PaO2and PaO2/FiO2were improved in both groups,and the improvement in observation group was more obvious than that in control group(P<0.01).ConclusionThe combination of NIPPV and fiberbronchoscopic sputum suction can rapidly improve arterial hypoxemia,reduce endotracheal intubation rate,and shorten off-ventilator time and hospital stay in patients with severe CAP.
non-invasive positive pressure ventilation; bronchoscope; severe community-acquired pneumonia; clinical effect
2017-02-14
罗彬(1974—),男,硕士,副教授,主要从事呼吸系统疾病的诊治研究。
R563.1
A
1009-8194(2017)10-0007-03
10.13764/j.cnki.lcsy.2017.10.003
况荣华)
