持续质量改进对糖尿病肾病患者血液透析中低血糖的影响
2017-12-25,,,
,,,
(1.南华大学附属第一医院血液净化中心,湖南 衡阳 421001;2.南华大学附属第一医院医保部;3.南华大学护理学院)
·健康与护理·
持续质量改进对糖尿病肾病患者血液透析中低血糖的影响
赵赛郦1,欧阳红娟2*,李健芝3,陈海兰1
(1.南华大学附属第一医院血液净化中心,湖南 衡阳 421001;2.南华大学附属第一医院医保部;3.南华大学护理学院)
目的将持续质量改进模式应用于糖尿病肾病患者血液透析中低血糖的管理,评价其应用效果。
方法选取本院血液净化中心118例血液透析糖尿病肾病患者进行研究,分为对照组(60例)和干预组(58例),对照组按常规护理流程防治低血糖,干预组则采用持续质量改进模式进行低血糖管理,实施胰岛素减停方案,统一在透析2 h监测血糖,提前用药干预,建立《糖尿病肾病患者低血糖质控登记本》等一系列科学的流程。结果干预组低血糖的发生率较对照组明显降低(P<0.05)。结论在糖尿病肾病患者血液透析中低血糖管理中应用持续质量改进模式,有效减少了低血糖发生率,具有较高的临床应用价值。
PDCA模式; 糖尿病肾病; 血液透析; 低血糖
糖尿病肾病(Diabetic Nephropathy,DN)是指由糖尿病(Diabetes Mellitus,DM)所引起的肾脏疾病,与DM病程密切相关,多在5年以后发病。近年来,DN已成为引发终末期肾脏病(End-stage Renal Disease,ESRD)的首要原因。北京市血液透析的登记材料显示,2003年透析患者中DN患者占10.2%,2011年DN患者占透析患者的比例则上升到35.1%[1],可见,DN在血液透析患者中的比例是呈逐年上升的趋势。低血糖是DN患者血液透析中最常见的并发症,也是透析护理管理中的薄弱环节。持续质量改进模式——PDCA循环模式是1950年由美国著名质量管理专家戴明博士(W、E、Deming)提出的,该模式包含计划(Plan)、实施(Do)、检查(Check)和处理(Action)四个阶段[2]。为了提高透析护理质量,使护理管理更加科学和规范化,本研究将PDCA循环模式(戴明环)应用于糖尿病肾病患者血液透析中低血糖的管理,有效降低了低血糖发生率,现报道如下。
1 资料与方法
1.1一般资料选择本院血液净化中心2015年6月~2016年6月间行血液透析的糖尿病肾病患者118例作为研究对象。将2015年6~12月的60例患者设为对照组,2016年1月~6月的58例患者设为干预组。对照组DN伴高血压25例,干预组DN伴高血压22例,两组患者在年龄、性别、病程、病情方面比较,差异无统计学意义(P>0.05),具有可比性,见表1。患者纳入标准:①透析时间4 h/1次,2~3次/1周,且维持血液透析半年以上,病情相对稳定。 ②控制血糖应用胰岛素者。 ③空腹血糖控制在3.9~8.0 mmol/L。④自愿加入本次研究者。排除标准:①继发酮症酸中毒、高渗性昏迷等急性并发症者。②患者恶性肿瘤及严重心、脑血管等疾病。③行无肝素治疗的患者。④不愿配合本研究的患者。本研究获得本院伦理委员会的认可,参加研究的患者均为自愿参与且对本次研究有充足的认识和了解,并已签订知情同意书。

表1 两组患者一般情况比较
1.2方法两组患者均使用德国进口透析机(Fresenius Medical Care 4008 B)进行血透,透析器使用威高F15,透析频次为2~3次/1周,4h/1次,血流量200~250 mL/h,应用碳酸氢盐无糖透析液,温度36~37 ℃。
对照组:患者在透析前按医嘱常规剂量注射餐前胰岛素,护士在上机前评估患者的透前饮食状况,有无消化道等不适症状。每小时监测血压、脉搏、呼吸,观察患者有无低血糖反应。患者透析过程中出现冷汗、心悸、颤抖、面色苍白等低血糖症状,立即监测血糖,测得血糖值≤3.9 mmol/L 时,静脉注射 50% 葡萄糖注射液 40~60 mL,并作好相应处理。
干预组:血液净化中心成立PDCA小组,成员由护士长、6名护士及1名医生组成。PDCA实施方法:P(计划) 在DN患者血液透析中低血糖管理中运用PDCA循环模式[3],收集干预前后患者血液透析中发生低血糖的资料,以降低透析中DN患者发生低血糖为目标,验证PDCA循环模式运用于低血糖管理的有效性。D(执行)①医生针对不同时间行血液透析的患者制订个性化的胰岛素减停方案,详细分为以下2种方案。第1种(7∶30~11∶30血液透析):注射诺和锐等超短效及短效胰岛素的DN患者,早餐前停用一次;注射诺和灵N和甘精胰岛素等中长效的患者,早餐前减少1/3的胰岛素剂量。第2种(12∶30~16∶30血液透析):注射诺和锐等超短效及短效胰岛素的DN患者,中餐前停用一次,注射诺和灵N和甘精胰岛素等中长效的患者,早餐前减少1/3的胰岛素剂量。②规范、统一监测血糖时间和透析中注射50%葡萄糖剂量:据相关研究及临床经验表明:低血糖高发期为血液透析第 2~3h[3],故统一在血液透析2 h时监测血糖。若患者的血糖值≤6 mmol/L,则进行干预措施,提前用药预防低血糖的发生。根据患者的血糖值确定给予50%葡萄糖的剂量:血糖5~6 mmol/L ,遵医嘱给予50%葡萄糖20 mL静脉推注;血糖3.4~4.9 mmol/L,遵医嘱给予50%葡萄糖40 mL静脉推注;血糖≤3.3 mmol/L,遵医嘱给予50%葡萄糖60 mL静脉推注。③护士督促患者在血透过程中进食,可进食少量饼干、点心、牛奶等碳水化合物补充能量。对于老年及营养不良,透前未进食的患者要加强观察。由于某些老年患者感觉迟钝,发生低血糖时不易察觉,因而护理人员应在透析过程中加强对老年患者的观察与血糖监测[4]。④制订个性化的透析模式,予(钠3超滤3)先快后慢的超滤模式进行透析。⑤建立《DN患者低血糖质控登记本》,详细记录患者发生低血糖的时间、症状、应对措施、复测血糖时间和缓解情况,并录入电子病历。⑥制定糖尿病食谱:由于DN患者依从性差,自我控制能力欠佳,制定个性化饮食护理方案,选择优质蛋白、营养丰富、清淡饮食,譬如:瘦肉、鱼、纯牛奶、鸡蛋和瓜果蔬菜,补充必需的纤维元素,并做到少食多餐,既满足身体营养需要,又能控制血糖,防止血糖波动过大[5]。⑦对于遵医行为差,文化程度低,无家属陪伴的老年DN患者,护士在透析前一日加强电话督导。C(检查)护士长每天检查《DN患者低血糖质控登记本》,了解低血糖发生情况,评估护士对低血糖处理流程的正确率,护士长每月开会总结并反馈存在的问题。A(处理) PDCA 模式应用于低血糖管理前后,比较两组DN患者在透析过程中发生低血糖的情况,并总结控制低血糖发生的原因和存在的问题,调整不恰当的部分,提出整改措施,进一步细化方案,进入新的循环。
1.3效果评价比较分析干预组与对照组患者透析上机时,1 h,2 h,3 h及下机前低血糖的发生情况。
1.4统计学处理采用统计软件SPSS 18.0进行数据分析,数据采用均数±标准差进行描述,组间比较采用独立样本t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
两组患者在血液透析过程中4个时段发生低血糖情况比较,干预组均低于对照组,差异具有统计学意义(P<0.05),详见表2。干预前后两组患者在4个小时的血液透析过程中低血糖的发生率比较,对照组共发生139次,占对照组总透析人次的4.63%;干预组共发生49次,占干预组总透析人次的1.65%,干预后低血糖的发生率明显降低,差异有统计学意义(χ2=43.77,P<0.01)。
表2两组患者透析中4个时段低血糖发生例次比较(例次)
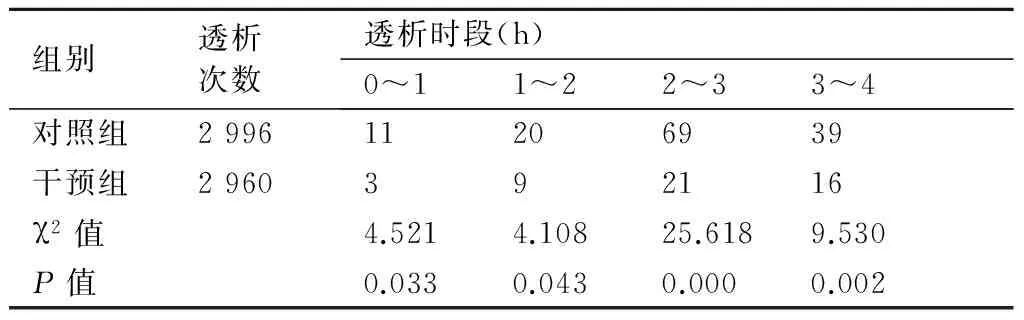
组别透析次数透析时段(h)0~11~22~33~4对照组299611206939干预组2960392116χ2值4.5214.10825.6189.530P值0.0330.0430.0000.002
3 讨 论
基于血透时透析侧与血液侧的葡萄糖浓度差异较大,而葡萄糖属于小分子溶质,可自由穿过透析膜向透析液弥散的原理[6],随着血液透析时间的增加,葡萄糖的丢失量也会递增,血糖会随之下降,而胰岛素属于大分子溶质,难以穿过透析膜,透析时胰岛素易蓄积,此时若维持原始胰岛素剂量就会导致低血糖的发生[7]。
3.1血液透析中低血糖发生原因和对策由于毒素潴留,透析不充分,贫血等诸多原因,尿毒症患者往往食欲不佳,进食又不规律、还伴有恶心、呕吐,导致糖摄入不足而引起低血糖[8]。据临床统计分析,在每日两班血透中,血透患者低血糖多发生在上午班,下午班发生较少。透析早期(0~1 h)发生低血糖的患者多数为未进食早餐的患者,对策:护士督促患者上机前进食早餐,避免患者一上机就发生低血糖情况。患者透析2 h时发生低血糖原因:透析日早晨注射了胰岛素,而早餐进食过少,透析中体内葡萄糖被滤出,而胰岛素在2 h达到峰值,低血糖更易发生[9]。由于透析过程非常耗能,DN患者需要摄取比正常人更多的能量,才能抵消透析4 h的消耗。运用PDCA模式管理低血糖,透析当天减停胰岛素,在透析2 h时提前推注50%葡萄糖,督促患者进食,均有效降低了透析过程中低血糖的发生。低血糖发生在透析末期(3~4 h)多见于超滤量过大并发低血压的患者。相关研究[10]表明,患者大量超滤水分以及透析不充分,伴有恶心、呕吐,纳差症状,致体内糖吸收不足,易引起低血糖及低血压。遵医嘱调整透析模式,予(钠3超滤3)先快后慢的超滤模式进行透析,将超滤量大部分集中在前两个小时,减慢后期超滤量及超滤速度,并在透析过程中适当补充糖分,通过这些干预措施,患者下机前1 h内的低血糖发生率显著降低。根据每个患者不同的情况,制订个性化的透析模式,最大力度地实现精准医疗和精准护理,有效减少低血糖发生率,避免因低血糖而造成的意外事件。
3.2 PDCA模式管理合理有效,预期目标达到作为一种质量控制管理模式,PDCA模式的特点和优势在于有计划、有目的、有系统、有评价。程丽娟[11]将PDCA循环管理应用于预防血透患者动静脉内瘘护理中,发现此模式延长了动静脉内瘘的使用时间,有效减少了并发症的发生。血液净化中心在低血糖的管理中导入PDCA模式,实行制订透析日胰岛素减停方案,统一时间监测血糖,提前用药干预,建立《DN患者低血糖质控登记本》这一系列科学的方案,规范低血糖防治流程,有效预防低血糖发生,提高了透析护理质量。本文对照组按照常规护理流程防治低血糖,干预组应用PDCA模式管理低血糖,干预组低血糖发生率较对照组有所降低(P<0.05),预期目标达到,PDCA模式管理合理有效,值得推广应用。
综上所述,PDCA模式应用于DN患者血液透析中低血糖的管理,不仅能持续改进护理质量,提高护理人员的管理素质,形成实效性的管理文化,还使血液透析中低血糖的管理形成良性循环体系,临床应用价值较高。
[1] 姚颖.糖尿病肾病的营养状况评估和营养治疗新进展[J].临床肾脏病杂志,2012,12(5):205-207.
[2] 邵卫红,朱生娣,俞江英,等.PDCA循环管理对血透患者护理质量和并发症的影响[J].中医药管理杂志,2015,23(2):60-62.
[3] 卢小琼,郭宗琳.透析前停止或减少降糖药剂量对低血糖发生的影响[J].现代临床医学,2012,38(1):18-19.
[4] 陈继英.常用血液净化方式对维持性血液透析患者残余肾功能的影响[J].中南医学科学杂志,2014,42(2):178-180.
[5] 谢后雨.糖尿病肾病慢性肾衰竭患者血液透析对胰岛素治疗的影响[J].中外医学研究,2016,14(13):138-138.
[6] 吕佳颐,戴兵,孙丽君.维持性血液透析患者低血糖的发生机制及预防[J].中国血液净化,2016,15(3):186-188.
[7] Yanagisawa K,Nagano D,Ogawa Y.Raltegravir is safely used with long-term viral suppression for HIV-infected patients on hemodialysis:a pharmacokinetic study[J].AIDS, 2016,30 (6 ):970-972.
[8] Jean G,Charra B,Chazot C,et al.Long-term outcome of per-manent hemodialysis:a controlled study [J ].Blood Purify,2001,19 (4):401-407.
[9] 俞永芳.护理实验对糖尿病肾病患者血液透析中低血糖的影响[J].中外医学研究,2013,11(21):132-133.
[10] Ponikvar R,Ponikvar JB.Management of diabetic patients with hemodialysis,peritoneal dialysis,and renal transplantation[J].Nepheral Dial Transplant,2001,16 (supp16):94-96.
[11] 程丽娟.持续质量改进对糖尿病肾病血液透析病人动静脉内瘘维护效果观察[J].护理研究2016,30(4):1390-1392.
10.15972/j.cnki.43-1509/r.2017.02.029
2016-09-08;
2016-12-28
*通讯作者,E-mail:785753543@qq.com.
R587.2
A
蒋湘莲)
