高血压合并糖尿病患者基于腹部CT指标的危险因素分析
2017-12-23董冰清冯英连王远成卢春强张世军居胜红
董冰清,冯英连,王远成,卢春强,张世军,居胜红
(1.东南大学 医学院,江苏 南京 210009;2.东南大学附属中大医院 放射科,江苏 南京 210009)
·论著·
高血压合并糖尿病患者基于腹部CT指标的危险因素分析
董冰清1,冯英连1,王远成2,卢春强1,张世军2,居胜红2
(1.东南大学 医学院,江苏 南京 210009;2.东南大学附属中大医院 放射科,江苏 南京 210009)
目的分析高血压合并糖尿病患者腹部CT的图像特征及其他相关指标,探讨高血压人群并发糖尿病的危险因素。方法回顾性分析1 962例在东南大学附属中大医院行腹部CT平扫的患者临床资料,分为正常对照组(n= 858)、高血压组(n=732)、糖尿病组(n=128)及高血压合并糖尿病组(n=244)。测量所有受检者腹部CT相关指标包括脂肪肝、胰/脾CT值、内脏脂肪(VAT)面积、皮下脂肪(SAT)面积、VAT/SAT面积值、腰大肌CT值及腹主动脉钙化评分。应用Logistic回归分析筛选高血压人群并发糖尿病的危险因素。结果Logistic回归分析显示,脂肪肝、甘油三酯水平升高、高密度脂蛋白水平降低、高血压分级增高、腰围增大及腰大肌CT值减低是高血压人群发生糖尿病的危险因素。结论脂肪肝、增高的高血压分级、肌肉脂肪浸润程度、腰围增大和血脂异常均会增加高血压患者糖尿病的发病率。
高血压; 糖尿病; 危险因素; 体层摄影术,X线计算机
高血压病与糖尿病均是危害人类健康最常见的疾病,高血压病与糖尿病常并发。很多研究表明年龄大、血脂异常及病程长的高血压病患者更易合并糖尿病[1]。高血压病合并糖尿病与腹主动脉钙化及腹部脂肪、内脏脂肪分布情况的关系尚不明,因此,我们在腹部CT图像上测量相关指标,探讨高血压人群并发糖尿病的危险因素。
1 资料与方法
1.1 一般资料

1.2 图像获取
采用西门子 Sensation 64排螺旋CT及GE Discovery CT750 HD宝石CT进行检查。腹部横断位层厚5 mm,电压120 kV,管电流与曝光时间乘积范围为65~350 mAs。由影像科1名工作3年的医师进行阅片、测量,该医师对分组信息不知晓。
1.3 图像分析
(1)内脏脂肪(VAT)及皮下脂肪(SAT)面积测量。用Image J软件于平脐水平测定腹内及皮下脂肪面积,设定阈值为-190~-30 HU,计算VAT/SAT面积比[3]。(2)脂肪肝测定。在肝脏较大层面上取2个感兴趣区(ROI),分别位于肝左、右叶,每个ROI为1~2 cm,计算得到肝脏平均CT值,并在同一层面使用相同方法测定脾脏的CT值,计算肝脏/脾脏CT值,将肝脏/脾脏CT值≤1.0定义为脂肪肝[4]。(3)计算胰头、体、尾3个部位的平均CT值,同时测定同一层面脾脏CT值,计算胰/脾CT值。(4)腰大肌CT值。分别测定脐水平两侧腰大肌的CT值并计算平均值[5],CT值大小反映腰大肌脂肪浸润程度。(5)腹主动脉钙化(AAC)评分。将文献[6]报道的腹部侧位平片评分法改良后用于腹部CT图像上,对患者腰1~4椎体对应的每个节段有无腹主动脉钙化进行评分。本研究采用4分制,每节段对应1分,共 0~4分5个等级。
1.4 统计学处理
2 结 果
2.1 一般资料、实验室及腹部CT指标比较
见表1。
由表1可见,高血压组及高血压合并糖尿病组患者的年龄均明显大于正常对照组(P< 0.001),并且高血压合并糖尿病组患者的年龄较高血压组大(P<0.001)。高血压组、糖尿病组及高血压合并糖尿病组的BMI均大于正常对照组(P<0.05),而它们之间两两比较,差异无统计学意义。4组之间AAC评分比较,差异有统计学意义(P<0.001);4组间两两比较,除了糖尿病组与正常对照组之间差异无统计学意义(P>0.05)外,其余差异均有统计学意义(P<0.001)。高血压分级在高血压组与高血压合并糖尿病组之间比较,差异有统计学意义(P<0.001)。糖尿病组与高血压合并糖尿病组之间糖尿病并发症存在与否比较,差异无统计学意义(P=0.925)。
表14组一般资料、实验室及CT指标比较
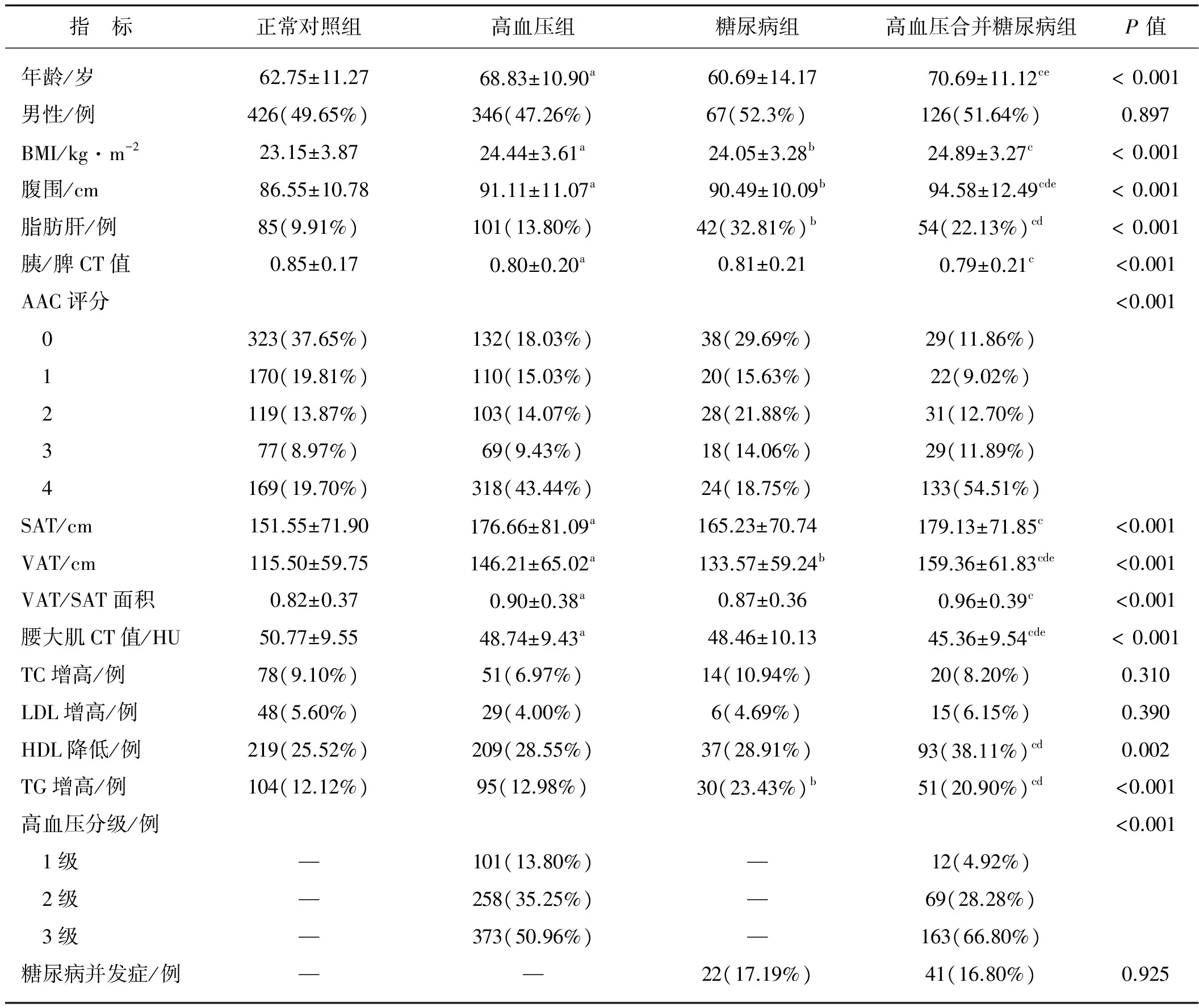
指 标正常对照组高血压组糖尿病组高血压合并糖尿病组P值年龄/岁62.75±11.2768.83±10.90a60.69±14.17 70.69±11.12ce<0.001男性/例426(49.65%)346(47.26%)67(52.3%)126(51.64%)0.897BMI/kg·m-223.15±3.87 24.44±3.61a24.05±3.28b24.89±3.27c<0.001腹围/cm86.55±10.7891.11±11.07a 90.49±10.09b 94.58±12.49cde<0.001脂肪肝/例85(9.91%)101(13.80%)42(32.81%)b54(22.13%)cd<0.001胰/脾CT值0.85±0.170.80±0.20a0.81±0.210.79±0.21c<0.001AAC评分<0.001 0323(37.65%)132(18.03%)38(29.69%)29(11.86%) 1170(19.81%)110(15.03%)20(15.63%)22(9.02%) 2119(13.87%)103(14.07%)28(21.88%)31(12.70%) 377(8.97%)69(9.43%)18(14.06%)29(11.89%) 4169(19.70%)318(43.44%)24(18.75%)133(54.51%)SAT/cm151.55±71.90176.66±81.09a165.23±70.74179.13±71.85c<0.001VAT/cm115.50±59.75146.21±65.02a133.57±59.24b159.36±61.83cde<0.001VAT/SAT面积0.82±0.370.90±0.38a0.87±0.360.96±0.39c<0.001腰大肌CT值/HU50.77±9.5548.74±9.43a48.46±10.1345.36±9.54cde<0.001TC增高/例78(9.10%)51(6.97%)14(10.94%)20(8.20%)0.310LDL增高/例48(5.60%)29(4.00%)6(4.69%)15(6.15%)0.390HDL降低/例219(25.52%)209(28.55%)37(28.91%)93(38.11%)cd0.002TG增高/例104(12.12%)95(12.98%)30(23.43%)b51(20.90%)cd<0.001高血压分级/例<0.001 1级—101(13.80%)—12(4.92%) 2级—258(35.25%)—69(28.28%) 3级—373(50.96%)—163(66.80%)糖尿病并发症/例——22(17.19%)41(16.80%)0.925
连续变量:a正常对照组vs.高血压组,P<0.05;b正常对照组vs.糖尿病组,P<0.05;c正常对照组vs.高血压合并糖尿病组,P<0.05;d高血压组vs.高血压合并糖尿病组,P<0.05;e糖尿病组vs.高血压合并糖尿病组,P<0.05
二分类变量:a正常对照组vs.高血压组,P<0.008 3;b正常对照组vs.糖尿病组,P<0.008 3;c正常对照组vs.高血压合并糖尿病组,P<0.008 3;d高血压组vs.高血压合并糖尿病组,P<0.008 3;e糖尿病组vs.高血压合并糖尿病组,P<0.008 3
2.2 高血压组与高血压合并糖尿病组单因素回归分析
见表2。

2.3 高血压组与高血压合并糖尿病组多因素回归分析
见表3。
表2高血压合并糖尿病的单因素Logistic回归分析
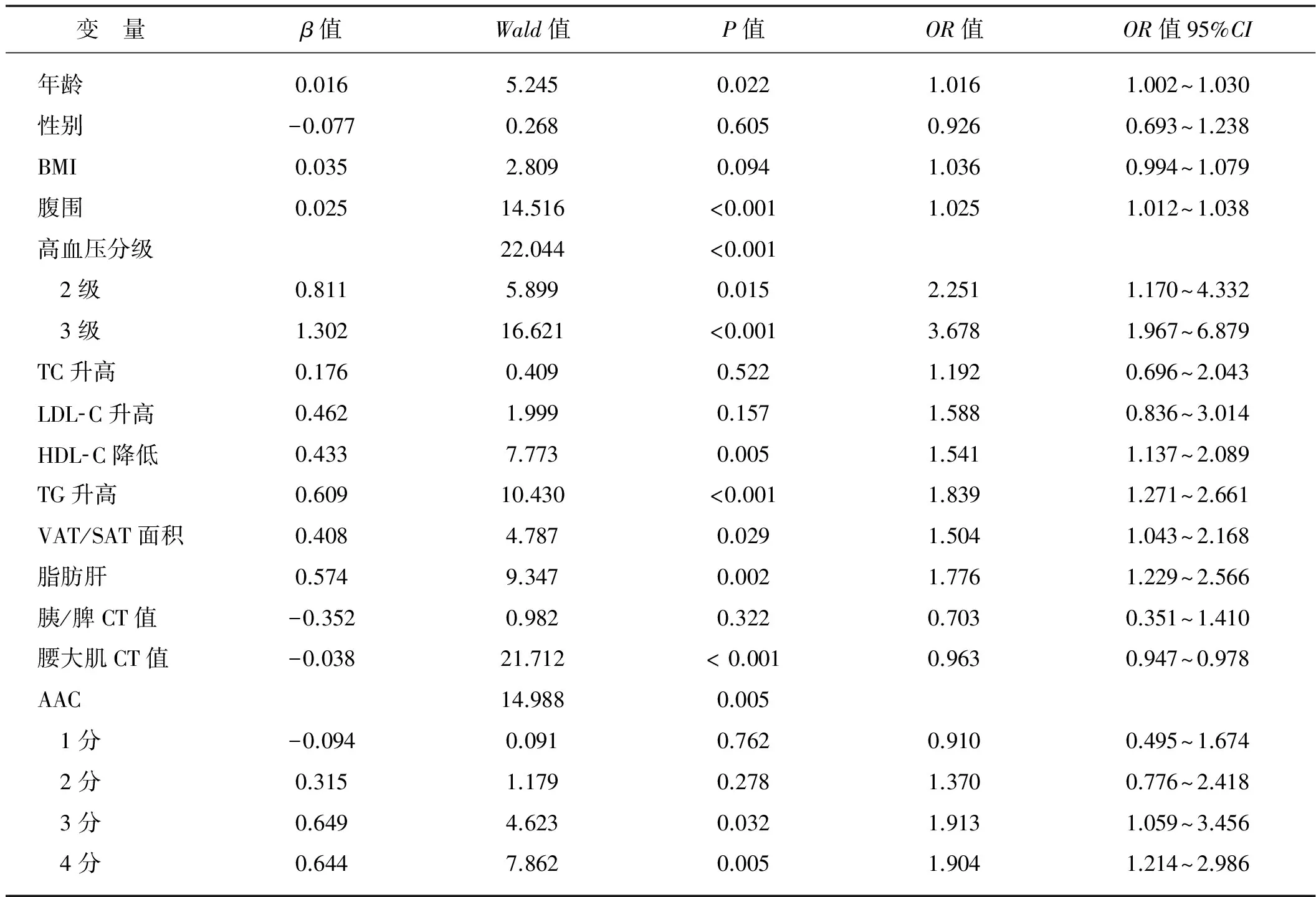
变 量β值Wald值P值OR值OR值95%CI年龄0.0165.2450.0221.0161.002~1.030性别-0.0770.2680.6050.9260.693~1.238BMI0.0352.8090.0941.0360.994~1.079腹围0.02514.516<0.0011.0251.012~1.038高血压分级22.044<0.001 2级0.8115.8990.0152.2511.170~4.332 3级1.30216.621<0.0013.6781.967~6.879TC升高0.1760.4090.5221.1920.696~2.043LDL⁃C升高0.4621.9990.1571.5880.836~3.014HDL⁃C降低0.4337.7730.0051.5411.137~2.089TG升高0.60910.430<0.0011.8391.271~2.661VAT/SAT面积0.4084.7870.0291.5041.043~2.168脂肪肝0.5749.3470.0021.7761.229~2.566胰/脾CT值-0.3520.9820.3220.7030.351~1.410腰大肌CT值-0.03821.712<0.0010.9630.947~0.978AAC14.9880.005 1分-0.0940.0910.7620.9100.495~1.674 2分0.3151.1790.2781.3700.776~2.418 3分0.6494.6230.0321.9131.059~3.456 4分0.6447.8620.0051.9041.214~2.986
表3高血压合并糖尿病的多因素Logistic回归分析
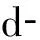
3 讨 论
本研究除了对高血压合并糖尿病的常见危险因素如血脂异常进行观察外,又探讨了腹主动脉钙化、腹部脂肪及内脏脂肪分布对高血压合并糖尿病的影响。

2型糖尿病与粥样硬化性心血管疾病被假定有共同的发病机制,即2 型糖尿病与动脉粥样硬化是炎症、胰岛素抵抗的不同结果[8]。糖尿病患者出现动脉粥样硬化的时间早、程度重和预后差,而出现动脉粥样硬化性心脏病的患者,有相当部分出现不同程度的糖调节受损。本研究表明,腹主动脉钙化程度在单纯高血压组与高血压合并糖尿病组之间有差异,但进一步的多因素回归分析未能最终纳入模型。
腹部脂肪包括VAT和SAT,有研究[9]表明,腹内脂肪是胰岛素敏感性和β细胞功能的强力决定因素。本研究中VAT面积在高血压合并糖尿病组大于高血压组与正常对照组。由于有学者[10]认为皮下脂肪对代谢综合征有保护作用,因此,我们采用VAT/SAT面积比值作为研究变量进行危险因素分析,结果显示在多因素分析中,VAT/SAT面积未纳入最终回归模型。肌肉CT值可以表明肌肉中脂肪浸润水平。有研究[11]表明,在调整内脏脂肪或整体肥胖后,肌肉CT值与胰岛素抵抗显著相关。本研究采用腰大肌CT值进行分析,发现高血压患者的腰大肌CT值越低,即脂肪浸润越严重,越有可能并发糖尿病。多项大型临床研究提示,脂肪肝可能是糖尿病及心血管疾病独立危险因素[12]。在本研究中,脂肪肝的存在提高了高血压患者并发糖尿病的风险,在多因素回归分析中,脂肪肝的存在使高血压病患者合并糖尿病的风险提高1.621倍。因此,在高血压病患者进行腹部CT检查时,发现存在脂肪肝及肌肉脂肪浸润严重时,应警惕并发有糖尿病。由于脂肪肝属可逆性疾病,临床实践中控制并逆转脂肪肝可降低高血压患者合并糖尿病的风险。









Analysisofriskfactorsinhypertensionpatientswithdiabetesmellitusbasedonabdominalcomputedtomographyfeatures

(1.SchoolofMedicine,SoutheastUniversity,Nanjing210009,China;2.DepartmentofRadiology,ZhongdaHospital,SoutheastUniversity,Nanjing210009,China)
Objective: To analyze the image feature of abdominal CT and other related indicators, and to discuss clinical risk factors for developing diabetes mellitus in patients with hypertension.MethodsA retrospective review of 1 962 patients undergoing abdominal CT scan was performed in Zhongda Hospital Affiliated Southeast University. The patients were divided into control group (n=858), hypertension group (n=732), diabetes mellitus group (n=128) and hypertension with diabetes mellitus group (n=244). Abdominal CT parameters were evaluated, including fatty liver, CT attenuation ratio of pancreas to spleen, visceral fat tissue (VAT) area, subcutaneous fat tissue area, VAT/SAT area ratio, lumbar muscle CT attenuation and abdominal aortic calcification. The risk factors for developing diabetes mellitus in hypertension patients were analyzed by Logistic regression analysis.ResultsLogistic regression analysis showed that fatty liver, increased triglyceride, decreased high density lipoprotein, high grade of hypertension, increased waist circumference, and the decreased psoas muscle CT attenuation were the risk factors for developing diabetes mellitus in hypertension patients.ConclusionIn hypertension patients, fatty liver, high grade hypertension, muscle fat infiltration, increased waist circumference and hyperlipidemia are the independent risk factors for developing diabetes mellitus.



国家自然科学基金资助课题(81371538)


R445.3;R544.1;R587.1
A


颜焕敏)
