老年直立性高血压与脉搏波速度和反射波增益指数的关系
2017-12-22张秋实周智林谢晓林林玎林萍刘路平马静
张秋实 周智林 谢晓林 林玎 林萍 刘路平 马静
老年直立性高血压与脉搏波速度和反射波增益指数的关系
张秋实 周智林 谢晓林 林玎 林萍 刘路平 马静
目的探讨老年直立性高血压(OHT)对颈-股动脉脉搏波速度(PWV)与颈动脉反射波增益指数(AI)的影响。方法选取90例老年高血压病患者,排除继发性高血压,行生化指标、卧立位血压等检查,OHT定义为直立位后30s和2min平均收缩压升高≥20mmHg,平均收缩压增加或减少<20mmHg即直立性血压正常(ONT)。分别测定PWV和AI。结果OHT组与ONT组PWV、仰卧AI比较差异均无统计学意义(均P>0.05),OHT组直立位时AI明显高于ONT组(P<0.05)。相关性分析显示,OHT与AI呈正相关,具有统计学意义(r=0.30,P<0.05)。结论OHT可能与动脉压反射波增强相关并受动脉性能变化的影响。
直立性高血压动脉压反射波增益指数脉搏波速度
体位性血压节律异常通常表现的临床问题为直立性低血压。直立性低血压是被公认作为跌倒、晕厥和心血管事件的风险因素。相反,直立性高血压(orthostatic hypertension,OHT),通常指在站立位时血压增高,一直很少被报道。近年来研究表明,OHT是一个新的心血管疾病的风险因素[1-3]。国外研究表明,在高血压患者中,相比直立性血压正常(orthostatic normotension,ONT)者,OHT患者的静息收缩压显著升高[4]。多项研究证实,脉搏波速度(pulse wave velocity,PWV)和反射波增益指数(augmentation index,AI)是评价动脉性能的良好指标,动脉性能对收缩压的增加及OHT发生起着重要的作用[5]。本研究旨在探讨老年OHT与PWV及AI的相关性,现报道如下。
1 对象和方法
1.1 对象选取本院90例老年高血压病患者,男56例,女34例,年龄60~85(66.6±8.6)岁。从未治疗的高血压患者,高血压定义为收缩压≥140mmHg(1mmHg=0.133kPa)和(或)舒张压≥90mmHg。正在治疗的高血压患者,无论血压是否控制都入选;排除继发性高血压。所有患者均每天上午6:30~9:30卧位测量血压,先平卧位休息5min后测量仰卧位血压,直立位后测量即刻(30s内)和2min时血压。直立位后30s和2min平均收缩压升高≥20mmHg定义为OHT组,共52例,男32例,女20例,年龄60~85(67.2±9.2)岁;直立位后30s和2min平均收缩压增加或减少<20mmHg的定义为ONT组,共38例,男24例,女14例,年龄60~82(65.8±8.4)岁。两组患者性别、年龄比较差异均无统计学意义(均P>0.05)。
1.2 方法
1.2.1 血压测定方法使用标准刻度汞血压计(上海玉兔公司产品),受试者在仰卧位5min、直立位后即刻(30s)和2min时的收缩压和舒张压。
1.2.2 生化指标的测定空腹12h后取受试者外周静脉血,分离血清。在日本HITACHI 7600全自动生化分析仪上测定TC、TG、HDL-C、LDL-C、空腹血糖(FPG)等。
1.2.3 PWV测量测量完血压后,采用自动PWV测定仪Complior SP(法国康普乐VAB00001),在室温下测定颈动脉PWV。将压力敏感探头置于颈动脉搏动最明显处,取10个测值取均值。
1.2.4 AI测量先测定中心动脉压力参数通过颈部的压力测量法测定,将压力探头置于患者右侧颈动脉搏动最明显处,颈动脉的压力波形经SPC-301压力传感器(上海允申公司产品)传输到计算机上,通过动脉波形分析仪获得中心增强压力(C-AP)和中心脉压(C-PP)[6],计算AI(C-AP与C-PP的比值)。
1.3 统计学处理采用SPSS13.0统计软件,计量资料表示,组间比较采用独立样本t检验,计数资料比较采用χ2检验,OHT与AI的相关性采用直线回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者BMI和血压的比较见表1。

表1 两组患者BMI和血压的比较(mmHg)
由表1可见,两组患者BMI、仰卧收缩压、仰卧舒张压比较差异均无统计学意义(均P>0.05);直立收缩压、直立舒张压比较差异均有统计学意义(均P<0.05)。2.2两组患者生化指标的比较见表2。
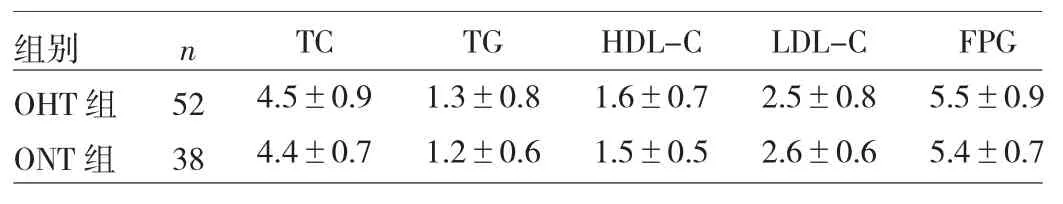
表2 两组患者生化指标比较(mmol/L)
由表2可见,两组患者TC、TG、HDL-C、LDL-C、FPG比较差异均无统计学意义(均P>0.05)。
2.3 两组患者AI和PWV比较见表3。
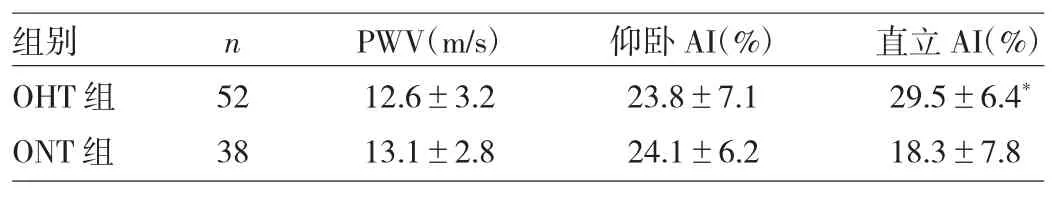
表3 两组患者AI和PWV比较
由表3可见,两组患者PWV、仰卧AI比较差异均无统计学意义(均P>0.05),直立AI差异有统计学意义,OHT组明显高于ONT组(P<0.05)。
2.4 OHT与AI相关性分析直线相关回归分析显示,OHT与AI呈线性正相关,并具有统计学意义(r=0.30,P<0.05),回归方程为Y=1.011+0.184X(图1)。
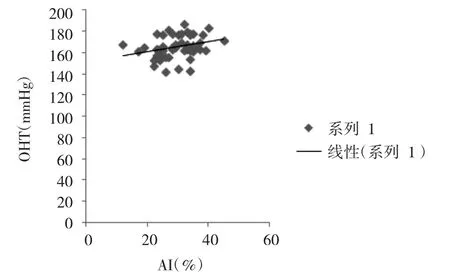
图1 OHT与AI的相关性分析
3 讨论
本研究选取老年高血压病患者前,先进行问卷,排除糖尿病、冠心病、代谢综合征、中风、近5年吸烟、酗酒病史,并排除继发性高血压的影响,两组患者年龄、性别等比较相近,由同一测试者在早上测量患者的血压、PWV、AI等指标时,以排除人为误差,使测量指标准确,两组患者仰位收缩压、舒张压、生化指标等比较差异均无统计学意义(均P>0.05)。
颈-股动脉PWV,两组患者之间比较差异无统计学意义(P>0.05)。PWV与主动脉扩张相关并且波速是由压力和所处位置决定的。PWV是众所周知预测动脉硬化程度的指标,可反应血管损伤的情况。因此,OHT的发病并不局限于动脉硬化的程度。
仰卧位时AI在两组之间的比较差异无统计学意义(P>0.05)。然而,直立位时AI在OHT组明显高于ONT(P<0.05)。AI是由动脉压反射波强度的时间确定。主动脉反射波的强度对周围血管张力起到决定性作用。动脉压反射波增加的提早发生将导致新的反射位置外周阻力的增加。虽然有些致病的过程被报道,但OHT具体发生机制目前任然尚不清[7]。Kario等[8]研究表明,在倾斜位时血浆去甲肾上腺素和加压素的水平显著增高,直立位时OHT组的去血浆甲肾上腺素增加显著高于ONT组。结果表明,直立位时交感神经系统的兴奋在OHT的发病中可能起到重要的作用。在OHT中,通过体位的改变伴随交感神经系统的激活可能增加了血管张力与动脉压反射波的增加紧密相关。本研究显示OHT组直立位时AI显著高于ONT组,可能表明了直立位时动脉功能的特性与反射波数量和位置的改变相关。我们观察到在OHT患者中动脉压反射波有过度的增强。
通常,高血压是根据静息时血压的测量被诊断。在静息时,抵抗血管收缩是最小限度的。然而,即使血压在静息时是正常范围,血管收缩通常发生在早上、临近站立位时、压力状态和睡眠呼吸暂停时发作,原因为神经体液因子被激活引起。由于血管收缩和血管阻力呈指数的相关性,微血管重塑和没有微血管重塑血管阻力是不同的,血管阻力在压力条件下比那些静息状态下更大。因此,患者早期微血管重塑,血压的增加将是非常大的,本研究均在早上测定卧立位血压及静息血压。本研究中,直立位时AI两组存在统计学差异,进一步行OHT与AI相关性分析显示呈线性正相关,回归方程:Y=1.011+0.184X,具有统计学意义(r=0.30,P<0.05),结果可能表明,高血压患者发生OHT可能与动脉压反射波增强相关。Weiss等[9]通过对比研证实老年高血压患者OHT增加了脑血管疾病的发生和心血管事件风险。London等[10]研究表明,AI是正常PWV血液透析患者终末期肾功能衰竭病死率一个独立的预测因子。国外研究显示,与ONT组比较高血压患者OHT组动态血压节律异常显著增加,血压节律异常主要由于动脉压反射波增强所致[8,11]。
目前国内外对于OHT研究较多是关于心、脑血管等风险方面,对于OHT发病机制的研究尚不清楚,本研究结果首先发现了OHT与AI存在相关性,OHT的发病主要机制可能是动脉压反射波的增强所致,动脉性能的异常可能导致心血管风险增加,为进一步探究两者之间的因果风险关系作铺垫。本研究在人工测量血压等方面存在人为误差,事先在研究前已经给予专人测量,排除人为误差,使数据准确。但仍存在样本量收集困难,缺乏大规模多中心研究,下一步对于OHT因果风险关系研究及干预学研究中予以改进。
总之,本研究结果可能表明,OHT的发病主要机制可能是动脉压反射波的增强所致,高血压患者OHT组动脉性能的异常可能导致了高血压患者心血管疾病风险增加。
[1] Magnusson M,Holm H,Bachus E,et al.Orthostatic Hypotension and Cardiac Changes After Long-Term Follow-Up[J].American JournalofHypertension,2016,29(7):847.doi:10.1093/ajh/hpv187.
[2] Yasuharu T,Michiya I,Tetsuro M,et al.Orthostatic hypertension as a predisposing factor for masked hypertension:the J-SHIPP study[J].Hypertension Research,2016,9(39),664-669.doi:10.1038/hr.2016.43.
[3] Peter C,Mahesan A.Orthostatic hypotension:pathophysiology,assessment,treatment and the paradox of supine hypertension[J].Internal Medicine Journal,2017,4(47),370-379.doi:10.1111/imj.13171.
[4] Bursztyn M,Jacobs J M,Hammerman-Rozenberg A,et al.Prevalence of orthostatic hypertension in the very elderly and its relationship to all-cause mortality[J].JournalofHypertension,2016,10(34),2053-2058.doi:10.1097/HJH.
[5] Monge M I,Santos O A,Guijo G P,et al.Bedside and continuous assessment of arterial load in critically-ill patients by combined analysis of esophageal doppler blood flow and arterial pressure waveform:preliminary results[J].Intensive Care Medicine Experimental,2015,3(1):A593.
[6] Rose K M,Tyroler H A,Nardo C J,et al.Orthostatic hypotension and the incidence of coronary heart disease:the Atherosclerosis Risk in Communities study[J].Am J Hypertns,2000,13:571-578.
[7] Lee H,Kim HA.Orthostatic hypertension:An underestimated cause of orthostatic intolerance[J].Clinical Neurophysiology,2016,12(4),2102-2107.doi:10.1016/j.clinph.2015.12.017.
[8] Kario K,EguchiK,Hoshide S,et al.U-curve relationship between orthostatic blood pressure change and silent cerebrovascular disease in elderly hypertensives:Orthostatic hypertension as a new cardiovascular risk factor[J].J Am Coll Cardiol,2002,40:133-141.doi:10.1016/S0735-1097(02)01923-X.
[9] Weiss A,Beloosesky Y,Grossman A,et al.The association between orthostatichypertension andall-causemortality in hospitalized elderly persons[J].Journal of Geriatric Cardiology,2016,13,239-243.doi:10.11909/j.issn.1671-5411.2016.03.004.
[10] London G M,Blacher J,Pannier B,et al.Arterialwave reflections and survival in endstage renal failure[J].Hypertension,2001,38:434-438.doi:10.1161/01.HYP.38.3.434.
[11] Angelousi A,Girerd N,Benetos A,et al.Association between orthostatic hypotension and cardiovascular risk,cerebrovascular risk,cognitive decline and falls as well as overall mortality:a systematic review and meta-analysis[J].Journal of Hypertension,2014,32(8):1562-1571.doi:10.1097/HJH.
Correlation of orthostatic hypertension with arterial pulse wave velocity and reflected wave augmentation index in elderly patients
ZHANG Qiushi,ZHOU Zhilin,XIE Xiaolin,et al.
Department of Cardiology,the Third People's Hospital of Hangzhou,Hangzhou 310009,China
ObjectiveTo investigate the correlation of orthostatic hypertension with arterial pulse wave velocity and reflected wave augmentation index in elderly patients.MethodsNinety elderly patients with essential hypertension underwent biochemical examinations,ankle-brachial blood pressure index and orthostatic blood pressure measurement.Orthostatic hypertension(OHT)was defined as an elevation of systolic blood pressure≧20mmHg 3s and 2min after stand-up and orthostatic normotension(ONT)was defined as an increase or decrease in systolic blood pressure<20mmHg.Pulse wave velocity(PWV)and augmentation index(AI)were measured in all patients.Results There was no significant difference in PWV and supine AI between OHT group and ONT group(all P>0.05).The upright AI in OHT group was significantly higher than that in ONT group(P<0.05).The OHT was positively correlated with AI(r=0.30,P<0.05).ConclusionOrthostatic hypertension may be associated with arterial pressure augmentation and related changes affected the performance of the aorta.
Orthostatic hypertension Arterial pressure Augmentation index Pulse wave velocity
10.12056/j.issn.1006-2785.2017.39.23.2016-1505
310009杭州市第三人民医院心血管内科
张秋实,E-mail:yuanzhzsy@163.com
2016-09-25)
(本文编辑:沈昱平)
