脐旁入路与传统入路腹腔镜肾盂成形术治疗小儿肾积水效果比较
2017-12-21孙洋孙杰赵海腾何蓉
孙洋 孙杰 赵海腾 何蓉
(上海交通大学医学院附属儿童医学中心泌尿外科,上海 200127)
脐旁入路与传统入路腹腔镜肾盂成形术治疗小儿肾积水效果比较
孙洋 孙杰 赵海腾 何蓉
(上海交通大学医学院附属儿童医学中心泌尿外科,上海 200127)
目的:比较脐旁入路与传统入路腹腔镜下肾盂成形术治疗小儿肾积水的效果,为小儿肾积水术式的选择提供参考依据。方法:以我院2015年4月至2016年10月期间64例脐旁入路腹腔镜肾盂成形术患儿与61例传统入路肾盂成形术患儿围术期资料及随访资料进行比较,分析两种术式的治疗效果与安全性。结果:脐旁入路组手术时间长于传统入路组,差异有统计学意义(P<0.05)。脐旁入路组双J管留置时间、住院时间低于传统入路组,差异有统计学意义(P<0.05)。两组术后并发症发生率比较,差异无统计学意义(P>0.05)。两组患儿随访时间均≥6个月,随访期间患儿腰腹部肿块、腹痛及泌尿系感染等症状体征均消失,影像学检查示肾皮质增厚、肾盂分离明显减轻或消失且未见再发、加重,肾盂形态接近正常,患侧肾功能显著改善。结论:脐旁入路与传统入路肾盂成形术治疗小儿肾积水均有着确切的效果与良好的安全性,前者在美观度、术后恢复速度方面的优势值得肯定,但手术操作学习曲线较长,进一步优化手术操作有利于这一术式的推广。
脐旁入路腹腔镜;腹腔镜肾盂成形术;肾积水;效果
小儿先天性肾积水多由于肾盂输尿管连接部梗阻等泌尿生殖系统畸形[1]。研究指出,约有85%的先天性肾积水患儿为生理性一过性肾盂扩张,随着生长发育一般可自行缓解,但也有部分患儿肾积水症状持续加剧,引发肾功能渐进性损害[2]。对于该类患儿而言,及时、合理的手术治疗是避免肾功能损伤的关键。近年来,经腹腹腔入路腹腔镜肾盂成形术已取代开放式手术,成为小儿肾积水首选术式,而脐旁入路美观度更佳[3]。此次研究就上述两种术式的疗效与安全性进行了对比。
1 资料与方法
1.1 一般资料
以我院2015年4月至2016年10月收治的125例肾积水患儿为研究对象,进行回顾性分析。患儿均经影像学检查明确肾积水诊断[4],符合腹腔镜肾盂成形术适应证,术后随访时间≥6个月。脐旁入路组与传统经腹入路组患儿年龄、性别、病变位置、病变程度等一般临床资料比较,差异无统计学意义(P>0.05),本研究具有可比性。
1.2 手术方法
两组患儿均接受腹腔镜肾盂成形术,操作由同一手术组完成。行气管插管全麻,取健侧卧位,抬高患侧45°~60°。脐旁入路组自脐旁置入3个Trocar;传统入路组自脐部及健侧腹部分散置入3个Trocar。保持CO2气腹压力在6~15 mmHg范围内,使用超声刀纵行剪开肾周筋膜,暴露肾下极腹侧,分离显露肾盂及输尿管上段,弧形切开肾盂,纵向劈开输尿管,低位缝合肾盂瓣下角与输尿管,完成肾盂裁剪。去除肾盂输尿管连接部梗阻段及部分扩张肾盂,吻合口后壁连续缝合,留置双J管,关闭切口,结束手术[5]。术后心电监护、定期复查尿常规,适当应用抗生素预防感染4~7天,约10~12周于膀胱镜下取出双J管。
术后随访定期复查肾功能,复查泌尿系超声,重点关注肾盂、肾盏扩张及肾实质恢复情况[6]。

表1 两组患儿一般临床资料比较(n/%)
1.3 统计学分析
对本临床研究的所有数据采用SPSS18.0进行分析,性别、手术成功率等计数资料以(n/%)表示,并采用χ2检验,手术时间、恢复情况等计量资料以()表示,并采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 围术期指标比较
患儿手术均获成功,无中转开放手术者。脐旁入路组手术时间长于传统入路组,差异有统计学意义(P<0.05);两组患儿术中出血量、手术成功率比较,差异无统计学意义(P<0.05)。脐旁入路组双J管留置时间、住院时间低于传统入路组,差异有统计学意义(P<0.05);两组患儿饮食恢复时间比较,差异无统计学意义(P>0.05)。见表2。
表2 两组患儿手术情况比较()
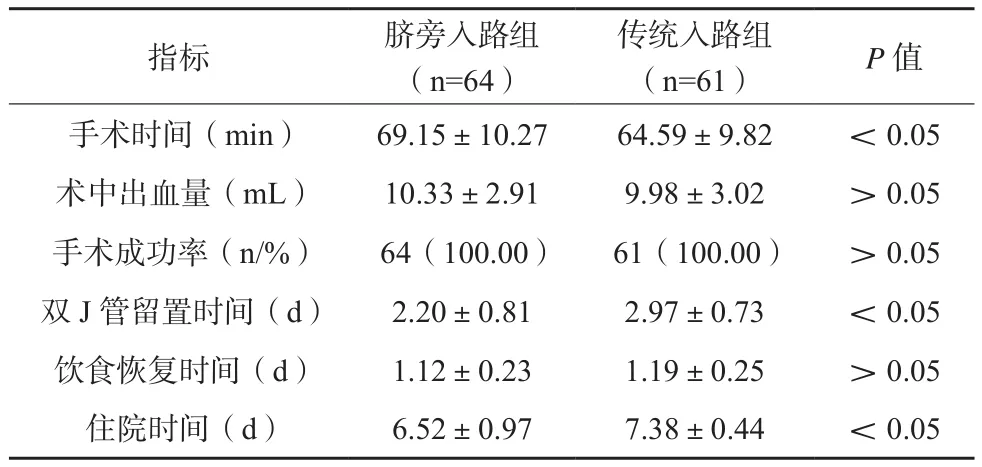
表2 两组患儿手术情况比较()
指标 脐旁入路组(n=64)传统入路组(n=61) P值手术时间(min) 69.15±10.27 64.59±9.82 <0.05术中出血量(mL) 10.33±2.91 9.98±3.02 >0.05手术成功率(n/%) 64(100.00) 61(100.00) >0.05双J管留置时间(d) 2.20±0.81 2.97±0.73 <0.05饮食恢复时间(d) 1.12±0.23 1.19±0.25 >0.05住院时间(d) 6.52±0.97 7.38±0.44 <0.05
2.2 术后随访
脐旁入路组术后1例(1.56%)患儿发生肠粘连,传统入路组术后2例(3.28%)患儿发生吻合口梗阻,两组术后并发症发生率比较,差异无统计学意义(P>0.05)。
两组患儿随访时间均≥6个月,随访期间患儿腰腹部肿块、腹痛及泌尿系感染等症状体征均消失,影像学检查示肾皮质增厚、肾盂分离较术前无加重,肾盂形态接近正常,患侧肾功能有不同程度改善。
3 讨论
与开放性肾盂成形术相比,腹腔镜手术以其并发症少、出血量低、术后疼痛轻、恢复速度快且治疗效果确切的优势,在小儿肾积水的治疗中得到了广泛应用[7-8]。同时,随着腹腔镜技术的不断进步,以及患儿监护人对切口美观度的较高要求,近年来脐旁入路腹腔镜肾盂成形术在小儿肾积水的治疗中受到了越来越多的关注[9]。
本次研究两种术式安全性及成功率均较高,在改善肾功能、恢复肾盂形态方面效果相似。两种术式的差别主要体现在手术时间及恢复情况,其中,脐旁入路组患儿手术时间略长于传统入路组,其原因考虑与脐旁入路腹腔镜肾盂成形术操作难度较大有关。传统入路手术操作空间大、视野清晰,能够保证术中操作及吻合操作的精确性[10];与传统入路相比,经脐旁入路术中各器械间相隔距离较短,且对腹腔脏器存在一定干扰,均造成手术难度上升、手术时间延长[11-12]。尽管如此,得益于脐旁入路腹腔镜肾盂成形术创伤更小、吻合操作更直观的优势,患儿术后恢复情况更为理想。两组患儿术后并发症以肠粘连、吻合口梗阻为主,其原因可能与术中肾盂输尿管连接部狭窄段切除不够彻底有关[13],虽然发生率较低,仍应在日后的实践中应予以重视。
近年来,小儿肾积水的手术指征愈发拓宽,多数学者认为,重度肾积水患儿或肾盂分离距离超过3 cm、肾盏扩张、肾功能损伤患儿,均应尽早实施腹腔镜肾盂成形术[14-15]。鉴于脐旁入路术式美观度更佳、恢复速度更快但手术操作难度偏高的现状,术中注重以下环节的优化,有望进一步提升这一术式的推广价值:1)脐旁入路腹腔镜肾盂成形术中操作空间有限,加之输尿管管径较细,均对操作者操作技巧提出了较高的要求[16],因此,术前应严格筛选操作者,建议选择10~20例以上腹腔镜操作经验且熟练掌握腹腔镜下缝合技术的手术者;2)若患儿肾盂扩张较重,术中气腹建立前可以适当吸净扩张肾盂内尿液,确保术野洁净、避免尿液污染;3)距肾实质边缘2 cm范围内可对多余肾盂实施裁剪操作以利于缝合,但需避免肾盏损伤,以防术后局部肾盏积水、尿漏的发生[17];4)术后可将双J管直接留置于脐旁并于低位引出,从而在保证引流效果的前提下避免增加切口,保证切口美观度,此外,双J管拔除时应避免造成大网膜膨出,影响患儿恢复[18]。
总体而言,脐旁入路与传统入路肾盂成形术治疗小儿肾积水均具有确切的效果与良好的安全性,且恢复快、适应证广泛;与传统入路相比,脐旁入路创伤更小、美观度更佳但操作学习曲线较长,进一步优化手术操作有利于这一术式的推广。
[1] BAEK M, AU J, HUANG G O, et al. Robot-assisted laparoscopic pyeloureterostomy in infants with duplex systems and upper pole hydronephrosis: Variations in double-J ureteral stenting techniques[J]. J Pediatr Urol, 2017, 13(2): 219-220.
[2] SHIGETA K, KIKUCHI E, HAGIWARA M, et al. Visceral to total obesity ratio and severe hydronephrosis are independently associated with prolonged pneumoperitoneum operative time in patients undergoing laparoscopic radical nephroureterectomy for upper tract urothelial carcinoma[J]. SpringerPlus, 2015, 4(1):290.
[3] 谢华伟, 周辉霞, 马立飞, 等. 两种经脐腹腔镜肾盂成形术治疗儿童肾积水的疗效比较[J]. 中华小儿外科杂志, 2015, 36(10):732-735.
[4] BLANC T, KOULOURIS E, BOTTO N, et al. Laparoscopic pyeloplasty in children with horseshoe kidney[J]. J Urol, 2014,191(4): 1097-1103.
[5] ZHOU H, LIU X, XIE H, et al. Early experience of using transumbilical multi-stab laparoscopic pyeloplasty for infants younger than 3 months[J]. J Pediatr Urol, 2014, 10(5): 854-858.
[6] CHIARENZA S F, BLEVE C, FASOLI L, et al. Ureteropelvic junction obstruction in children by polar vessels. Is laparoscopic vascular hitching procedure a good solution? Single center experience on 35 consecutive patients[J]. J Pediatr Surg, 2016,51(2): 310-314.
[7] AUTORINO R, EDEN C, EL-GHONEIMI A, et al. Robotassisted and laparoscopic repair of ureteropelvic junction obstruction: a systematic review and meta-analysis[J]. Eur Urol,2014, 65(2): 430-452.
[8] KHODER W Y, ALGHAMDI A, SCHULZ T, et al. An innovative technique of robotic-assisted/laparoscopic repyeloplasty in horseshoe kidney in patients with failed previous pyeloplasty for ureteropelvic junction obstruction[J]. Surg Endosc, 2016, 30(9): 4124-4129.
[9] 潮敏. 儿童环脐单部位三通道腹腔镜与传统腹腔镜肾盂成形术的对比研究分析[D]. 合肥:安徽医科大学, 2016.
[10] MURUGANANDHAM K, KUMAR A, KUMAR S.Laparoscopic pyeloplasty for ureteropelvic junction obstruction in crossed fused ectopic pelvic kidney[J]. Korean J Urol, 2014,55(11): 764-767.
[11] NISHI M, MATSUMOTO K, FUJITA T, et al. Improvement in renal function and symptoms of patients treated with laparoscopic pyeloplasty for ureteropelvic junction obstruction with less than 20% split renal function[J]. J Endourol, 2016,30(11): 1214-1218.
[12] 胡啸天, 彭澎, 段支前. 小儿后腹腔与经脐单部位腹腔镜肾盂成形术的治疗比较[J]. 发育医学电子杂志, 2016, 4(2):92-95.
[13] NISHIMURA Y, MORIYA K, NAKAMURA M, et al.Laparoscopic ureterocalicostomy for ureteropelvic junction obstruction in a 10-year-old female patient: a case report[J].BMC Res Notes, 2017, 10(1): 247.
[14] ISOYAMA T, IWAMOTO H, INOUE S, et al. Hydronephrosis after retroperitoneal laparoscopic dismembered Anderson-Hynes pyeloplasty in adult patients with ureteropelvic junction obstruction: A longitudinal analysis[J]. Cent European J Urol,2014, 67(1): 101.
[15] BARBOSA J A, KOWAL A, ONAL B, et al. Comparative evaluation of the resolution of hydronephrosis in children who underwent open and robotic-assisted laparoscopic pyeloplasty[J]. J Pediatr Urol, 2013, 9(2):199-205.
[16] QIN C, WANG S, LI P, et al. Retroperitoneal laparoscopic technique in treatment of complex renal stones: 75 cases[J].BMC Urol, 2014, 14(1): 16.
[17] SOLTANI M H, SIMFOROOSH N, NOURALIZADEH A, et al.Laparoscopic Pyelolithotomy in Children Less Than Two Years Old with Large Renal Stones: Initial Series[J]. Urol J, 2016,13(5): 2837-2840.
[18] UCCELLA S, CROMI A, CASARIN J, et al. Laparoscopy for ureteral endometriosis: surgical details, long-term follow-up,and fertility outcomes[J]. Fertil Steril, 2014, 102(1): 160-166.
R726.9
A
2095-5200(2017)06-035-03
10.11876/mimt201706014
上海交通大学校基金,编号:14XJ22009。
孙洋,硕士研究生,主治医师,研究方向:儿童盆底肌与尿控,Email:sun-yang@scmc.com.cn。
孙杰,博士,主任医师,教授,博士生导师,研究方向:儿童泌尿系统先天性畸形,Email:sun-jie@scmc.com.cn。
