常频与高频叠加与高频振荡通气治疗新生儿持续肺动脉高压效果比较
2017-12-21柴斌英包志丹万俊凌厉王鲁春
柴斌英 包志丹 万俊 凌厉 王鲁春
(江阴市人民医院儿科,江苏江阴 214400)
常频与高频叠加与高频振荡通气治疗新生儿持续肺动脉高压效果比较
柴斌英 包志丹 万俊 凌厉 王鲁春
(江阴市人民医院儿科,江苏江阴 214400)
目的:比较常频与高频叠加与高频振荡通气治疗新生儿持续肺动脉高压(PPHN)的效果,分析其临床应用价值。方法:选取我院2014年7月至2016年10月收治的122例PPHN患儿均分为叠加组、高频组进行前瞻性对照研究。分别给予常频与高频叠加通气、高频振荡通气治疗,比较两组患儿治疗情况、恢复情况、治疗效果及各项相关指标变化,分析两种治疗模式的临床价值。结果:叠加组机械通气时间、吸氧时长、住院时间、住院费用及胸片恢复正常时间均低于高频组,机械通气时间、吸氧时长、住院时间组间差异有统计学意义(P<0.05)。与治疗前相比,两组患儿治疗后OI均逐渐下降,a/APO2、PaO2/FiO2均逐渐上升,叠加组治疗后各时点OI均低于高频组,a/APO2、PaO2/FiO2均高于高频组,差异有统计学意义(P<0.05)。叠加组临床总有效率为高于高频组,并发症发生率也低于高频组,但差异有统计学意义(P<0.05)。结论:与高频振荡通气相比,常频与高频叠加机械通气治疗新生儿PPHN有着更为理想的效果与安全性,且可明显缩短治疗时间、降低治疗费用。
高频振荡通气;常频通气;新生儿;持续肺动脉高压;效果
持续肺动脉高压(PPHN)又称持续胎儿循环,属新生儿危急重症,具有发病率低但病死率高的特点,西方国家PPHN患儿病死率即高达10%~20%[1]。机械通气是PPHN的首选治疗方案,经过多年临床实践,高频振荡通气已被证实较常频通气的效果更为确切,在提升氧合、缩短通气时间方面发挥了重要作用[2]。然而,高流量氧、低碳酸血症所致视网膜病变及脑损伤风险也不容忽视,故近年来有学者提出常频与高频叠加通气方案,旨在发挥高频振荡通气优势的同时,提高机械通气的安全性与有效性[3]。为明确这一方案的临床价值,此次研究选取122例PPHN患儿进行了前瞻性分析,现将分析方法与结论总结如下。
1 资料与方法
1.1 病例资料
获取医院医学伦理委员会批准,并征得患儿法定监护人知情同意,122例PPHN患儿入组,患儿胎龄36~41周,出生体质量(2.36±0.71)kg,均无先天性肺发育异常、先天性心脏病。患儿存在气急、发绀,顽固性低氧血症,心脏彩照可见卵圆孔或动脉导管水平右向左分流[4],肺动脉压超过40 mmHg。
1.2 分组治疗
采取补碱、纠正酸中毒、纠正贫血、预防感染、改善心功能、提高肾血流等措施,西地那非片鼻饲,每次0.5 mg/kg,每日4次(6 h/次),持续3~6 d[5]。患儿均分为2组,高频组使用Stephanie小儿呼吸机, HFOV模式[6],吸入氧浓度(FiO2)30%~80%,频率8~12 Hz,振幅35~55 cmH2O,平均呼吸道压(MAP)8~15 cmH2O。叠加组在HFOV模式的基础上叠加常频通气,治疗参数:频率8~15次/min,吸气峰压(PIP)18~23 cmH2O。两组均将血氧饱和度(SpO2)维持在93%~95%,密切监测病情变化、定期实施血气分析,适时停止机械通气[7]。
1.3 疗效判定
计算治疗前、治疗后1 h、治疗后6 h、治疗后12 h、治疗后24 h、治疗后36 h各时点患儿氧合指数(OI)、氧分压(PaO2)/FiO2、动脉 /肺泡氧分压分数(a/APO2)。OI=MAP×FiO2×100/PaO2;a/APO2=713-PaO2/0.8[8]。 参照文献相关标准判定患儿治疗效果OI越低、a/APO2越高则肺氧合功能越佳,治愈:肤色红润,OI<5,PaO2/FiO2≥200,a/APO2≥0.25;好转:肤色稍显红润,5≤OI<20,100≤PaO2/FiO2<200,0.15≤a/APO2<0.25 ;无效:肤色仍发绀,OI≥20,PaO2/FiO2<100,a/APO2<0.15[9];总有效率=(治愈+好转)/总例数×100%。
统计学处理采用SPSS19.0软件,性别、发病原因、治疗效果等计数资料以(n/%)表示, χ2检验,胎龄、治疗情况、恢复情况、相关指标等计量资料以()表示, t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 治疗情况及恢复情况
叠加组机械通气时间、吸氧时长、住院时间、住院费用及胸片恢复正常时间均低于高频组,机械通气时间、吸氧时长、住院时间组间差异有统计学意义(P<0.05),住院费用及胸片恢复正常时间差异无统计学意义。见表1。
表1 两组患儿治疗情况及恢复情况比较()
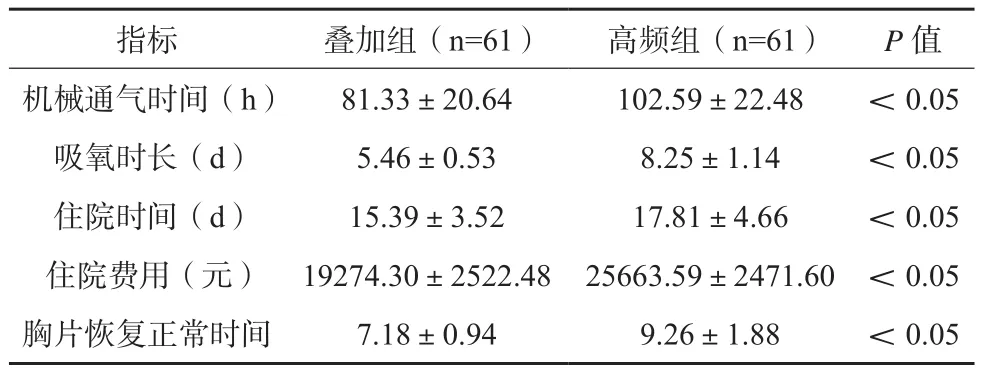
表1 两组患儿治疗情况及恢复情况比较()
指标 叠加组(n=61) 高频组(n=61) P值机械通气时间(h) 81.33±20.64 102.59±22.48 <0.05吸氧时长(d) 5.46±0.53 8.25±1.14 <0.05住院时间(d) 15.39±3.52 17.81±4.66 <0.05住院费用(元) 19274.30±2522.48 25663.59±2471.60 <0.05胸片恢复正常时间 7.18±0.94 9.26±1.88 <0.05
2.2 相关指标变化
与治疗前相比,两组患儿治疗后OI均逐渐下降,a/APO2、PaO2/FiO2均逐渐上升,叠加组治疗后各时点OI均低于高频组,a/APO2、PaO2/FiO2均高于高频组,差异有统计学意义(P<0.05)。见表1。
表 1 两组患儿治疗前后各项相关指标变化比较()
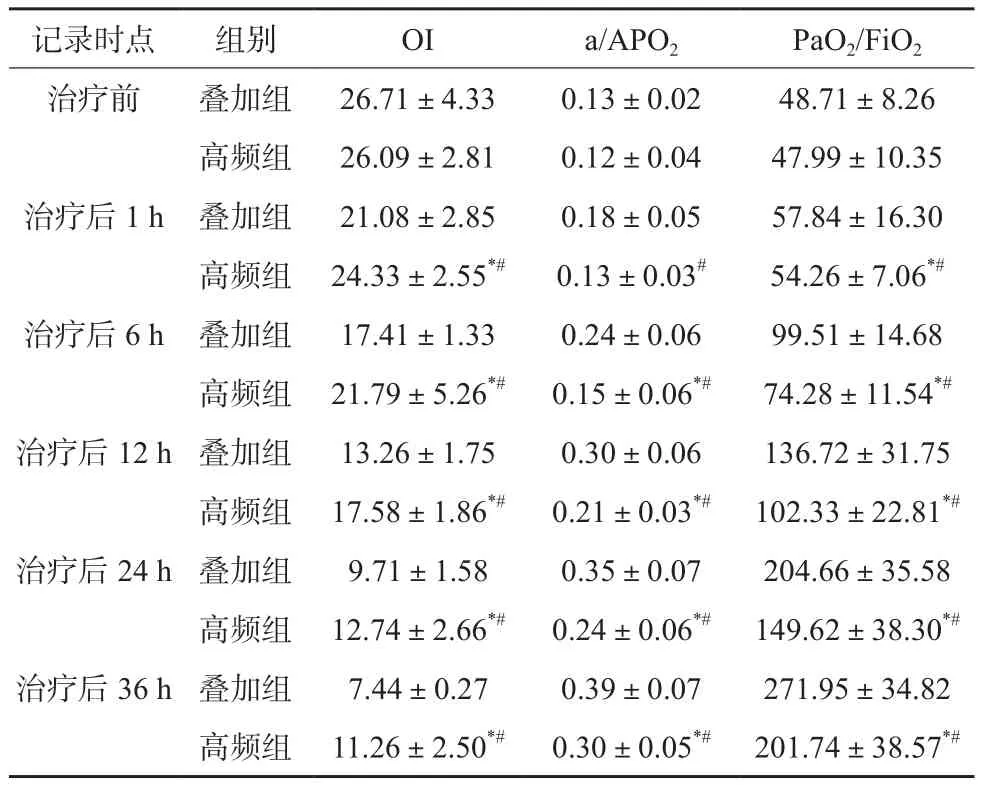
表 1 两组患儿治疗前后各项相关指标变化比较()
注:与治疗前比较,*P<0.05;与叠加组同时期比较,#P<0.05
记录时点 组别 OI a/APO2 PaO2/FiO2治疗前 叠加组 26.71±4.33 0.13±0.02 48.71±8.26高频组 26.09±2.81 0.12±0.04 47.99±10.35治疗后1 h 叠加组 21.08±2.85 0.18±0.05 57.84±16.30高频组 24.33±2.55*# 0.13±0.03# 54.26±7.06*#治疗后6 h 叠加组 17.41±1.33 0.24±0.06 99.51±14.68高频组 21.79±5.26*# 0.15±0.06*# 74.28±11.54*#治疗后12 h 叠加组 13.26±1.75 0.30±0.06 136.72±31.75高频组 17.58±1.86*# 0.21±0.03*# 102.33±22.81*#治疗后24 h 叠加组 9.71±1.58 0.35±0.07 204.66±35.58高频组 12.74±2.66*# 0.24±0.06*# 149.62±38.30*#治疗后36 h 叠加组 7.44±0.27 0.39±0.07 271.95±34.82高频组 11.26±2.50*# 0.30±0.05*# 201.74±38.57*#
2.3 治疗效果
叠加组临床总有效率为81.96%,高于高频组的75.41%,差异无统计学意义。
叠加组未见并发症发生,高频组并发视力损伤1例,组间并发症发生率差异有统计学意义(P<0.05)。
3 讨论
PPHN好发于过期产儿及足月儿,是一种发病率低但病死率高的儿科危急重症。国外治疗PPHN的常用手段为体外膜肺及一氧化氮吸入,临床疗效与安全性均较为理想,但国内医疗条件有限且约有30%~40%的PPHN患儿无法从该疗法获益[10]。目前国内治疗新生儿PPHN的方法以机械通气配合西地那非,高频振荡通气已成为PPHN机械通气的首选模式[11]。
高频振荡通气是一种潮气量小、压力变化小且高速振荡的通气方式,可在有效改善通气状态的同时,促进肺部血流再分配、改善肺功能并增加氧合,此外,得益于治疗期间较小的压力变化,高频振荡通气一般不会引发肺损害与气漏,安全性亦值得肯定[12-13]。然而,也有学者指出,持续高通气状态可增加患儿低碳酸血症发生风险,一方面导致脑血流减少、脑损伤发生率上升,另一方面也可造成听力以及视力损害,影响患儿远期生长发育质量[14]。此次研究结果示,接受高频振荡通气治疗的高频组患儿并发症即为视力损害。
为解决高频振荡通气的安全性问题,有学者提出常频与高频叠加通气方案,旨在发挥高频振荡通气迅速改善缺氧状态优势的同时,借助常频通气间断扩张肺部作用,促使严重受压的肺泡完全复张,从而提高治疗效果与安全性[15-16]。与单纯常频通气相比,叠加通气模式有效解决了常频通气在维持氧合及内环境稳定方面的不足,此外,常频通气难以持续保证肺开放状态,患儿肺组织的反复开闭往往导致剪切应力性损伤风险大幅上升,是造成患儿治疗后低血压、败血症、肺炎、心力衰竭等并发症仍处于较高水平的主要原因[17]。因此,常频与高频结合的通气模式安全性更为理想。叠加通气方案在OI、a/APO2、PaO2/FiO2指标改善、缩短治疗时间等方面均表现出优势,说明持续高气道峰压以及间断少量正压,对于促进肺泡早期复张、提高肺部通气及换气功能均具有积极意义[18],故可迅速改善缺氧状态,保证治疗效果。
[1] AL OMAR S, SALAMA H, AL HAIL M, et al. Effect of early adjunctive use of oral sildenafil and inhaled nitric oxide on the outcome of pulmonary hypertension in newborn infants. A feasibility study[J]. J Neonatal Perinatal Med, 2016, 9(3): 251-259.
[2] GONZÁLEZ-PACHECO N, SÁNCHEZ-LUNA M, RAMOSNAVARRO C, et al. Using very high frequencies with very low lung volumes during high-frequency oscillatory ventilation to protect the immature lung. A pilot study[J]. J Perinatol, 2016,36(4): 306-310.
[3] 高淑强, 巨容, 胡旭红, 等. 高频振荡通气联合西地那非治疗新生儿持续肺动脉高压的疗效观察[J]. 中华实用儿科临床杂志, 2015, 30(2): 114-117.
[4] CLARK R H. High-Frequency Oscillatory Ventilation[M]//Manual of Neonatal Respiratory Care. Springer International Publishing, 2017: 337-345.
[5] SAITSU H, IWATA O, OKADA J, et al. Refractory pulmonary hypertension following extremely preterm birth: paradoxical improvement in oxygenation after atrial septostomy[J]. Eur J Pediatr, 2014, 173(11): 1537-1540.
[6] GUPTA P, TANG X, GALL C M, et al. Epidemiology and outcomes of in-hospital cardiac arrest in critically ill children across hospitals of varied center volume: A multi-center analysis[J]. Resuscitation, 2014, 85(11): 1473-1479.
[7] 李梅, 周东元, 刘国慧,等. 新生儿持续肺动脉高压机械通气治疗方法的探讨[C]// 中华医学会全国儿科危重症研讨会.
2008.
[8] YEH T F. Meconium Aspiration Syndrome: The Core Concept of Pathophysiology during Resuscitation[J]. Neonatal Med,2017, 24(2): 53-61.
[9] JIANG Q, GAO X, LIU C, et al. Early inhaled nitric oxide in preterm infants< 34 weeks with evolving bronchopulmonary dysplasia[J]. J Perinatol, 2016, 36(10): 883-889.
[10] CONFORTI A, GILIBERTI P, LANDOLFO F, et al. Effects of ventilation modalities on near-infrared spectroscopy in surgically corrected CDH infants[J]. Journal of pediatric surgery, 2016, 51(3): 349-353.
[11] 张磊. 西地那非在新生儿持续性肺动脉高压的应用研究[D].济南:山东大学, 2013.
[12] PULIGANDLA P S, GRABOWSKI J, AUSTIN M, et al.Management of congenital diaphragmatic hernia: A systematic review from the APSA outcomes and evidence based practice committee[J]. J Pediatr Surg, 2015, 50(11): 1958-1970.
[13] GIEN J, ING R J, TWITE M D, et al. Successful surgical management of airway perforation in preterm infants[J]. J Pediatr Surg Case Rep, 2014, 2(2): 47-51.
[14] ARNOLD J H, RIMENSBERGER P C, WOLF G K. High-Frequency Oscillatory Ventilation in the Neonate[M]//Pediatric and Neonatal Mechanical Ventilation. Springer Berlin Heidelberg, 2015: 1161-1172.
[15] 乔俊英, 李远哲, 王贺义, 等. 高频振荡通气与常频通气治疗小儿急性呼吸窘迫综合征疗效的Meta分析[J]. 中国当代儿科杂志, 2017, 19(4): 430-435.
[16] CHANDRASEKHARAN P K, RAWAT M, MADAPPA R, et al.Congenital Diaphragmatic hernia-a review[J]. Matern Health Neonatol Perinatol, 2017, 3(1): 6.
[17] AL-JAZAERI A. Repair of congenital diaphragmatic hernia under high-frequency oscillatory ventilation in high-risk patients: an opportunity for earlier repair while minimizing lung injury[J]. Ann Saudi Med, 2014, 34(6): 499.
[18] GEORGESCU R, CHIUţU L, NEMEŞ R, et al. Possibilities and limits in the treatment of congenital diaphragmatic hernia[J]. J Med Life, 2014, 7(3): 433.
R725.6
A
2095-5200(2017)06-018-03
10.11876/mimt201706007
江阴市科技局社会发展科技计划,项目编号:社发13。
柴斌英,硕士,副主任医师,研究方向:小儿哮喘疾病临床,Email:2362800774@qq.com。
