2型糖尿病伴高尿酸血症患者临床特点及证候分析
2017-12-20李胜鳌聂静晓钱真真商学征
罗 贞 李胜鳌 聂静晓 钱真真 商学征
(1 深圳市龙华区中心医院,深圳,518110; 2 北京中医药大学东方医院,北京,100078)
2型糖尿病伴高尿酸血症患者临床特点及证候分析
罗 贞1李胜鳌2聂静晓2钱真真2商学征2
(1 深圳市龙华区中心医院,深圳,518110; 2 北京中医药大学东方医院,北京,100078)
目的:探讨2型糖尿病合并高尿酸血症患者的临床和中医证候特点。方法:选取2013年6月至2015年6月于北京中医药大学东方医院内分泌科住院的2型糖尿病患者142例,据患者血尿酸水平分为高尿酸组69例,尿酸正常组73例,比较分析2组的临床及中医证候特点。结果:高尿酸组饮酒比例、体质量指数(BMI)、舒张压、脂代谢指标、胰岛素抵抗指数(HOMA-IR)、尿白蛋白排泄率(UAE)、肌酐、尿素氮、合并冠心病、下肢血管病变、脂肪肝、泌尿系结石及并发肾病、视网膜病变等高于尿酸正常组,差异有统计学意义(P<0.05);主要证候气阴两虚、阴虚火旺、肝胃郁热及兼痰证、瘀证、浊证人数及构成比升高,差异有统计学意义(P<0.05)。结论:2型糖尿病合并高尿酸血症患者合并症并发症情况严重;中医证候以气阴两虚、阴虚火旺、肝胃郁热为主,多兼痰、瘀、浊等。
2型糖尿病;高尿酸血症;临床特点;中医证候
2型糖尿病一直在我国疾病谱中占有重要地位,随着现代生活方式、饮食习惯、社会压力、心理因素、遗传基因等的不断改变,近年来糖尿病的发病率逐年增高,2010年我国成人(18岁以上)2型糖尿病患病率[1]达到11.6%,研究[2-3]发现2型糖尿病患者常合并高尿酸血症,高尿酸血症增加2型糖尿病患者罹患代谢紊乱风险,而这又促进心脑血管疾病及慢性并发症[4]发生发展,故充分了解2型糖尿病合并高尿酸血症的临床特点对于控制危险因素,防治疾病进展、延缓并发症发展都具有重要的指导意义。中医药是中华民族的瑰宝,辨证论治是中医的思想核心之一,中医药[5]在治疗糖尿病合并高尿酸血症已有确切的临床证据,而故探索其中医证候特点对于指导中医辨证施治、证候研究等具有重要的意义。
1 资料与方法
1.1 一般资料 2013年6月至2015年6月于北京中医药大学东方医院内分泌科住院的2型糖尿病患者142例。2组年龄、性别、糖尿病病程、吸烟史、空腹血糖、糖化血红蛋白比较,差异无统计学意义(P>0.05),具有可比性。2组比较,高尿酸组的饮酒史人数及构成比均高于尿酸正常组,高尿酸组BMI、血压高于尿酸正常组,差异有统计学意义(P<0.05)。见表1;2组BMI分层比较,高尿酸组的超重、肥胖人数和构成比均高于尿酸正常组,差异有统计学意义(P<0.05)。见表2。

表1 2组一般情况比较
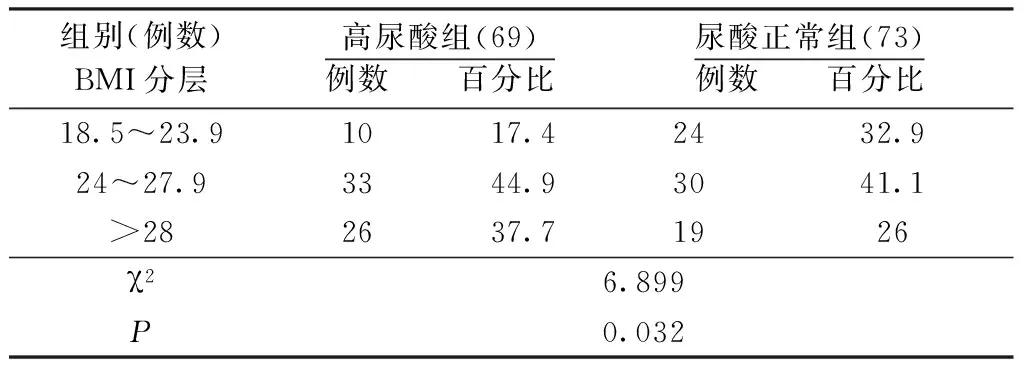
表2 2组BMI分层比较
注:BMI:体重正常:18.5~23.9,超重:24~27.9,肥胖:>28
1.2 诊断标准 糖尿病诊断标准:依据1999年世界卫生组织(WHO)专家咨询报告中建议的糖尿病诊断及分型标准,凡符合下述条件之一者可诊断为2型糖尿病:1)有糖尿病症状,并且随机静脉血浆葡萄糖≥11.1 mmol/L。2)空腹静脉血浆葡萄糖≥7.0 mmol/L。3)葡萄糖负荷后2小时血糖≥11.1 mmol/L。高尿酸血症诊断标准:依据《无症状高尿酸血症诊治中国专家共识》[6],在正常嘌呤饮食下,空腹血尿酸:男>420 μmol/L,女>357 μmol/L。
1.3 纳入标准 1)符合2型糖尿病诊断标准。2)年龄:18~80岁。3)患者资料齐全并同意参与本调查,签署知情同意书。
1.4 排除标准 1)1型糖尿病、妊娠糖尿病或特殊类型糖尿病。2)患有影响血糖、尿酸代谢的其他内分泌疾病。3)近1月内出现糖尿病酮症酸中毒、乳酸酸中毒等急性并发症。4)急性肾脏疾病、痛风性关节炎等。5)近1周内进食高嘌呤饮食及剧烈运动。6)近一月服用利尿剂、抗结核药物、降压药(硝苯地平、普萘洛尔)等阻止尿酸排泄的药物。7)严重心脑血管、恶性肿瘤、严重感染及精神疾病患者。
1.5 研究方法 所有入选患者均采用调查表收集以下临床资料1)基本信息:姓名,性别,年龄,病历号、烟酒史、糖尿病病程、BMI、血压、空腹血糖、糖化血红蛋白(HbA1C)。2)实验室指标:血脂:总胆固醇(Tch)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、HOMA-IR(空腹血糖*空腹胰岛素/22.5);血肌酐(Cr)、尿素氮(BUN)、尿白蛋白排泄率(UAE)等。3)合并症:高血压、冠心病、脑血管病、高脂血症、脂肪肝、动脉粥样硬化(具有颈动脉、下肢动脉等的超声检查依据)、泌尿系结石;糖尿病慢性并发症:糖尿病性周围神经病变、糖尿病性肾病、视网膜病变等。4)中医证型的确立:按照中华医学会《糖尿病中医防治指南》[7]中医证型参考标准,同时结合《中药新药临床研究指导原则》[8]关于症状权重分配及证型确定的规定并结合舌象、脉象。
1.6 统计学方法 本研究数据均采用SPSS 17.0软件进行分析,计量资料采用均数±标准差表示,符合正态分布者,采用t检验或方差分析,不符合正态分布的资料采用非参数检验(如秩和检验);计数资料运用卡方检验分析双向无序的R×C四格表资料;若为单向或双向有序选用非参数检验;本研究所有临床资料真实有效,调查表采用双人双录入法,中医证候由具备中级职称和初级职称的两位执业医师判定,所有的数据录入EXCEL表格,资料真实、准确、有效。
2 结果
2.1 实验室指标 高尿酸组的TG高于尿酸正常组,而前者HDL-C低于后者;Tch、LDL-C无统计学意义(P>0.05)。高尿酸组HOMA-IR、BUN、Cr、UAE均高于尿酸正常组,差异有统计学意义(P<0.05)。见表3。
2.2 合并症、并发症 高尿酸组的冠心病、高血压病,双下肢血管病变、高脂血症、脂肪肝、动脉硬化、泌尿系结石患病率均高于尿酸血正常组,差异有统计学意义(P<0.05);2组脑血管病、周围血管神经病变无统计学意义(P>0.05)。高尿酸组在糖尿病性肾病、视网膜病变人数及构成比均高于尿酸正常组,差异有统计学意义(P<0.05)。见表4。

表3 2组实验室指标比较
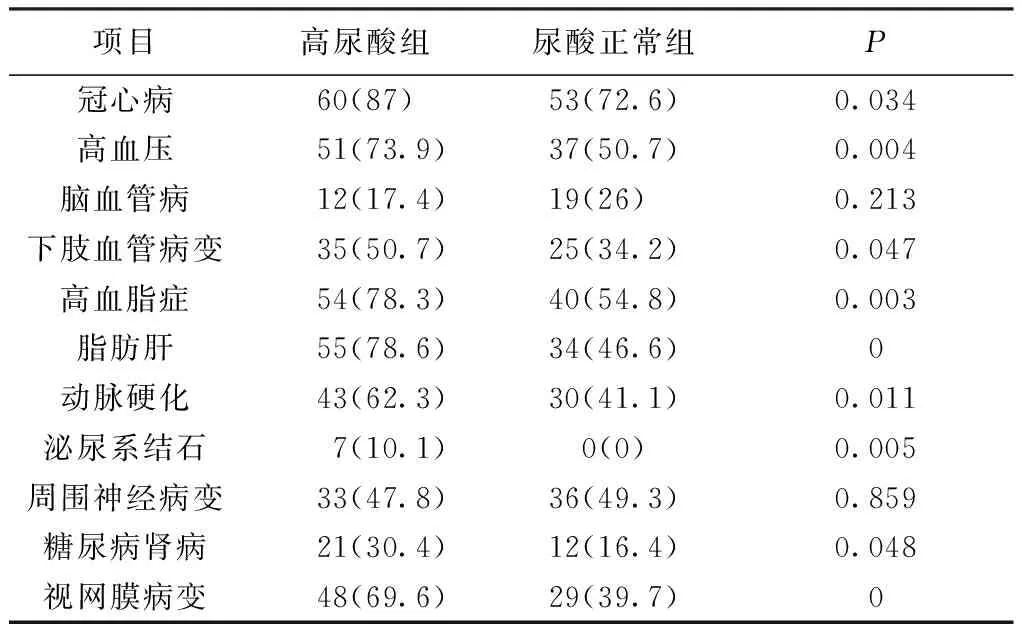
表4 2组合并症和并发症比较[例(%)]
2.3 中医证候特点 2组主证比较,高尿酸组气阴两虚、阴虚火旺、肝胃郁热发病人数高于尿酸正常组,差异有统计学意义(P<0.05);而高尿酸组胃肠实热、脾虚胃热均低于尿酸正常组,差异有统计学意义(P<0.05);2组上热下寒、阴阳两虚比较,差异无统计意义(P>0.05)。见表5。2组兼证比较,高尿酸组在痰证、瘀证、浊证发病人数均高于尿酸正常组,差异有统计学意义(P<0.05);2组湿证比较,差异无明显统计意义(P>0.05)。见表6。
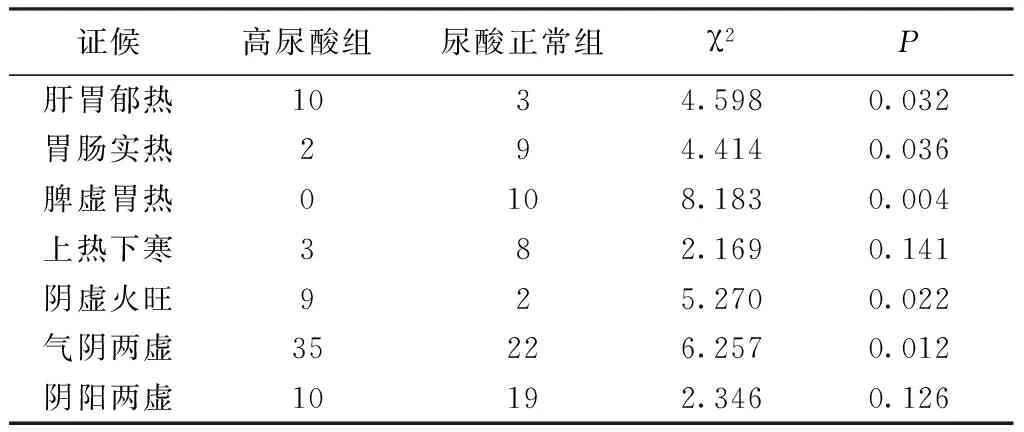
表5 2组主证比较

表6 2组兼证比较
3 讨论
糖尿病合并高尿酸患者中饮酒的人数及构成比均高于尿酸正常组,与文献报道一致。酒类尤其是啤酒嘌呤含量高,饮酒过量或时间过长,嘌呤代谢障碍引起高尿酸血症、高血糖等代谢紊乱,日久引发痛风、肾损害或结石等。高尿酸组患者的BMI平均值为27.4 kg/m2高于尿酸正常组,且超重(24~27.9)、肥胖(>28)人数及构成比均高于尿酸正常组,据美国营养与健康调查显示,肥胖的患病率由1976-1980年的14.5%上升到1999-2000年的30.4%,我国肥胖人数也在日益增加,张氏[9]报道2型糖尿病合并高尿酸血症患者肥胖的患病率高达77.78%,体重增加和肥胖使人群罹患糖、尿酸代谢异常的风险增加,而减重可以让2型糖尿病伴高尿酸血症患者获益,故临床医生应重视超重和肥胖问题,以控制饮食、运动为基础,必要时采用减肥药物、手术等方式减重。
研究发现[10]2型糖尿病伴尿酸水平增高患者血压也升高,其机制可能与胰岛素抵抗协同作用,进入细胞的的尿酸通过促血管平滑肌细胞、内皮细胞增生、激活肾素-血管紧张素-醛固酮(RAAS)、一氧化氮(NO)酶活性降低、促进肾小球血管病变等途径引起血压继发增高,基于此,对于2型糖尿病伴高尿酸血症患者,平稳控制血压,密切监测血压有重要临床意义。
高尿酸组血脂水平升高,这与文献报道一致。刘氏等人[11]研究发现高尿酸导致高脂血症、脂肪肝、动脉硬化,其机制[12]可能是:高尿酸水平促进血管炎性反应、氧自由基增加、促进脂质过氧化,脂肪代谢紊乱、沉积血管造成血管内皮损伤等。脂代谢紊乱为脂肪肝、动脉硬化等的病理基础,动脉硬化又为2型糖尿病合并心脑血管疾病、糖尿病肾病、视网膜病变等的重要病理基础,高尿酸水平是促进这一系列病理变化的重要因子,故重视高尿酸血症在2型糖尿病合并高脂血症、脂肪肝、动脉硬化及大血管、微血管病变中意义重大。
高尿酸血症[13-14]导致肾结石的发生率增加,约1/5的高尿酸血症患者伴有尿酸结石,从而加重肾功能损害。高尿酸血症[15]是2型糖尿病肾功能损伤的独立危险因素。故在临床诊治中应注意患者肾功能保护,尽量避免使用影响肾脏代谢的药物,注意监测肾功能,适当增加饮水,必要时碱化尿液,促进尿酸的排泄,减少尿酸结石形成的机会。
本研究高尿酸组合并冠心病、高血压、下肢血管病、糖尿病肾病、视网膜病变的比例均高于尿酸正常组,与文献报道一致[16-17]。高尿酸不但增加冠心病、下肢血管疾病等大血管疾病的发生风险,而且促进2型糖尿病患者微血管病变、加重肾脏损害[18]。这与国内外学者研究结果一致[19]。本研究2组在脑血管病、周围神经病变方面无统计学意义,可能与高龄患者较多、样本量较小、地域因素等有关,有待进一步验证。
合并高尿酸血症的2型糖尿病患者气阴两虚、阴虚火旺、肝胃郁热3种证型的人数及构成比均高于尿酸正常组。这与消渴的病机以脏腑虚弱尤其是阴虚为基础的病机特点吻合。阴虚为消渴之本,气阴两虚多见,燥热为其标,阴虚日久耗气伤津,引起气阴两虚,或阴虚津亏久则化热,呈现阴虚火旺之象。脾胃居中土,主司升清降浊,脾胃脏弱,运化失司,或肝失疏泄,气机升降逆乱,脾胃升清降浊功能失司,则痰浊、湿浊内生,久则化热,郁热内生。故尿酸常被视为浊邪,有学者称其为“血浊”“膏浊”“尿酸浊”,常夹痰、夹瘀[20]。郁热在“尿酸浊”形成过程中可能为重要的病理因素,这与朱丹溪“郁热”致病学说相符。病变脏腑实证关键在肝在胃,虚证在脾在肾;兼证方面,痰证、瘀证、浊证为多,可见,浊、瘀、痰不仅为2型糖尿病合并高尿酸血症重要的病理因素,也是重要的兼证,这与目前大部分学者所持的“痰瘀”致病学说一致[21]。
综上所述,2型糖尿病与高尿酸血症合并存在是一个多因素,长病程,缓慢发展过程,可能与饮酒、肥胖、高血压、血脂代谢紊乱、胰岛素抵抗等密切相关,两者合并存在时,糖尿病大血管、微血管病变、慢性并发症、肾损害等发生率也会增高,故临床上加强生活方式干预外,控制好血糖、血脂、血尿酸等代谢紊乱,注意监测肾功能尤为重要。在中医辨证论治中应把握本病阴虚为本,兼及气阳,实证郁热为主,易兼痰浊瘀的证候特点,更好地发挥中医辨证治疗本病的优势。
[1]Yu Xu,Limin Wang,Jiang He,et al.Prevalence and Control of Diabetes in Chinese Adults[J].JAMA,2013,310(9):948-949.
[2]陈金逸,符茂雄.高尿酸血症对2型糖尿病血管并发症的影响及作用机制[J].检验医学与临床,2015,12(23):3489.
[3]马静,赵立华,谢云.2型糖尿病合并高尿酸血症患者与空腹C肽和胰岛素抵抗的相关性研究[J].中国糖尿病杂志,2015,23(1):46-47.
[4]Von Bernhardi R,Zanlungo S,Arrese M,etal.The metabolic syndrome:from anaggravating condition to a pathogenic risk factor for chronic diseases[J].Rev MedChil,2010,138(8):1012.
[5]田佳星,刘文科.仝小林教授治疗代谢综合征伴高尿酸血症验案[J].四川中医,2012,30(8):119.
[6]中国医师协会心血管内科医师分会.无症状高尿酸血症合并心血管疾病诊治建议中国专家共识[J].中国全科医师杂志,2010,13(48):1145-1149.
[7]中华中医药学会.糖尿病中医防治指南[S].北京:中国中医药出版社,2007:5-14.
[8]国家食品药品监督管理总局.中药新药临床研究指导原则[S].中国医药科技出版社,2002:233-237.
[9]张楠,万钢,吕玉洁.2型糖尿病高尿酸血症与代谢综合征相关性的研究[J].国际检验医学杂志,2016,37(18):2583.
[10]董飞,郎丰龙.2型糖尿病伴高尿酸血症的相关因素分析[J].中国医药指南,2016,14(7):169.
[11]刘宁,杨文浩,吴寿岭.2型糖尿病合并高尿酸血症与心血管疾病危险因素的相关性研究[J].中国糖尿病杂志.2015,23(7):627.
[12]Targher G,Byrne CD.Nonalcoholic fatty liver disease:a novel cardiometa bolic risk factor for type 2 diabetes and its complications[J].J Clin End-ocrinol Metab,2013,98(2):483-493.
[13]韩宝玲,王伟.2型糖尿病合并高尿酸血症患者肾脏功能的变化[J].山东医药,2015,55(37):45-46.
[14]Zoppini G,Targhr G,Chonchol M,etal.Serum uric acid levelsand incident chronic Kidney disease in patients with type 2 diabetes and preserved kidney function[J].Diabetes Care,2012,35(1):99-103.
[15]蔡晓凌,陈祎霏,纪立农.高尿酸血症与2型糖尿病[J].中国心血管杂志,2016,21(1):8-9.
[16]李双,李艳波.尿酸与2型糖尿病及其慢性并发症的关系[J].中国医药导报,2017,14(11):27-29.
[17]马春芳,董进.2型糖尿病患者高尿酸血症与冠心病的影响[J].中国医药指南,2016,14(2):8-9.
[18]向茜,郭燕,白云霞.2型糖尿病患者高尿酸血症与糖尿病肾病关系研究[J].现代中西医结合杂志,2015,24(17):1835-1838.
[19]Kim SY,Guevara JP,Kim KM,et al.Hyperuricemia and coronary heart disease:a sysrematic review and meta-analysis[J].Athritis Care Res(Hoboken),2010,62(2):171-176.
[20]卢素红,姚丽梅,刘瑶.基于“脾主运化”理论探讨血浊的转输[J].江西中医药大学学报,2017,29(4):5-7.
[21]吴坚,蒋熙,姜丹.国医大师朱良春高尿酸血症辨治实录及经验撷菁[J].江苏中医药,2014,46(12):1-3.
ClinicalCharacteristicsandTraditionalChineseMedicineSyndromeAnalysisofType2DiabetesMellituswithHyperuricemia
Luo Zhen1, Li Shengao2, Nie Jingxiao2, Qian Zhenzhen2, Shang Xuezheng2
(1ShenzhenLonghuaDistrictCentralHospital,Guangdong518110,China; 2DongfangHospitalofBeijingUniversityofChineseMedicine,Beijing100078,China)
Objective:To investigate the clinical features and traditional Chinese medicine (TCM) syndromes of patients with type 2 diabetes mellitus (T2DM) complicated with hyperuricemia.MethodsA total of 142 patients with T2DM who were hospitalized in endocrinology department of Dongfang Hospital of Beijing University of Chinese Medicine from June 2013 to June 2015 were divided into high uric acid group (69 cases) and normal urinary acid group (73 cases) according to the level of uric acid. And then the clinical characteristics and TCM syndromes of the 2 groups were compared and analyzed.ResultsThe drinking proportion, body measure index (BMI), diastolic blood pressure, lipid metabolism, homeostasis model assessment of insulin resistance (HOMA-IR), urinary albumin excretion rate (UAE), creatinine, combined with coronary heart disease, lower extremity vascular lesions, fatty liver, urinary stones and concurrent nephropathy, retinopathy etc. in high uric acid group were higher than uric acid normal group, and the difference was statistically significant (P<0.05); The main symptoms of qi and yin deficiency, yin-deficiency and fire-hyperactivity syndrome, heat in liver and stomach syndrome, phlegm, blood stasis, turbidity and the proportion of the composition ratio increased, and the difference was statistically significant (P<0.05).ConclusionComplications of the patient with T2DM complicated with hyperuricemia are serious. The main features of TCM syndrome are qi and yin deficiency, yin-deficiency and fire-hyperactivity syndrome, heat in liver and stomach syndrome, with phlegm, blood stasis and turbidity.
Type 2 diabetes mellitus; Hyperuricemia; Clinical features; TCM syndrome
罗贞(1989.10—),女,北京中医药大学医学硕士,住院医师,研究方向:中医内科学(内分泌方向),E-mail:1413634873@qq.com
商学征(1974—),男,硕士,副主任医师,硕士研究生导师,研究方向:内分泌代谢疾病的中西医治疗,Tel:(010)67689761,E-mail:dfyysxz@163.com
R241
A
10.3969/j.issn.1673-7202.2017.11.018
(2017-10-21收稿 责任编辑:徐颖)
