胰头部胰腺系膜的局部解剖及病理学研究
2017-12-19许静涌田孝东陈依然马永簌张卫光王建伟杨尹默
许静涌 田孝东 陈依然 马永簌 张卫光 田 珑 王建伟 杨尹默*
(1.北京大学第一医院普通外科,北京 100034;2.北京医院国家老年医学中心普通外科,北京 100730;3.北京大学医学部人体解剖学教研室,北京 100191)
·消化外科专题·
胰头部胰腺系膜的局部解剖及病理学研究
许静涌1,2田孝东1陈依然1马永簌1张卫光3田 珑3王建伟3杨尹默1*
(1.北京大学第一医院普通外科,北京 100034;2.北京医院国家老年医学中心普通外科,北京 100730;3.北京大学医学部人体解剖学教研室,北京 100191)
目的探讨胰腺系膜的解剖结构及病理学特征。方法解剖12例非腹部疾病死亡的尸体胰腺及其周围组织,整块获取标本,蜡块包埋并制作大切片,行相应解剖学、组织学及病理学研究;解剖2例死于不可切除的胰头癌尸体标本,进行病理学检查,并结合生前影像学综合评价胰腺系膜的病理学特点。结果胰腺系膜区域由胰腺头颈部背侧及钩突左侧缘开始,包绕腹腔动脉干及肠系膜上动脉,向左延伸为十二指肠及部分空肠系膜,向右延伸至主动脉-腔静脉平面,并与后腹膜相延续。该区域富含神经、血管、淋巴及脂肪等组织,无确切境界及纤维组织鞘包裹;胰头癌易致腹腔动脉干及肠系膜上动脉周围神经、血管、纤维组织浸润,导致肿瘤不可切除或切缘阳性。结论胰腺系膜不同于结直肠系膜,无独立的纤维组织鞘包绕;胰腺系膜更宜作为外科理念而非解剖学结构来指导临床实践。
胰腺系膜;解剖;病理;胰头癌
胰腺癌在所有消化道肿瘤中预后最差,总体5年生存率低于5%。根治性切除虽有治愈可能,但术后5年生存率也仅为15%~25%,患者仍多于术后1~2年死于肿瘤的局部复发或远位转移。有研究[1-3]指出外科切除标本中有20%~86%的患者并未达到真正意义上的R0切除。胰头癌极易累及腹腔动脉干(celiac artery,CA)及肠系膜上动脉(superior mesenteric artery,SMA)周围组织,是导致肿瘤不可切除或肿瘤残留及术后局部复发的主要部位,显著影响患者预后[4]。胰腺系膜(mesopancreas)作为近年来提出的针对上述区域的临床解剖学概念,与其相对应的胰腺全系膜切除(total mesopancreas excision,TMpE)日益成为研究热点,但对其解剖学客观存在与否及临床意义仍存在较大争议[5]。本研究通过对非腹部疾患死亡的儿童、成人及不可切除胰头癌患者的尸体解剖,探讨胰腺系膜的局部解剖及病理学特点,为其临床应用提供解剖学基础。
1 材料与方法
1.1 研究标本
6例甲醛固定的儿童尸体及6例新鲜成人尸体,均死于非腹腔疾患,无腹部手术史。另有2例死于不可切除胰头癌患者的新鲜尸体。以上均整块获取局部组织标本,进行整体包埋并行大切片制作。标本均来源于北京大学医学部人体解剖教研室遗体捐献,研究通过北京大学第一医院伦理委员会批准。
1.2 标本准备
将远端胃、十二指肠、近端空肠、胆总管、胰腺、脾脏及该区域内血管整体取出,包括腹主动脉与下腔静脉及部分脊柱前方肌肉组织。腹主动脉及下腔静脉近心端于CA起始部上方水平离断,远心端自肾血管下方水平离断。然后将整块组织浸泡于10%(体积分数)中性甲醛48 h以上。
将所有标本经CA及SMA开口的矢状平面切开,选取切开线胰头侧组织块进一步行矢状位或水平位切割,所有组织块限制在80 mm×40 mm以内,厚 8 mm,以利于浸蜡包埋(图1)。将组织片脱水浸蜡至少72 h,制作组织蜡块,制成4~ 5μm厚大切片,行HE染色及Masson Ⅲ染色,并对新鲜尸体来源的切片行S-100、CD-31及D2-40染色,以鉴别神经纤维、血管及淋巴管等组织结构(图2)。
1.3 临床资料对比
获取2例胰头癌患者生前影像学资料,选取相应层面与尸检标本进行比较研究。
2 结果
2.1 正常组织标本
在解剖及临床手术过程中,胰腺背侧与主动脉-腔静脉表面之间有数层平行的纤维结缔组织,为胚胎期形成的融合筋膜,由十二指肠右侧缘延伸至主动脉左侧,层次清晰,无血管结构,该层次可经由Kocher切口游离分开,该筋膜可作为胰腺系膜的后界,并延续为Gerota筋膜。融合筋膜移行至CA及SMA周围时,纤维结缔组织层次致密,包绕CA和SMA,为胰腺系膜根部(mesopancrea),其内有大量的神经、淋巴管及纤维组织。该结构是胰腺系膜与Gerota筋膜的移行部位,沿CA及SMA向左移行为十二指肠及空肠系膜(图3,4)。CA及SMA作为胰头区主要供血血管,可视为胰腺系膜内结构(intra-mesopancreaticstructure),胰腺系膜轴心将胰腺及十二指肠固定于后腹膜。16组淋巴结位于融合筋膜之外,应视为系膜外结构。除胰十二指肠背侧之融合筋膜外,上述区域无明确境界及类似于结直肠系膜的纤维组织鞘包裹。

图1 整块获取标本及大组织块Fig.1 En-bloc specimen and big tissue blocks
A: tumor specimen,sagittal cutting from the CA and SMA,viewing from left to right;B: transverse section of the tumor specimen;C: normal child specimen,sagittal cutting from the CA and SMA,viewing anteroposteriorly;D:sagittal section of the normal child specimen;CA:celiac artery;SMA:superior mesenteric artery.

图2 大组织蜡块(A)及大切片HE染色(B)Fig.2 Big wax block and slicing(A)large slice with HE staining(B)
成人组织与儿童组织相比,胰腺背侧融合筋膜与主动脉-下腔静脉之间距离增加,可见更多的脂肪组织填充,但系膜内的神经血管等组织仍集中于CA和SMA周围(图3)。
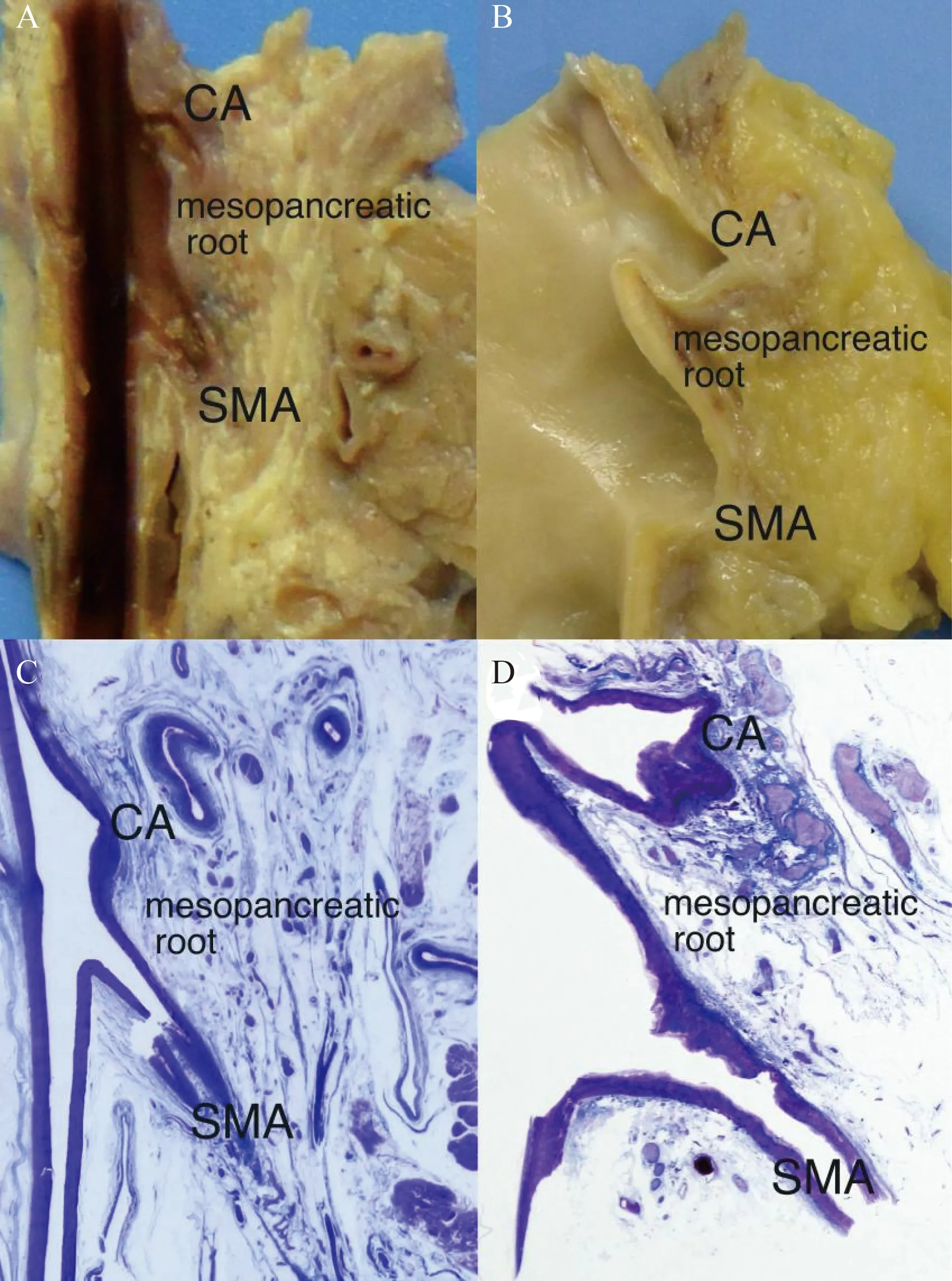
图3 胰腺系膜根部的正常标本解剖及病理Fig.3 Normal specimen and matching pathologic examination of mesopancreatic root
A: child specimen,sagittal section from CA and SMA,view from right;B: adult specimen;C: large slice of child specimen (Masson Ⅲ staining,1×);D: large slice of adult specimen (Masson Ⅲ staining,1×);CA:celiac artery;SMA: superior mesenteric artery.
2.2 肿瘤组织标本
2例胰头癌患者生前影像学检查显示肿瘤包绕CA及SMA,并伴有肝脏转移,属不可切除性胰头癌,由于梗阻性黄疸曾行内镜下胆总管金属支架置入。尸体解剖病理均为胰腺导管腺癌。

图4 尸检标本与术中对比Fig.4 Comparison between local anatomy of autopsy and intra operative view
A,B: mesopancreatic root after dissecting the dorsal mesopancreas;C,D: structure inside the mesopancreatic root between head and uncinate process of pancreas and SMA;IVC: inferior vena cava;LN: lymph nodes;CHA: common hepatic artery;PV: port vein;SMA: superior mesenteric artery;SMV: superior mesenteric vein.
大体标本可见肿瘤质硬,境界不清,侵及CA及SMA,门静脉及肠系膜上静脉闭塞(图5A、B)。从冠状位切片可见,肿瘤包绕并浸润CA与SMA,血管腔严重狭窄变形,镜下可见血管外膜内有肿瘤细胞浸润(图5C、D)。水平切面可见肿瘤浸润集中于胰腺系膜根部,并沿CA及SMA浸润至其周围的神经、淋巴及纤维脂肪组织,以神经浸润为主,可以通过神经外膜和神经束浸润,体现出胰腺癌局部浸润的嗜神经性(图6)。Masson染色显示胰十二指肠背侧之融合筋膜结构完整,连续性存在,间隙清晰(图7)。系膜以外组织无明显肿瘤浸润,16组淋巴结可见转移(图6D、E)。

图5 主要血管侵犯情况Fig.5 Invasion of the main vessels
A: sagittal view;B: coronal section;C: invasion and compression of SMA (HE staining,200×).D: invasion of the vascular adventitia (HE staining,200×),the arrows show the cancer nest;SMA: superior mesenteric artery.

图6 主动脉-下腔静脉间沟内的神经、淋巴组织Fig.6 Nerve and lymphatic tissue in the aorta-IVC groove
A: gross view of LN 16 and nerve;B: invasion of a nerve bundle (HE staining,200×),the arrow points out the invasion of anerve bundle;C: invasion of epineurium (HE staining,200×),the arrow points out thei nvasion of epineurium;D: invasion of a lymph node (HE staining,200×),the arrow points out the invasion of a lymph node;E: invasion of a lymphangion (HE staining,200×),the arrow points out the invasion of a lymphangion;LN: lymph nodes;IVC:inferior vena cava.

图7 影像学与病理对照Fig.7 Comparison between radiology and pathology
A:enhanced CT scan (venous phase) through the transverse level of origin of SMA;B: Large slice(the red arrows,HE staining,1×)shows the tumor cells invading along the nerveand fibrous tissue towards the retroperitoneum and the fiber layer sare relatively intact;C: Large slice(Masson Ⅲ staining,1×)shows the relatively intact fiber layers of the retroperitoneum though compressed by the tumor;SMA:superior mesenteric artery;IVC: inferior vena cava.
3 讨论
3.1 胰腺系膜的胚胎学推论及局部解剖学研究
2007年,Gockel等[6]借鉴直肠系膜的概念,基于对5例成人尸体的解剖结果提出“胰腺系膜”的概念,认为胰腺系膜是胰腺颈部与肠系膜血管之间的纤维结缔组织连接,内含神经、血管和淋巴组织,但其并没有提出确切的解剖学边界。之后又有2项胰腺系膜的尸体解剖学研究,共计53具尸体标本,提示胰腺系膜没有确切的类似于结直肠系膜的纤维组织鞘,因此在解剖学层面对胰腺系膜是否存在、范围边界等问题仍存在很大争议。
胚胎第5周时,胰腺起源于前肠的内胚层,分为腹胰和背胰两部分。与其他腹腔内位器官相同,胰腺在发生初期亦有两层腹膜包绕,存在类似于系膜的结构。胚胎第6周,腹胰和背胰旋转融合,腹胰形成胰头和钩突,背胰形成胰体尾。在这个时期,胰腺的血供来源于供应前肠的CA,其中胃十二指肠动脉供应胰头和钩突,脾动脉分支供应胰体尾。胚胎第6周后,胰腺随着胃系膜的旋转从矢状位成为水平位器官,胰头及钩突进入十二指肠框内,胰尾接近脾门。此后,来源于SMA的血管开始进入胰腺,主要是通过胰十二指肠下后动脉(interferior pancreatoduodenal artery,IPDA)进入胰头及钩突,与胃十二指肠动脉(gastroduodenal artery,GDA)分支交通形成胰十二指肠前后血管弓。故从胚胎学角度分析,胰腺系膜是一度客观存在的解剖结构,而胚胎发育过程的旋转和筋膜融合使其失去了类似于小肠和结肠系膜的独立的浆膜包绕和明确的解剖学边界,特别是与十二指肠、胃、肝十二指肠韧带、横结肠系膜等结构相延续,使其外延解剖界限模糊[7]。笔者认为胰腺后背膜及胰腺系膜根部可看作胰腺系膜的孑余。
所谓系膜,在解剖学角度将所属脏器固定于后腹膜,需要具备的解剖基础包括:须有境界清晰的纤维组织鞘包裹;须有独立的动脉供血及静脉回流;须有独立的淋巴引流路径[8]。结直肠系膜具备上述作为系膜的必要解剖基础,而胰腺在胚胎初期曾经具有上述结构,但在发育过程中随着腹胰及背胰的融合,该结构逐步消失。
由上述系膜理论,CA及SMA作为胰头部的供血血管应被视为系膜内结构,所谓全系膜切除应包括该区域的供血血管,如直肠全系膜切除中在根部对直肠上动脉的离断及切除,而在胰腺手术过程中,CA及SMA是不可能被切除的,故而真正意义上的胰腺全系膜切除是不可能完成的。胰腺系膜根部即CA及SMA起始部作为系膜内结构,极易被肿瘤侵犯,是导致胰头癌不可切除或切除后肿瘤组织残留及术后局部复发的主要部位。
因此笔者认为,胰腺系膜及其衍生的胰腺全系膜切除,更宜作为临床理念而非解剖学结构来指导临床实践。
3.2 胰腺系膜的范围的临床界定及争论
由于胰腺系膜无明确被膜包裹及解剖境界,故而在定义其范围及边界方面存在较多争议。Adham等[9]以临床影像及解剖学为基础,将胰腺系膜的各个边界进行了具体描述:CA起始部作为胰腺系膜上界;自SMA起始部右侧向足侧游离2~3 cm,此水平作为胰腺系膜的下界;PV/SMV后壁为前界;腹主动脉、下腔静脉平面作为胰腺系膜的后界;CA、SMA及腹主动脉右半周为内侧界。术中应包括对上述范围组织的切除,做到SMA、CA右侧180°骨骼化。Adham等[9]将上述由门静脉/肠系膜上静脉、SMA及CA、主动脉及下腔静脉表面构成的空间结构称为胰腺系膜三角(mesopancreatic triangle)。
Kawabata等[10]将胰腺系膜定义为:胰头及钩突部与SMA之间的软组织,包括IPDA以及Treitz筋膜腹侧的淋巴、神经及血管结构。由于IPDA多起源于SMA的左缘,因此胰腺全系膜切除还应包括SMA左侧组织、十二指肠第三部、第四部系膜及近端空肠系膜等,故提出胰十二指肠系膜(meso-pancreatoduodenum)及相应的全胰十二指肠系膜切除(total meso-pancreatoduodenum excision,tMPDe)的概念,强调对SMA的全周清扫,对前述胰腺系膜的范围有所扩大。Peparini等[11]认为由于系膜界限不清,胰腺局部侵犯模式多样,而应当做尽可能扩大(as far extended as possible)的切除,建议包括16a2、16b1等主动脉旁淋巴结的清扫。
吴文广等[12]以胰头及钩突为界将胰腺系膜分为前部和后部,其切除范围为:肠系膜下动脉起始部为下界,腹腔干起始处上方2 cm为上界,左侧生殖静脉作为左侧后界,左侧前界为肠系膜下静脉。洪德飞等[13]报道其切除范围为:左界为肠系膜上动脉的右缘,后界为腹主动脉、下腔静脉前面,下界为肠系膜下动脉起始部,向上需沿腹腔干起始部裸化肝总动脉。彭淑牖等[14]提出腹膜后淋巴脂肪板层根治性切除术。国内定义的边界与胰腺系膜三角、全胰腺十二指肠系膜比较,范围有进一步扩大。日本胰腺协会胰腺癌实践规约(第7版)[15]中,将胰腺系膜区域定义为胰头血管神经丛(pancreatic head plexus),更加符合解剖学的客观内涵。
综上,之所以存在胰腺系膜上述范围的定义差异,恰恰是由于胰腺系膜解剖学境界的模糊性所致,往往从临床切除的范围及肿瘤根治的角度来定义胰腺系膜的边界,主观性较强,而又以同一解剖学名称冠名,导致胰腺系膜范围的不统一、不一致。结直肠系膜存在客观的解剖学境界,因而不存在范围方面的定义差异。笔者认为,胰腺系膜无解剖学境界,其范围的定义及胰腺全系膜切除的应用必须与临床实践及已经取得的研究结果相结合,才具有可行性及指导性。既往源于欧美及日本的关于胰头癌扩大范围切除的前瞻性研究[9-12]结果表明,与行标准范围切除的患者比较,扩大手术并未能改善患者预后。在切除范围方面,前述扩大切除显然是包括了后续的所谓胰腺全系膜切除。
笔者认为,应将胰腺全系膜切除视为一种临床理念,其对临床的指导作用有助于提高对R0切除、降低局部复发的重视程度,进而改善患者预后。
[1] Esposito I,Kleeff J,Bergmann F,et al.Most pancreatic cancer resections are R1 resections[J].Ann Surg Oncol,2008,15(6):1651-1660.
[2] Jürgen Weitz,NuhRahbari,Moritz Koch,et al.The “Artery First” approach for resection of pancreatic head cancer[J].J Am Coll Surg,2010,210(2):e1-4.
[3] Verbeke C,Leitch D,Menon K,et al.Redefining the R1 resection in pancreatic cancer[J].Br J Surg,2006,93(10):1232-1237.
[4] Winter J M,Cameron J L,Campbell K A,et al.1423 pancreaticoduodenectomies for pancreatic cancer:a single institution experience[J].J Gastrointest Surg,2006,10(9):1199-1210.
[5] Adhama M,Singhirunnusorn J.Surgical technique and results of total mesopancreas excision (TMpE) in pancreatic tumors[J].Eur J Surg Oncol,2012,38(4):340-345.
[6] Gockel I,Domeyer M,Wolloscheck T,et al.Resection of the mesopancreas (RMP): a new surgical classification of a known anatomical space[J].World J Surg Oncol,2007,5: 44.
[7] 许静涌,杨尹默.胰腺全系膜切除:认知现状与进展[J].中华实验外科杂志,2015,32(1): 1-3.
[8] Morgado P J.Total mesorectal excision: a misnomer for a sound surgical approach[J].Dis Colon rectum,1998,41(1):120-121.
[9] Adham M,Singhirunnusorn J.Surgical technique and results of total mesopancreas excision (TMpE) in pancreatic tumors[J].Eur J Surg Oncol,2012,38(4): 340-345.
[10] Kawabata Y,Tanaka T,Nishi T,et al.Appraisal of a total meso-pancreatoduodenum excision with pancreaticoduodenectomy for pancreatic head carcinoma[J].Eur J Surg Oncol,2012,38(7): 574-579.
[11] Peparini N,Caronna R,Chirletti P.The “meso” of the rectum and the “meso” of the pancreas: similar terms but distinct concepts in surgical oncology[J].Hepatobiliary Pancreat Dis Int,2015,14(5): 548-551.
[12] 吴文广,吴向嵩,李茂岚,等.胰头癌行胰腺全系膜切除75例报告[J].中国实用外科杂志,2013,33(10): 859-862.
[13] 洪德飞,彭淑牖,沈国梁,等.全胰腺系膜切除理念应用于胰头癌根治术的初步体会[J].中华普通外科杂志,2014,29(5):344-247.
[14] 彭淑牖,李江涛,秦仁义,等.腹膜后淋巴脂肪板层根治性切除术——胰头癌根治术的新策略[J].中华肝胆外科杂志,2015,21(7): 437-441.
[15] Sharma D,Isaji S.Mesopancreas is a misnomer: time to correct the nomenclature[J].J Hepatobiliary Pancreat Sci,2016,23(2):745-749.
Localanatomicalandpathologicstudyofthestructureofmesopancreas
Xu Jingyong1,2,Tian Xiaodong1,Chen Yiran1,Ma Yongsu1,Zhang Weiguang3,Tian Long3,Wang Jianwei3,Yang Yinmo1*
(1.DepartmentofGeneralSurgery,PekingUniversityFirstHospital,Beijing100034,China;2.DepartmentofGeneralSurgery,BeijingHospital,NationalCenterofGerontology,Beijing100730,China;DepartmentofHumanAnatomy,HealthScienceCentre,PekingUniversity,Beijing100191,China)
ObjectiveTo investigate the anatomical and pathologic characteristics of mesopancreas.MethodsA regional anatomical and pathological study was performed on 14 cadavers with large slices and paraffin sections with 12 normal samples and 2 samples from unresectable pancreatic cancer.Anatomical and pathological analysis were performed.ResultsMesopancreas is a region that begins from the back of pancreatic head and neck and the left margin of uncinate process,then continues with mesentery of duodenum on the left and Gerota fascia via mesopancreatic root ontheright.The mesopancreatic root surrounded celiac trunk and superior mesentericartery containing vessels,nerves and other connective tissue.But no independent fiber sheath was found enveloping the sestructures.The tumor usually invaded inside the mesopancreas via nerves,vessels and fibers in the mesopancreatic root towards the retroperitoneum.ConclusionMesopancreasis different from mesocolon and has no independent fascial envelop covered.Mesopancreas should be considered as a clinical concept rather than an anatomic structure to guide clinical practice.
mesopancreas;anatomy;pathology;pancreatic head cancer
首都临床特色应用研究项目(Z131107002213043)。This study was supported by Foundation of Capital Characteristic Clinic Project (Z131107002213043).
*Corresponding author,E-mail:yangyinmo@263.net
时间:2017-12-13 20∶53
http://kns.cnki.net/kcms/detail/11.3662.R.20171213.2053.006.html
10.3969/j.issn.1006-7795.2017.06.006]
R735.9
2017-10-16)
编辑 慕 萌
