腹腔镜子宫切除术两种手术方式的对比
2017-12-18刘志杰
刘 玲,刘志杰
(兰州军区兰州总医院妇科,兰州 730050)
腹腔镜子宫切除术两种手术方式的对比
刘 玲,刘志杰
(兰州军区兰州总医院妇科,兰州 730050)
目的探讨完全性腹腔镜下子宫切除术(TLH)与腹腔镜辅助经阴道子宫切除术(LAVH)的临床效果。方法选取行子宫全切的240例患者作为研究对象,并将行TLH者(120例)纳入研究组,行LAVH者(120例)纳入对照组,比较2组手术时间、术中出血量、肛门排气时间、术后住院时间及随访情况。结果患者均于腹腔镜下完成手术,无中转开腹。研究组手术时间、术中出血量及术后留院时间少于对照组(P<0.05)。结论TLH损伤小、出血少、术后恢复快,并发症发生率低,安全性高。
腹腔镜全子宫切除; 腹腔镜辅助全子宫切除术; 效果
子宫切除术是妇科常见手术,减少术中创伤及促进术后快速康复是研究的热点。随着腹腔镜技术的广泛应用,传统开腹子宫全切术由于术中创伤大及术后恢复慢等缺点,逐渐被腹腔镜下子宫全切术代替。腹腔镜下子宫全切术分为完全腹腔镜全子宫切除术(TLH)和腹腔镜辅助全子宫切除术(LAVH),本文对行TLH与LAVH患者的手术相关指标进行比较,并评价其临床效果。
1 临床资料
1.1 研究对象及分组
选取2013年1月至2016年6月在兰州军区兰州总医院行子宫全切的240例患者作为研究对象,年龄(53.5±2.4)岁,其中子宫肌瘤者130例,子宫腺肌病者70例,功能失调性子宫出血者20例,子宫内膜不典型增生者12例,宫颈上皮内瘤变Ⅲ级8例。纳入标准:1)患有子宫肌瘤、子宫腺肌症、子宫内膜不典型增生、宫颈病变及功能失调性子宫出血宜行全子宫切除术者;2)术前无盆腔脏器手术史;3)病历资料齐全。排除标准:1)有手术禁忌证(有严重心脏疾病、有再生育要求、子宫大于3个月、Ⅱ度及以上子宫脱垂患者);2)恶性肿瘤;3)严重内科合并症。患者均签署知情同意书,且获得本院伦理委员会审批。
240例患者中,120例行TLH(研究组),另120例行LAVH(对照组)。2组年龄、疾病分类等比较差异无统计学意义(P>0.05)。
1.2 手术方法
2组患者术前行常规超声、心电图检查排除合并症,术前3 d行阴道及肠道清洁准备。
患者均行全身麻醉后取膀胱截石位,消毒腹部及会阴部,铺无菌巾,留置导尿管。于脐上缘作一弧形切口,以Trocar穿刺脐部切口,注人CO2以建立气腹后经Trocar置入腹腔镜,检查腹腔各脏器、子宫及双附件有无粘连。于下腹两侧穿刺置入Trocar并置入相应手术器械,经阴道放置举宫器。
研究组行TLH:PK刀电凝并切断输卵管及卵巢固有韧带,举宫器上推子宫打开阔韧带前后叶及膀胱子宫腹膜返折,在膀胱宫颈间隙下推膀胱至宫颈内口,仔细分离宫旁疏松组织,暴露子宫血管,电凝切断子宫血管,紧贴宫颈电凝切断双侧主韧带和骶韧带,沿举宫杯上缘单极电钩环切阴道穹窿,自阴道取出子宫,腹腔镜下连续缝合阴道断端。
对照组行LAVH:在腹腔镜下切断输卵管及卵巢固有韧带,分离阔韧带前后叶,下推膀胱后关气腹转为阴道操作。宫颈周围黏膜下注射1:20万肾上腺素盐水溶液,以减少术中出血量,环绕宫颈切开阴道黏膜,手指钝性分离宫颈膀胱间隙,上推膀胱。打开膀胱腹膜反折,扩大前后腹膜切口,依次钳夹、切断、缝扎宫骶主韧带及子宫血管,取出子宫,连续缝合阴道残端,阴道填塞碘仿纱条1块。腹腔充气,检查盆腔有无出血。
2组患者均于术后1个月门诊复查,了解盆腔及阴道残端愈合情况。
1.3 统计学方法
采用SPSS19.0统计软件分析数据,计量资料采用t检验,以P<0.05为差异有统计学意义。
2 结果
2组患者均于腹腔镜下完成手术,无中转开腹。研究组手术时间、术中出血量及术后留院时间少于对照组(P<0.05)。2组术后肛门排气时间及留置尿管时间比较,差异无统计学意义(P>0.05)。见表1。术后1个月行盆腔超声及妇科检查,盆腔及阴道残端均未见异常。

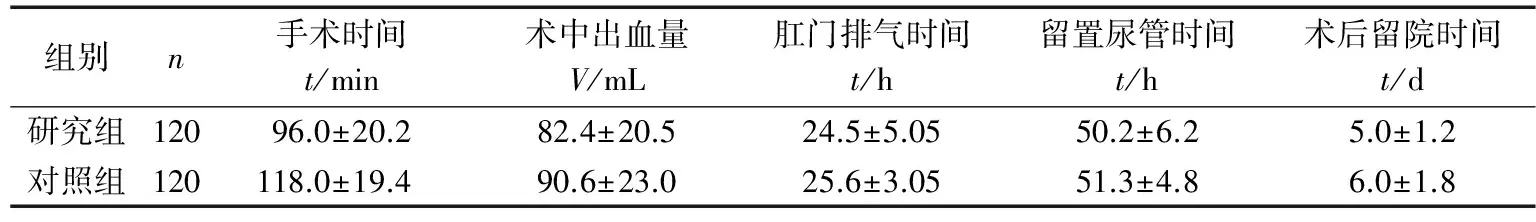
组别n手术时间t/min术中出血量V/mL肛门排气时间t/h留置尿管时间t/h术后留院时间t/d研究组12096.0±20.282.4±20.524.5±5.0550.2±6.25.0±1.2对照组120118.0±19.490.6±23.025.6±3.0551.3±4.86.0±1.8
3 讨论
子宫全切主要见于一些妇科良性病变,如子宫平滑肌瘤、异常子宫出血、盆腔器官脱垂和子宫内膜异位症等妇科常见良性病变且无生育要求的女性。根据手术路径不同子宫全切可分为经腹子宫全切除术、经阴道子宫全切除术、完全性腹腔镜下子宫切除术、腹腔镜辅助经阴道子宫切除术及机器人辅助子宫全切除术。目前使用较为广泛的为经腹子宫全切除术和腹腔镜下子宫全切除术。经腹子宫全切除术术中能够使用各种方法止血,对于子宫较大、盆腔有粘连等腹腔镜下操作困难者为首选手术路径,但术中创伤大、出血量相对较多、术后住院时间较长及粘连较重。
腹腔镜下子宫全切除术与经腹子宫全切除术相比,术中失血量和手术时间短,术后镇痛药物使用量较少,术后疼痛评分较低,术后住院时间短而并发症却没有明显区别[1-2]。随着操作技术娴熟及器械更新,腹腔镜下子宫全切除术逐渐增多,而经阴道和经腹子宫全切除术逐渐减少[3]。Loring等[4]统计发现,2004年8%子宫全切除术在腹腔镜下完成,2008年50%的子宫全切除术在腹腔镜下完成,2012年72%的子宫全切除术在腹腔镜下完成。
既往临床以子宫小于3个月作为腹腔镜下子宫全切术的适应证,本研究亦将大于3个月的子宫作为排除标准。但Ceccaroni等[5]报道在腹腔镜下成功切除重量为3030 g的子宫。目前认为只要不影响对子宫动脉的处理,可利用粉碎器缩减子宫体积后继续操作[6]。可见子宫大小不是腹腔镜下子宫全切的绝对禁忌证。
TLH在切除骶主韧带及子宫血管时,由于腹腔镜的放大作用及杯状举宫器撑起阴道穹隆,可使子宫远离膀胱周围脏器,解剖结构更清晰。术中采用血管闭合器凝断子宫血管及韧带、单极钳下推膀胱子宫反折腹膜及电钩离断阴道残端,明显缩短手术时间增加手术安全性。本研究结果显示,行TLH的研究组手术时间、术中出血量及术后留院时间少于行LAVH的对照组(P<0.05)。2组术后肛门排气时间及留置尿管时间比较,差异无统计学意义(P>0.05)。TLH在腹腔镜下缝合阴道残端,缝线位于腹腔内,避免了经阴道缝合后阴道残端肉芽组织生长的发生率。
阴道残端裂开是腹腔镜下子宫切除术后常见并发症,国外报道其发生率为0.66%[7]。腹腔镜下子宫全切除术术后阴道残端裂开发生率较经腹子宫全切除术为高[8-9]。本研究240例患者术后未发生阴道残端瘘,可能与手术操作娴熟及样本量少有关。
总之,TLH是一种安全、有效手术方式,手术创伤小、出血少、术后恢复快,但临床工作中术者应该根据对于某种手术途径的娴熟程度选择手术路径,防止并发症及手术损伤发生。
[1] Sutasanasuang S.Laparoscopic hysterectomy versus total abdominal hysterectomy:a retrospective comparative study[J].J Med Assoc Thai,2011,94(1):8-16.
[2] Walsh L A,Walsh S R,Tang T Y,et al.Total abdominal hysterectomy versus total laparoscopic hysterectomy for benign disease:a meta-analysis[J].Eur J Obstet Gynecol,2009,144(1):3-7.
[3] Turner L C,Shepherd J P,Wang L,et al.Hysterectomy surgery trends:a more accurate depiction of the last decade[J] Am J Obstet Gynecol,2013,208(4):277.e1-7.
[4] Loring M,Morris S N,Isaacson K B.Minimally invasive specialists and rates of laparoscopic hysterectomy[J].JSLS,2015,19(1):e2014.00221.
[5] Ceccaroni M,Roviglione G,Pesci A,et al.Total laparoscopic hysterectomy of very enlarged uterus (3030g):case report and review of the literature[J].Wideochir Inne Tech Maloinwazyjne,2014,9(2):302-307.
[6] 谭先杰,朗景和,刘珠风,等.全子宫切除术手术途径和适应证10155例分析[J].中国实用妇科与产科杂志,2008,24(5):360-362.
[7] Ucella S,Ghezzi F,Mariani A,et al.Vaginal cuff closure after minimally invasive hysterectomy:our experience and systematic review of the litera-ture[J].Am J Obstet Gynecol,2011,205(2):119.e1-12.
[8] Uccella S,Cromi A,Bogani G,et al.Vaginal cuff dehiscence after different modes of hysterectomy[J].Obstet Gynecol,2012,119(2Pt 1):382.
[9] Chan W S,Kong K K,Nikam Y A,et al.Vaginal vault dehiscence after laparoscopic hysterectomy over a nine-year period at Sydney West Advance Pelvic Surgery Unit-Our experiences and current understanding of vaginal vault defiscence[J].Aust N Z J Obstet Gynaecol,2012,52(2):121-127.
2016-12-08
刘志杰,主任医师,E-mail:3159552294@qq.com。
R713.42
A
1009-8194(2017)09-0048-02
10.13764/j.cnki.lcsy.2017.09.020
(责任编辑:罗芳)
