高龄孕妇妊娠期ECG异常对妊娠结局的影响
2017-12-15张雅莉刁云云郝文斌王佳旭毕胜利
张雅莉 刁云云 郝文斌 王佳旭 毕胜利
·论著·
高龄孕妇妊娠期ECG异常对妊娠结局的影响
张雅莉 刁云云 郝文斌 王佳旭 毕胜利
目的探讨高龄孕妇妊娠期ECG异常对妊娠结果和胎儿的影响。方法290例孕妇按年龄分为lt;35岁组,35~40岁组和gt;40岁组。记录心电图,统计妊娠丢失、分娩、足月产、早产发生率,以及剖宫产、 自然分娩、治疗性引产率。结果35~40岁组中异常ECG孕妇妊娠丢失率、胎儿窘迫发生率显著高于正常ECG孕妇(Plt;0.05));异常ECG孕妇自然分娩率、足月产率显著低于正常ECG孕妇(Plt;0.05)。gt;40岁组中异常ECG孕妇妊娠丢失率、剖宫产率、治疗性引产率、IUGR发生率和新生儿低体重发生率显著高于正常ECG孕妇(Plt;0.05);异常ECG孕妇足月产率、自然分娩率显著低于正常ECG孕妇(Plt;0.05)。结论高龄孕妇伴异常心电图对妊娠结局、妊娠时间、分娩方式、胎儿均有一定影响。
高龄孕妇;妊娠;心电图;妊娠结局;分娩
我们在临床工作中发现,高龄孕妇孕期心电图(ECG)检查异常有所增多,主要集中在心肌缺血ECG(如ST段异常)、各型心律失常(Arrhythmia)、低电压、电轴偏移等[1,2]。其中,心律失常类型广泛,轻重不一,但大多集中在窦性心律改变,期前收缩,传导异常等。各种ECG异常类型,都可能导致孕妇心脏泵血能力下降,使孕期循环系统的代偿水平下降[3]。本研究主要针对ECG异常的高龄孕妇进行研究,探讨其对妊娠结局、分娩方式和胎儿的影响,进而阐明高龄孕妇ECG异常的妊娠风险,从而为临床提供有意义的参考。
1 资料与方法
1.1 一般资料 选择来我院检查的孕妇290例,按照年龄将其分组,其中lt;35岁组120例,35~40岁组94例,gt;40岁组76例。病例排除标准为:患有先天性心脏病、心肌炎和心肌病、糖尿病、妊娠高血压、妊娠剧吐以及妊娠合并重要器官系统器质性及严重功能性病变者。
1.2 描记孕妇心电图 从第1次产检开始,每次产检均行十二导联常规ECG检查,进行初步筛查;出现异常心电图,视严重度部分行24 h动态心电图(dynamic electrocardiogram,DCG)检查,所用仪器为北京美高仪产品,系统分析全天各个时段心电图变化,详细记录统计异常ECG检查待患者情绪稳定时进行,嘱患者安静平卧。ECG异常判定参照《临床心电图学》[4]。对于ECG异常孕妇加强孕期监护并嘱其适当缩短产检间隔,增加产检频次,且密切关注心电图变化。
1.3 记录异常ECG 记录并统计发生异常ECG情况表,异常ECG包括心肌缺血ECG(如ST段异常)、各型心律失常(arrhythmia)、低电压、电轴偏移等。
1.4 记录妊娠结局和分娩时间 跟踪随访每个研究对象,详细记录妊娠结局,统计妊娠丢失率(死胎、流产)和分娩率;统计足月分娩率及早产率(包括医源性及非医源性),记录妊娠期及围产期心脏不良事件发生率。
1.5 记录分娩方式 跟踪随访每个研究对象,详细记录统计妊娠女性ECG正常与ECG异常病例的剖宫产分娩率,自然分娩率及因心脏原因不宜继续妊娠行治疗性引产率。
1.6 记录胎儿情况 跟踪随访孕妇,记录围产期胎儿宫内发育迟缓(intrauterine growth restriction,IUGR)、胎儿窘迫(fetal distress)及新生儿低体重(low body weight)发生率。
1.7 统计学分析 应用SPSS 17.0统计软件,计数资料以百分率表示,采用χ2检验,Plt;0.05为差异有统计学意义。
2 结果
2.1 不同年龄孕妇正常ECG与异常ECG发生率比较 35~40岁组及gt;40岁组异常ECG发生率均高于lt;35岁组,且差异有统计学意义(Plt;0.05)。见表1。
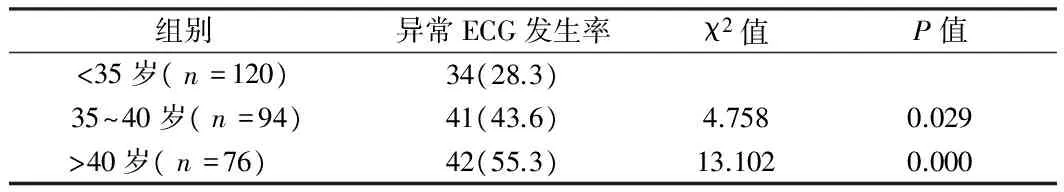
表1 3组ECG发生率比较 例(%)
2.2 不同年龄段孕妇正常与异常ECG对妊娠结局和分娩时间的影响 35~40岁组中异常ECG孕妇妊娠丢失率显著高于正常ECG孕妇,分娩率和足月产率显著低于正常ECG孕妇(Plt;0.05)。gt;40岁组异常ECG孕妇妊娠丢失率显著高于正常ECG孕妇,分娩率和足月产率显著低于正常ECG孕妇(Plt;0.05)。见表2。
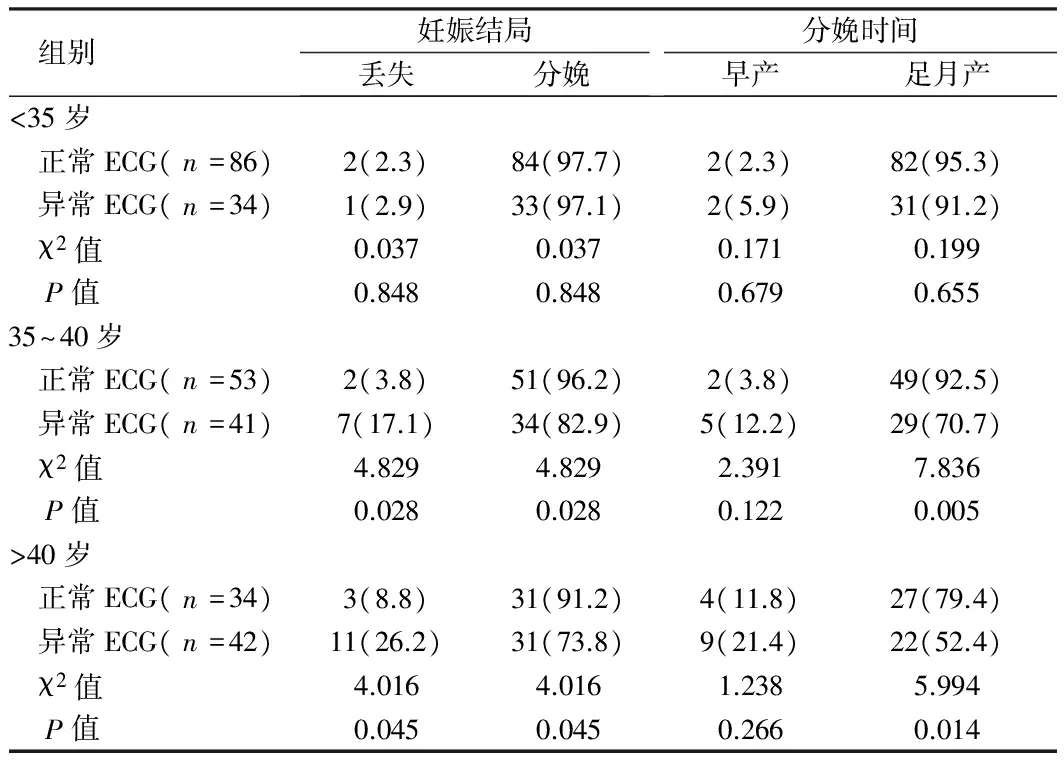
表2 不同年龄段组正常与异常ECG孕妇的妊娠结局和分娩时间比较 例(%)
2.3 各年龄段正常ECG与异常ECG组分娩方式比较 35~40岁组中异常ECG孕妇自然分娩率明显低于正常ECG孕妇(Plt;0.05);gt;40岁组异常ECG孕妇自然分娩率明显低于正常ECG孕妇(Plt;0.05),剖宫产和治疗性引产率显著高于正常ECG孕妇(Plt;0.05)。见表3。

表3 不同年龄段正常ECG与异常ECG组分娩方式比较 例(%)
2.4 不同年龄段正常ECG与异常ECG组胎儿情况比较 35~40岁组中异常ECG孕妇胎儿窘迫发生率明显高于正常ECG孕妇(Plt;0.05);gt;40岁组异常ECG孕妇IUGR和新生儿低体重发生率明显高于正常ECG孕妇(Plt;0.05)。见表4。
3 讨论
我国的“二胎”政策实行以来,gt;35岁的高龄孕妇逐渐增多。相对于适龄孕妇,高龄孕妇在产检时异常ECG明显增多,且随着年龄增大ECG异常率有升高趋势[5]。孕周增加对心脏和循环的压力很明显:血容量增加,可以比平时多出40%,同时血流变快,回心血量增多,孕妇表现出高动力循环状态。高龄孕妇心脏承受能力降低,代偿水平差,甚至有些孕妇本身心肌供血不好,极易造成心肌缺血、心律紊乱[6]。大龄孕妇孕前体重一般大于年轻孕妇,怀孕后过度摄入高营养食物以及活动量减少等原因,易出现体重超重,心脏负担加大;孕晚期胎儿生长增快,膈肌上移等对心脏解剖位置产生影响,心脏偏移后易发生ECG电轴偏移[7,8]。
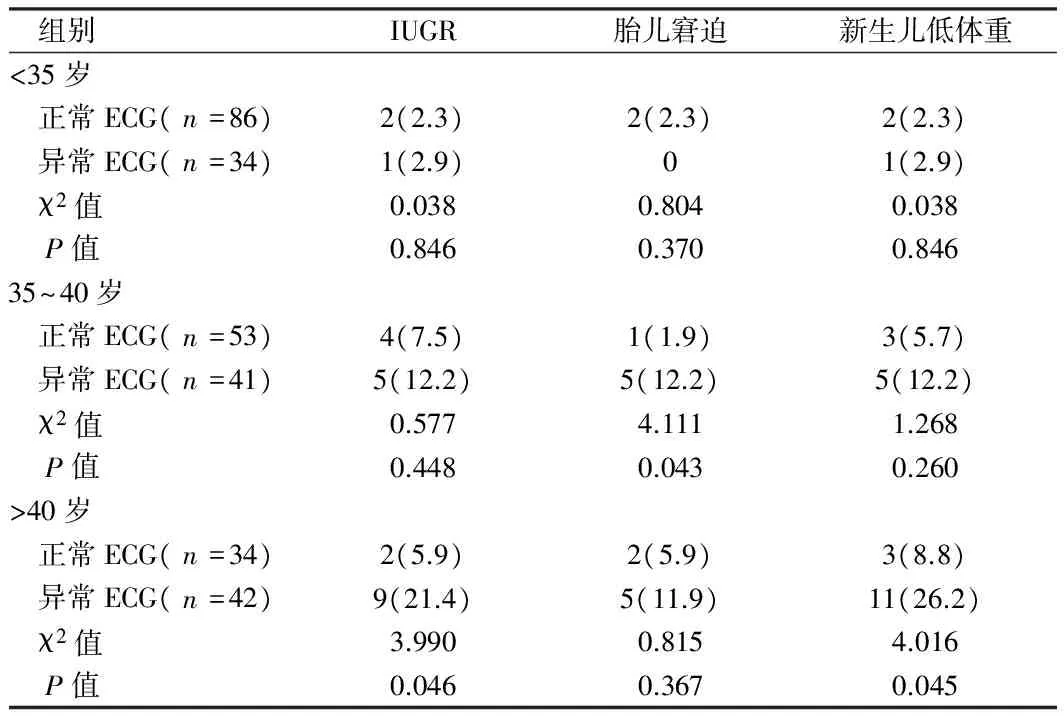
表4 不同年龄段正常ECG与异常ECG组胎儿情况比较 例(%)
异常ECG有轻重之分,基本是根据对血流动力学影响而定[9]。年轻孕妇心脏代偿好,一般的轻度异常没有明显影响;而高龄孕妇的异常ECG,无论轻重都不可轻视,其很可能会逐渐加重进而影响分娩和胎儿。ECG异常是循环功能异常的信号,直接会影响孕妇身体各部位供血供氧,进而导致胎儿供氧不足。轻度缺氧时,孕妇可能没有明显感觉,但胎儿已经缺氧明显了[10]。长时间氧供应不足可造成胎儿IUGR,进而出生时易发生新生儿低体重,这一点在我们的研究结果中也得到了证实[11]。尽管临床常见的胎儿窘迫多发生在临产过程中,而我们的研究对象发生胎儿窘迫多在妊娠晚期,说明孕妇异常ECG 可能是其原因之一。胎儿发育情况决定妊娠结局,高龄孕妇伴异常ECG妊娠丢失率较高,足月产较ECG正常孕妇明显减少,证明年龄因素合并ECG异常增加妊娠风险。有文献报道高龄本身对分娩方式有一定影响,高龄孕妇较适龄者顺产率低而剖宫产率高[12]。本研究在对分娩方式统计后发现,高龄产妇相比正常产妇剖宫产率升高,gt;40岁者更高;同时在高龄产妇组内部,异常ECG相比较正常ECG孕妇的剖宫产率显著增大,充分说明对于分娩方式的影响而言,年龄是一方面,高龄合并ECG异常同样是主要因素之一。值得注意的是,高龄孕妇尤其gt;40岁者实行治疗性引产增多,一般治疗性引产多为B超检查异常[13]。ECG 异常与否可能会有一定影响,但未达到统计学差异,因此主要仍可能是高龄所带来的胎儿发育异常所致。
总之,高龄孕妇产检中易发ECG异常,这是孕妇心脏整体泵血功能下降的信号。高龄和ECG异常对妊娠结局、分娩时间、分娩方式、胎儿等均有一定影响。临床医生应该认识到并高度重视高龄和心脏检查异常的风险,进行合理评估、正确判断、积极应对,进而规避风险,使高龄妊娠的孕妇获得满意的妊娠结局。
1 赵晋芳,陈素英.妊娠期妇女的心电图变化.中国医药指南,2013,11:437-438.
2 魏爱云.206例妊娠期妇女的心电图分析.临床心电学杂志,2016,25:113-115.
3 丁莹,张伟.妊娠妇女PR间期缩短的心电图分析.现代中西医结合杂志,2012,21:759-780.
4 黄苑主编.临床心电图学.第5版.北京:人民卫生出版社,2005.76.
5 Chen A,Feresu SA,Fernandez C,et al.Maternal obesity and the risk of infant death in the United States.Epidemiology,2009,20:74-81.
6 Wei Z,Hongxing L,Jianchun C.Improving local PCA in pseudo phase space for fetal heart rate estimation from single lead abdominal ECG.Biomed Tech,2011,56:309-319.
7 Kolomeyets NL,Roshchevskaya IM.Models of fetul ECG recorded on the pregnant woman’s abdomen.Biofizika,2013,58:549-553.
8 Lee CW,Jassam Y,Braganza D,et al.Oral amiodarone provokinginferior ST elevation and unmasking Brugada like electrocardiogram feature.Europace,2012,14:1065-1066.
9 Ogden CL,Carroll MD,Curtin LR,et al.Prevalence of high body mass index in US children and adolescents,2007-2008.JA MA,2010,303:242-249.
10 李萍,罗来敏,吴氢凯.体质量指数与妊娠并发症和妊娠结局的关系.上海医学,2004,27:840-842.
11 Rasyid H,Bakri S.Intra-uterine growth retardation and development of hypertension.Acta Med Indones,2016,48:320-324.
12 赖毓冕,何平.孕前体质量指数和孕期体质量增长与早产的关系.中国妇幼保健,2007,22:167-169.
13 牛丽,闵杰,张彦华.妊娠期心律失常及心肌缺血临床意义.中国实用医药,2010,5:84-85.
10.3969/j.issn.1002-7386.2017.24.033
075100 河北省张家口市,河北北方学院附属第二医院妇产科(张雅莉、刁云云、郝文斌、毕胜利),功能科(王佳旭)
R 714
A
1002-7386(2017)24-3792-03
2017-06-16)
