腹腔镜超声辅助在子宫肌瘤患者微创手术中的应用研究
2017-12-14薛文丹邢孔丽李小清
薛文丹,邢孔丽,李小清
(海南省海口市妇幼保健院 超声科,海南 海口 571199)
腹腔镜超声辅助在子宫肌瘤患者微创手术中的应用研究
薛文丹,邢孔丽,李小清
(海南省海口市妇幼保健院 超声科,海南 海口 571199)
目的探讨腹腔镜超声在辅助子宫肌瘤剔除术中的应用价值,为临床降低子宫肌瘤术后复发率提供科学依据。方法选取2011年1月-2014年6月在该院住院治疗的子宫肌瘤患者156例,根据数字表法将患者分为对照组和观察组,每组78例,对照组患者给予常规的腹腔镜微创治疗,观察组患者给予腹腔镜超声辅助微创治疗,比较两组患者一般治疗情况、术后残留和12个月复发的情况、不同时间点的肌瘤个数和肌瘤直径,分析子宫肌瘤的数目与残留与复发的关系。结果两组患者手术时间、术中出血量、住院时间以及肛门排气时间的差异均无统计学意义;观察组患者术后残留的比例以及12个月内复发的比例明显低于对照组,且差异具有统计学意义;观察组术后3、6、9和12个月的子宫肌瘤数目低于对照组;两组患者术后3和6个月子宫肌瘤最大直径的差异无统计学意义,观察组患者术后9和12个月的子宫肌瘤的最大直径明显低于对照组,且差异具有统计学意义;随着患者子宫肌瘤数目的增多,术后的残余发生率和复发率明显提升,当子宫肌瘤的数目≥10个,残留率为100.0%,复发率为80.0%。结论腹腔镜超声辅助微创手术应用于子宫肌瘤患者,可以有效降低术后的残余率和复发率,值得临床推广。
子宫肌瘤;超声;腹腔镜;微创
子宫肌瘤属于女性常见的良性肿瘤,国内的发生率大约30.0%,多发于生育年龄的女性[1-2]。子宫肌瘤是由于平滑肌细胞增生所引发,伴随部分纤维结缔组织,对患者的月经具有很大的影响,而且严重影响患者的生育和妊娠能力[3-4]。随着人们对健康需求的不断提升,使得越来越多的患者除了关注手术的康复效果,还更加关心术后的生活质量和美观。因此,微创手术技术飞速发展。虽然有创伤小、恢复快等诸多优点,但是也具有较高的残余率和复发率[5-6]。本研究将腹腔镜超声技术应用于子宫肌瘤剔除术中,取得了理想的治疗效果。现报道如下:
1 资料与方法
1.1 一般资料
选取2011年1月-2014年6月在本院住院治疗的子宫肌瘤患者156例,根据数字表法将患者分为对照组和观察组,每组78例。其中,对照组年龄27~58岁,平均(37.5±5.1)岁,肿瘤个数>3个的患者28例,最大肿瘤直径(7.5±1.1)cm;观察组年龄26~57岁,平均(36.8±4.8)岁,肿瘤个数>3个的患者26例,最大肿瘤直径(7.3±1.2)cm。两组患者一般资料的差异无统计学意义,具有可比性。本研究通过本院伦理委员会审查同意。
1.2 纳入标准
年龄≥25岁;神志清醒,能正确表达自己的意愿;肿瘤的最大直径≤10 cm;不孕不育且反复流产但是排除了其他因素或者检测到子宫肌瘤,但是并无临床症状;临床资料齐全;自愿参加本研究并对本研究具有知情同意权。
1.3 排除标准
年龄<25岁;合并精神类疾病的患者;伴随凝血功能障碍患者;伴随重大器官损伤的患者;伴随其他部位恶性肿瘤的患者;临床资料不全的患者;不愿参加本研究的患者。
1.4 方法
1.4.1 治疗方法 对照组患者给予常规的腹腔镜微创治疗,观察组患者给予腹腔镜超声辅助微创治疗。对照组患者的具体方法包括行全身麻醉,常规气腹穿刺,气腹压力大约为15 mmHg。脐孔为腹部穿刺第一穿刺点(采用10 mm Trocar穿刺),在下腹的麦氏点和反麦氏点作为第二(采用5 mm Trocar穿刺)、第三穿刺点(采用10 mm Trocar穿刺),并将耻骨上方3横指左侧3 cm处作为第四穿刺点(采用5 mm Trocar穿刺)。腹腔镜可以有效地探测肌壁间肌瘤、真性阔韧带肌瘤和浆膜下肌瘤,采用单极电钩逐渐将发现的肿瘤剔除,并缝合子宫创面。观察组患者的具体操作方法包括术前经腹部或者阴道超声重点检测肌瘤的大小、数目以及准确定位,超声所用仪器采用EsaoteMYlab彩色多普勒超声诊断仪,探头频率为4~10 MHz,超声探头型号8666型,手术方法同对照组,由腹腔镜操作完毕,剔除已经发现的肌瘤后,采用超声探头,由超声医师将超声探头通过10 mm的套管进入腹腔内,在体内对子宫表面进行扫查。当发现未剔除的子宫肌瘤时,根据定位,采用单极电钩切开肌层或者浆膜层,暴露肌瘤并准确剔除肌瘤。
1.4.2 评价方法 比较两组患者一般治疗情况、术后残留以及12个月复发的情况、不同时间点的肌瘤个数和肌瘤直径、分析子宫肌瘤的数目与残留和复发的关系。其中一般治疗情况指标包括手术时间、术中出血量、平均住院时间、肛门排气时间,残留情况通过术后阴道超声,发现包膜清晰且最大直径>1.0 cm低回声区,确定为残留,复发为在12个月内阴道超声,发现包膜清晰且最大直径>1.0 cm低回声区,确定为
复发。
1.5 统计学方法
采用SPSS 19.0软件进行统计学分析,计数资料比较采用χ2检验,计量数据以均数±标准差(±s)表示,采用t检验,P<0.05表示两组间比较差异有统计学意义。
2 结果
2.1 两组患者治疗情况的比较
对照组患者手术时间、术中出血量、住院时间以及肛门排气时间分别为(68.4±10.2)min、(69.7±18.6)ml、(4.6±1.3)d 和(20.6±4.5)h,观察组相应指标分别为(70.3±9.6)min、(75.2±20.4)ml、(4.2±1.1)d和(21.0±3.8)h,两组各指标比较,差异均无统计学意义(均P>0.05)。见表1。
2.2 两组患者术后残留和复发的比较
观察组患者术后残留21例(26.9%),12个月内复发6例(7.7%),明显低于对照组术后残留37例(47.4%),12个月内复发20例(25.6%),差异具有统计学意义(P<0.05)。见表 2。
表1 两组患者治疗情况的比较 (±s)Table 1 Comparison of treatment efficacy between the two groups (±s)
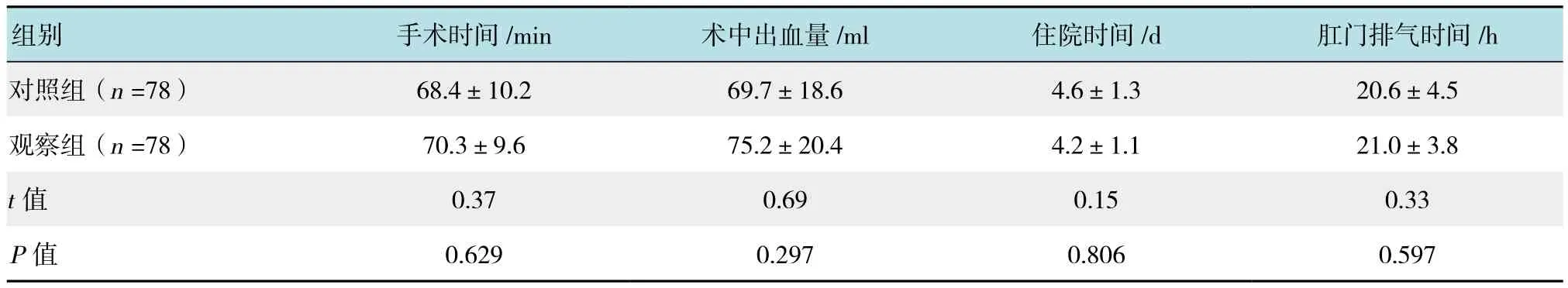
表1 两组患者治疗情况的比较 (±s)Table 1 Comparison of treatment efficacy between the two groups (±s)
组别 手术时间/min 术中出血量/ml 住院时间/d 肛门排气时间/h对照组(n =78) 68.4±10.2 69.7±18.6 4.6±1.3 20.6±4.5观察组(n =78) 70.3±9.6 75.2±20.4 4.2±1.1 21.0±3.8 t值 0.37 0.69 0.15 0.33 P值 0.629 0.297 0.806 0.597
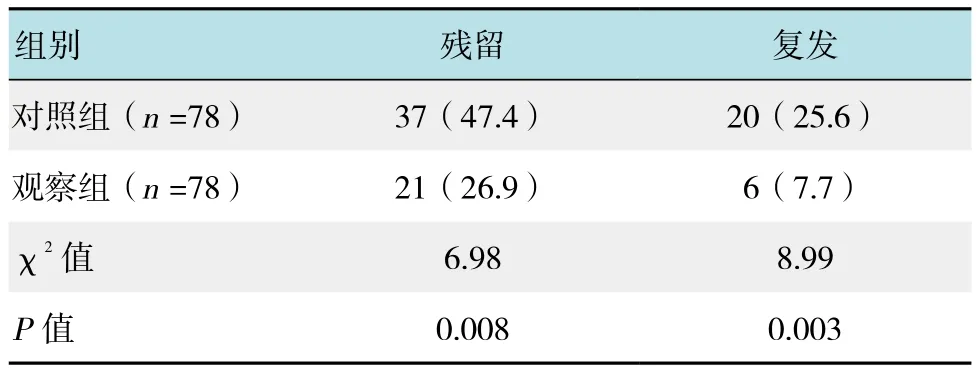
表2 两组患者术后残留和复发的比较 例(%)Table 2 Comparison of postoperative residual and recurrence between the two groups n(%)
2.3 两组患者不同时间点肌瘤总个数的比较
观察组术后3、6、9和12个月的子宫肌瘤数目分别为29、29、35和40个,对照组术后术后3、6、9和12个月的子宫肌瘤数目分别为76、80、89和102个,两组各时间段相比,观察组低于对照组。
2.4 两组患者不同时间点肌瘤最大直径的比较
两组患者术后3和6个月子宫肌瘤最大直径的差异无统计学意义(P>0.05),观察组患者术后9和12个月的子宫肌瘤的最大直径分别为(0.8±0.2)和(0.9±0.2)cm,明显低于对照组的(1.0±0.2)和(1.1±0.2)cm,差异有统计学意义(P<0.05)。见表 3。
2.5 分析子宫肌瘤的数目与残留与复发的关系
研究结果显示,随着患者子宫肌瘤数目的增多,术后的残留率和复发率有所提升,当子宫肌瘤的数目≥10个,残留率为100.0%,复发率为80.0%。见表4。
表3 两组患者不同时间点肌瘤最大直径的比较 (cm,±s)Table 3 Comparison of the maximal diameter of fibroids at different time points between the two groups (cm,±s)
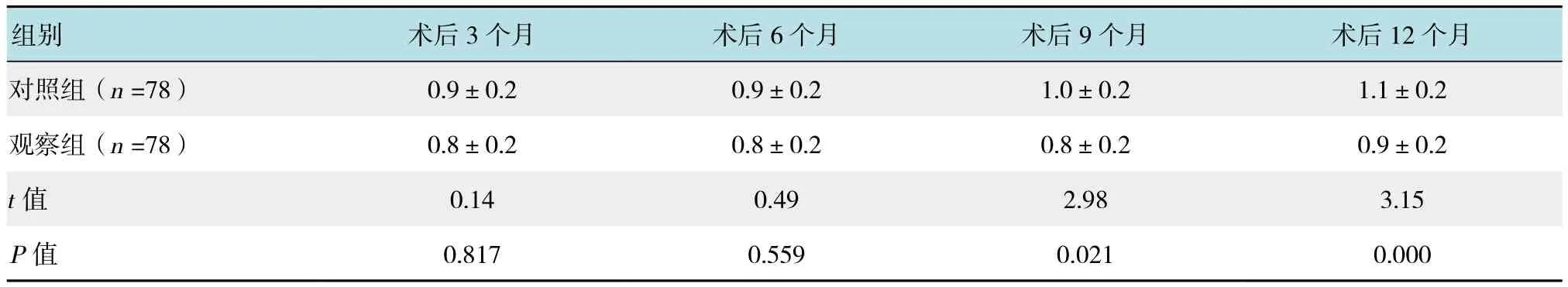
表3 两组患者不同时间点肌瘤最大直径的比较 (cm,±s)Table 3 Comparison of the maximal diameter of fibroids at different time points between the two groups (cm,±s)
组别 术后3个月 术后6个月 术后9个月 术后12个月对照组(n =78) 0.9±0.2 0.9±0.2 1.0±0.2 1.1±0.2观察组(n =78) 0.8±0.2 0.8±0.2 0.8±0.2 0.9±0.2 t值 0.14 0.49 2.98 3.15 P值 0.817 0.559 0.021 0.000
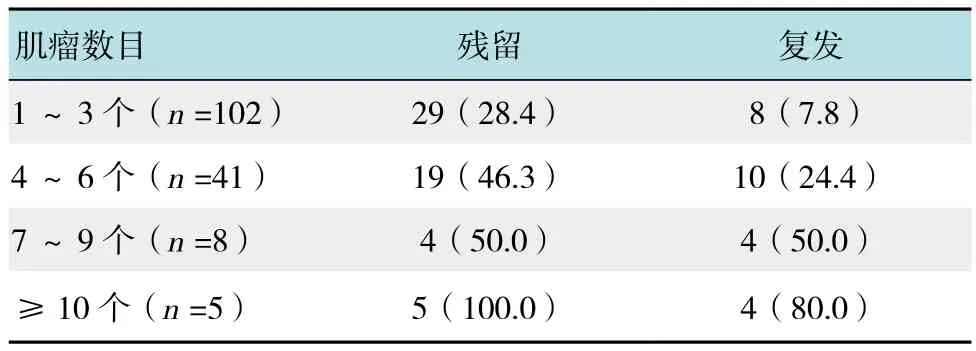
表4 子宫肌瘤的数目与残留和复发的关系 例(%)Table 4 The relationship between the number of uterine fibroids and the residual and relapse n(%)
3 讨论
随着医学水平的不断提升,腹腔镜微创手术越来越多的应用于子宫肌瘤的剔除手术,但是由于其术后残留率和复发率较高,手术前后探测子宫肌瘤数量和直径显得尤为重要和必要。本研究将超声微创手术应用于腹腔镜手术中辅助治疗子宫肌瘤患者,取得了满意的疗效。
观察组患者术后残留的比例和12个月内复发的比例明显低于对照组,且差异具有统计学意义。研究结果提示,将辅助超声应用于腹腔镜手术中辅助治疗子宫肌瘤患者可以有效地降低术后残留率和复发率。单纯腹腔镜手术术后残留率和复发率较高的原因是在治疗过程中患者无法进行触诊,对位于壁间结节部位的肌瘤容易造成漏诊,并在清除的过程中遗漏,清除的遗漏是造成残留率较高的原因,也是造成术后复发的主要原因[7-8]。对于子宫肌瘤较小,且位置更深,术中没有必要为清除这些深层次的子宫肌瘤而对子宫造成更大的创伤[9-10]。因此,使得单纯的腹腔镜手术增加了术后残留率和复发率。然而将腹腔镜超声应用于子宫肌瘤的诊治可以有效地准确定位子宫肌瘤的位置,并能及时地发现更多的病变部位,可以有效地降低术后残留和对子宫的创伤[11-12]。腹腔镜超声探头可以对子宫表面进行扫查,避免了周围胀气造成的漏诊,并能及时地发现较小的子宫肌瘤[13]。腹腔镜超声辅助可以辅助医生确定最佳手术切口,使得时间更短,位置更精确,为临床降低子宫损伤提供可能[14-15]。本研究将腹腔镜辅助超声应用于子宫肌瘤的手术中,将残留率从47.4%降低至26.9%,并将12个月的复发率从25.6%降低至7.7%,均取得了满意的效果。
本研究还明确地指出,与单纯的腹腔镜手术相比,腹腔镜辅助超声并未增加手术的操作时间、术中出血量以及住院时间。可能是由于腹腔镜超声辅助治疗术前明确患者子宫肌瘤的位置,并在治疗的过程中超声探头也可以有效的为医生选择最佳的手术位置[16-17],一系列的定位和指导作用使得增加了超声辅助功能,但未增加治疗时间。
研究结果提示,将腹腔镜超声辅助功能应用于子宫肌瘤患者的治疗过程中可以有效地减少1年内子宫肌瘤的总个数,降低肌瘤的最大直径。可能的原因是肌瘤的总个数与患者的术后残留率和复发率具有直接的关联,单纯的腹腔镜手术治疗的残留率和复发率均较高,导致子宫肌瘤的总个数和肌瘤的直径均显著提升。患者子宫肌瘤的数目与术后的残留率存在密切的联系。随着患者子宫肌瘤数目的增多,术后的残留率和复发率显著提升,当子宫肌瘤的数目≥10个,残留率为100.0%,复发率为80.0%。因此,对于子宫肌瘤数目较多的患者采用腹腔镜治疗的效果能否进一步提升,有待更加深入的研究。
综上所述,本研究将腹腔镜超声辅助微创手术应用于子宫肌瘤患者,可以有效地降低术后的残留率和复发率,值得临床推广。
[1]宋光辉, 张松英, 李百加, 等. 腹腔镜下子宫肌瘤剔除术后妊娠结局及相关因素分析[J]. 中华医学杂志, 2013, 93(35): 2816-2819.
[1]SONG G H, ZHANG S Y, LI B J, et al. Influencing factors of reproduction status of patients undergoing laparoscopic myomectomy[J]. Nat Med J China, 2013, 93(35): 2816-2819.Chinese
[2]LEVINE D J, BERMAN J M, HARRIS M, et al. Sensitivity of myoma imaging using laparoscopic ultrasound compared with magnetic resonance imaging and transvaginal ultrasound[J]. J Minim Invasive Gynecol, 2013, 20(6): 770-774.
[3]李银凤, 刘改文, 高丽丽, 等. 改良双孔腹壁皮下悬吊式腹腔镜下子宫肌瘤剔除术临床分析[J]. 中华医学杂志, 2014, 94(11):852-854.
[3]LI Y F, LIU G W, GAO L L, et al. Clinical study of gasless abdominal-wall lifting laparoscopic myomectomy with 5 mm laparoscope[J]. Nat Med J China, 2014, 94 (11): 852-854. Chinese
[4]NIEUWENHUIS L L, BETJES H E, HEHENKAMP W J K, et al.The use of 3D power Doppler ultrasound in the quantification of blood vessels in uterine fibroids: feasibility and reproducibility[J].J Clin Ultrasound, 2015, 43(3): 171-178.
[5]李斯静, 李晓菲, 张娟, 等. 腹腔镜超声辅助子宫肌瘤剔除术的临床应用[J]. 中华医学杂志, 2016, 96(33): 2652-2654.
[5]LI S J, LI X F, ZHANG J, et al. Clinical value of assisted laparoscopic ultrasonography in laparoscopic myomectomy[J]. Nat Med J China, 2016, 96(33): 2652-2654. Chinese
[6]SIEDHOFF M T, WHEELER S B, RUTSTEIN S E, et al.Laparoscopic hysterectomy with morcellation vs abdominal hysterectomy for presumed fibroid tumors in premenopausal women: a decision analysis[J]. Am J Obstet Gynecol, 2015, 212(5):591. e1-591.e8.
[7]黄晓武, 夏恩兰, 马宁, 等. 宫腔镜手术治疗早期弥漫性子宫肌瘤病临床分析[J]. 中国内镜杂志, 2012, 18(6): 581-584.
[7]HUANG X W, XIA E L, MA N, et al. Analysis on the surgical and reproductive outcomes of early diffuse uterine leiomyomatosis with hysteroscopic myomectomy[J]. China Journal of Endoscopy,2012, 18(6): 581-584. Chinese
[8]KRÄMER B, HAHN M, TARAN F A, et al. Interim analysis of a randomized controlled trial comparing laparoscopic radiofrequency volumetric thermal ablation of uterine fibroids with laparoscopic myomectomy[J]. Int J Gynecol Obstet, 2016, 133(2): 206-211.
[9]STEWART E A. Uterine fibroids[J]. N Engl J Med, 2015, 372(17):1646-1655.
[10]BOHLMANN M K, HOELLEN F, HUNOLD P, et al. Highintensity focused ultrasound ablation of uterine fibroids-potential impact on fertility and pregnancy outcome[J]. Geburtshilfe Frauenheilkd, 2014, 74(2): 139-145.
[11]甄小文, 吴绮霞, 冯满欢, 等. 腹腔镜子宫动脉阻断联合子宫肌瘤剔除治疗子宫肌瘤的临床分析[J]. 中国内镜杂志, 2011,17(11): 1142-1146.
[11]ZHEN X W, WU Q X, FENG M H, et al. Clinical analysis of treatment for uterine myoma by uterine artery occlusion combined with laparoscopic myomectomy[J]. China Journal of Endoscopy, 2011, 17(11): 1142-1146. Chinese
[12]侍立峰, 吴岩, 李彩云, 等. 经腹超声引导与腹腔镜下射频治疗子宫肌瘤的对比分析[J]. 中国内镜杂志, 2014, 20(8): 828-831.
[12]SHI L F, WU Y, LI C Y, et al. A contrastive analysis: suprapubic sonographically guided trancervical radio frequency ablation and laparoscope guided radio frequency ablation on hysteromyoma[J].China Journal of Endoscopy, 2014, 20(8): 828-831. Chinese
[13]WANG F, TANG L, WANG L, et al. Ultrasound-guided highintensity focused ultrasound vs laparoscopic myomectomy for symptomatic uterine myomas[J]. J Minim Invasive Gynecol,2014, 21(2): 279-284.
[14]MACER J A. For uterine-sparing fibroid treatment, consider laparoscopic ultrasound-guided radiofrequency ablation[J].Current Psychiatry, 2013, 25(11): 50-54.
[15]PULANIC T K, VENKATESAN A M, SEGARS J, et al. Vaginal pessary for uterine repositioning during high-intensity focused ultrasound ablation of uterine leiomyomas[J]. Gynecol Obstet Invest, 2016, 81(3): 285-288.
[16]LIENG M, BERNER E, BUSUND B. Risk of morcellation of uterine leiomyosarcomas in laparoscopic supracervical hysterectomy and laparoscopic myomectomy, a retrospective trial including 4791 women[J]. J Minim Invasive Gynecol, 2015,22(3): 410-414.
[17]KONG C Y, MENG L, OMER Z B, et al. MRI-guided focused ultrasound surgery for uterine fibroid treatment: a costeffectiveness analysis[J]. AJR Am J Roentgenol, 2014, 203(2):361-371.
Application of laparoscopic ultrasonography assistance in minimally invasive surgery for patients with uterine fibroids
Wen-dan Xue, Kong-li Xing, Xiao-qing Li
(Department of Ultrasound Medicine, Haikou Maternal and Child Health Hospital,Haikou, Hainan 571199, China)
ObjectiveTo investigate the effect of laparoscopic ultrasonography assistance in minimally invasive surgery for uterine leiomyoma patients and provide scientific basis for reducing the recurrence rate of uterine leiomyoma.Methods156 cases of uterine leiomyoma from January 2011 to June 2014 were divided into control group and observation group according to the digital table method, 78 cases in each. The control group were treated with conventional laparoscopic surgery, while the observation group with laparoscopic ultrasonography assistance,then compare the postoperative residue, recurrence in 12 months at different time points and the number of fibroids diameter, analyze the relationship between number of uterine muscle tumor and residual recurrence.ResultsThere were no significant differences in operation time, blood loss, length of hospital stay and anal exhaust time between the two groups. The proportion of patients in the observation group and the recurrence rate within 12 months were significantly lower than those in the control group, the number of uterine leiomyomas in the observation group was significantly lower than that in the control group at 3 months, 6 months, 9 months and 12 months after operation. The patients in the two groups were followed up for 3 months and 6 months the maximum diameter of uterine leiomyoma was not statistically significant, the observation group 9 months and 12 months after the maximum diameter of uterine fibroids was significantly lower than the control group, and the difference was statistically significant; with the patient’s uterine muscle the number of residual tumor and the recurrence rate were significantly increased.When the number of uterine leiomyomas was 10 or more, the residual rate was 100.0% and the recurrence rate was 80.0%.ConclusionLaparoscopic ultrasonography assistance in minimally invasive surgery for patients with uterine fibroids can effectively reduce the postoperative residual rate and recurrence rate, worthy of clinical promotion.
uterine fibroids; ultrasound; laparoscopy; minimally invasive surgery
R713.4
A
10.3969/j.issn.1007-1989.2017.11.010
1007-1989(2017)11-0046-05
2017-03-19
(曾文军 编辑)
