高危型人乳头瘤病毒检测在宫颈癌筛查中的价值
2017-12-11李娟
李娟
221000徐州市妇幼保健院妇科
高危型人乳头瘤病毒检测在宫颈癌筛查中的价值
李娟
221000徐州市妇幼保健院妇科
目的:探讨、分析高危型人乳头瘤病毒检测在宫颈癌筛查中的价值。方法:收治行膜式液基薄层细胞学技术(TCT)检测阳性的患者59例,检测其HPV感染情况,通过病理组织活检分析宫颈癌不同发展阶段的HPV感染阳性率。结果:随着患者TCT检测结果的严重性增加,患者HPV检测阳性率逐渐升高,差异有统计学意义(P<0.05);随着患者宫颈活检结果病理分级的增高,患者HPV检测阳性率逐渐升高,差异有统计学意义(P<0.05)。结论:对可疑HPV感染人群进行宫颈癌前病变及高危型HPV-DNA的筛查,对于宫颈癌的早发现、早预防、早治疗具有重要意义。
高危型;人乳头瘤病毒;检测;宫颈癌;筛查
宫颈癌在我国以及全世界都是一种严重危害广大女性生命健康的恶性肿瘤,也是妇科常见的恶性肿瘤之一。目前临床上宫颈癌发病率占女性恶性肿瘤的第2位。据不完全统计,全球每年新发生宫颈癌的患者约50万人,我国每年新发生宫颈癌的患者约13万人,占其中的28.8%[1,2]。近几年来宫颈癌在我国的发病率有逐年升高的趋势,并具有高死亡率和低普查率的现状[3]。相关研究显示,宫颈癌的致病因素主要包括分娩次数多、性行为过度、病毒及其他微生物感染,如沙眼衣原体。其中病毒感染是导致宫颈癌发生的一个主要因素。现已证实,高危型人乳头瘤病毒(HPV)感染是宫颈癌的主要危险因素[4]。自19世纪70年代开始就已经发现宫颈癌和HPV感染的相关关系,此后大量分子学及流行病学研究均证实了患者HPV感染和宫颈癌发生的病因学联系[5]。Bosch等学者收集超过20个国家的宫颈癌活检标本用于PCR检测分析,结果发现,>99%的样本中都检测到HPV病毒,这是目前人类研究发现的导致恶性肿瘤发生的因素中的最高检测率,这一检测结果也说明了宫颈癌与HPV感染相关的普遍性[6,7]。因此,在临床上对可疑对象尽早进行HPV筛查,有利于宫颈癌的早发现、早治疗,这对于降低我国宫颈癌的发病率和死亡率具有十分重要的意义。本研究收治进行膜式液基薄层细胞学技术(TCT)检测阳性的患者59例,并检测59例患者的HPV感染情况,以及通过病理组织活检分析宫颈癌不同发展阶段的HPV感染阳性率,以探讨高危型人乳头瘤病毒检测在宫颈癌筛查中的价值。
资料与方法
2013年1月-2017年1月收治行TCT检测阳性患者59例,年龄31~64岁,平均(41.5±5.6)岁;首次性生活年龄21~34岁,平均(23.5±4.2)岁;孕次2~5次,平均(2.2±0.3)次;产次0~4次,平均(1.5±0.4)次;每周性生活次数2~5次,平均(3.5±0.3)次;腺癌+鳞癌(SCC+AC)8例,鳞状上皮内高度病变(HSIL)11例,鳞状上皮内低度病变(LSIL)15例,非典型鳞状上皮内病变(ASC-H)10例,非典型腺上皮细胞+非典型鳞状细胞(ASCUS+AGC)15例。本研究排除行全子宫切除、有盆腔放化疗史的患者。宫颈活检结果:正常/炎症17例,CINⅠ级14例,CINⅡ级8例,CINⅢ级14例,宫颈癌6例。本研究经我院医学伦理委员会审核后批准;孕产妇及家属均知情同意。
方法:TCT检测:①在患者宫颈外口处(柱状上皮和鳞状上皮交界处)取样,取得的标本立即放入液基保存液内送往病理科;②使用诊刮片在液基保存液内搅拌数十秒后通过膜的负压过滤法过滤样本;③将过滤出的细胞置于d=20 mm的载玻片上;④以95%酒精固定后进行巴氏染色,封片;⑤由病理诊断医师在显微镜下进行诊断,依据TBS系统给出诊断报告。依据病例报告将59例患者分阳性和阴性,阳性为非典型鳞状上皮细胞(ASCUS)、LSIL、HSIL,其余结果阴性[8]。HPV检测:使用第二代杂交捕获技术(凯杰Digene HC2HPV DNA检测系统)对HPV16、 HPV18、 HPV68、 HPV59、HPV58、 HPV52、 HPV51、 HPV45、HPV39、HPV35、HPV31、HPV33 等 13种高危型人乳头瘤病毒进行检测。HPV阳性标准:标本的相对荧光值(RLU)/阳性定标域值(CO)比值≥1.2。宫颈活检:在阴道镜下取出患者宫颈内的碘试验醋酸白试验阳性部位组织,放入标本固定液后立即送病理科,经过取材、固定、包埋、脱水、染色、制片等程序后经由病理医师给出病理诊断。
统计学方法:采用SPSS 13.0软件进行统计学处理,计量资料以(x±s)表示,采用t检验,计数资料采用χ2检验,组间比较使用单因素方差分析,以P<0.05为差异有统计学意义。
结 果
HPV检测结果与TCT检测结果比较:以59例患者TCT病理诊断为标准分SCC+AC组、HSIL组。LSIL组、ASC-H组、ASCUS+AGC组。ASCUS+AGC组、ASC-H组、LSIL组、HSIL组、SCC+AC组患者HPV检测阳性数分别为8例、6例、14例、11例、8例,HPV检测阳性率分别为 53.3%(8/15)、60.0%(6/10)、93.3%(14/15)、100.0%(11/11)、100.0%(8/8), 统计学分析发现随着患者TCT检测结果的严重性增加,患者HPV检测阳性率逐渐升高,差异有统计学意义(P<0.05),见表1。
HPV检测结果与宫颈活检结果比较:以59例患者宫颈活检结果为标准分正常/炎症组、CINⅠ组、CINⅡ组、CINⅢ组、宫颈癌组。正常/炎症组、CINⅠ组、CINⅡ组、CINⅢ组、宫颈癌组患者HPV检测阳性数分别为9例、10例、6例、12例、6例,HPV检测阳性率分别为 52.9%(9/17)、71.4%(10/14)、75.0%(6/18)、85.7%(12/14)、100.0%(6/6),随着患者宫颈活检结果病理分级的增高,患者HPV检测阳性率逐渐升高,差异有统计学意义(P<0.05),见表2。
讨 论
HPV在本质上是一种球形DNA病毒,属于乳多空病毒科的乳头瘤空泡病毒A属。现代研究表明,HPV可以导致人体皮肤黏膜鳞状上皮发生非典型增生,并进一步向下发展。其中高危型HPV持续感染女性阴道、宫颈部位可以逐渐诱发感染者发生宫颈癌[9]。高危型HPV进入人体后,病毒遗传基因就会利用人体内环境整合到宫颈细胞的基因组中,此时若人体免疫系统不能及时将受整合的异常细胞清除,异常细胞便会继续存活,像正常细胞一样不断发生增殖,经过一定的潜伏期后发展成为癌前病变、宫颈癌[10]。几乎所有的生物学资料、循证医学、流行病学研究都表明,高危型HPV与宫颈癌密切相关,其持续性感染是宫颈癌前病变及宫颈癌发病的必要条件之一[11]。
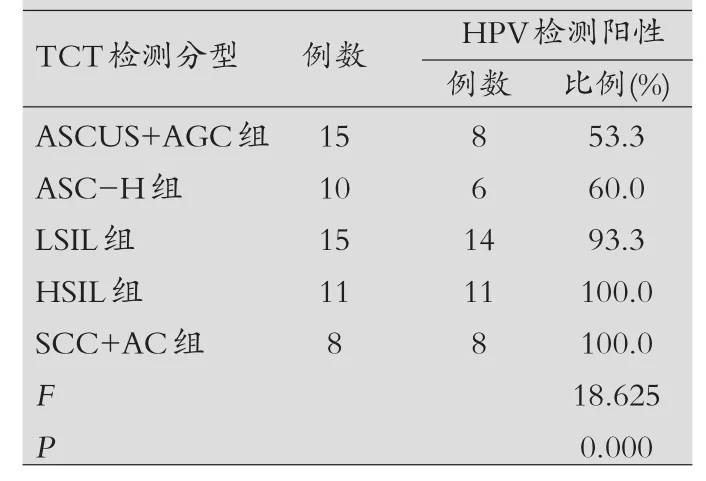
表1 HPV检测结果与TCT检测结果比较
相关调查显示,临床上约99.7%的宫颈癌患者癌组织内均可以检出不同数量和类型的HPV16、HPV18、HPV68、HPV59、 HPV58、 HPV52、 HPV51、HPV45、 HPV39、 HPV35、 HPV31、HPV33等高危型HPV-DNA,且患者组织病变是从最初的正常/炎症向CINI级、CINII级、CINIII级演化,最后发展为宫颈癌[12]。
本次研究结果显示,ASCUS+AGC组、ASC-H组、LSIL组、HSIL组、SCC+AC组患者HPV检测阳性数分别为8例、6例、14例、11例、8例,HPV检测阳性率分别为53.3%(8/15)、60.0%(6/10)、 93.3%(14/15)、 100.0%(11/11)、100.0%(8/8),差异有统计学意义(P<0.05)。说明随着患者TCT检测结果的严重性增加,患者HPV检测阳性率逐渐升高。在宫颈活检方面,正常/炎症组、CINI组、CINII组、CINIII组、宫颈癌组患者HPV检测阳性数分别为9例、10例、6例、12例、6例,HPV检测阳性率分别为52.9%(9/17)、71.4%(10/14)、 75.0% (6/18)、 85.7% (12/14)、100.0%(6/6),差异有统计学意义(P<0.05)。提示患者宫颈活检结果病理分级越高,患者HPV检测阳性率越高。由于感染高危型HPV女性由炎症进展到宫颈癌是一个缓慢的过程,即发病时间窗,而在这一发病时间窗内对可疑HPV感染人群进行宫颈癌前病变及高危型HPV-DNA的筛查,并对筛查阳性人群进行早期观察,对于宫颈癌的早发现、早预防、早治疗具有重要的意义。因此,对可疑HPV感染人群进行HPV检测、宫颈细胞学筛查以及宫颈活检,以发现宫颈癌前病变是医务工作者共同努力的方向。
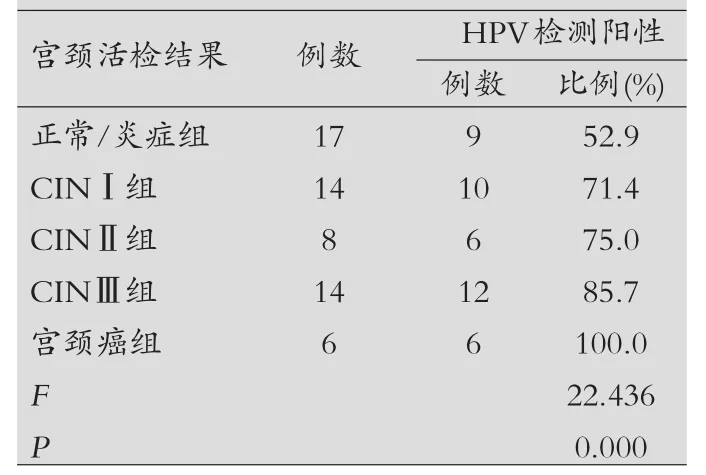
表2 HPV检测结果与宫颈活检结果比较(n)
[1]郭红燕,游柯.人乳头瘤病毒检测在宫颈癌筛查中的意义[J].实用妇产科杂志,2013,29(3):163-165.
[2]邓弘.液基细胞学筛查联合人乳头瘤病毒检测在宫颈癌筛查中的应用[J].中国药物与临床,2014(10):1431-1432.
[3]楼海珍.液基细胞学检查联合人乳头瘤病毒检测在宫颈癌筛查中的临床应用价值[J].浙江预防医学,2010,22(3):55-56.
[4]赖院清.液基细胞联合人乳头瘤病毒检测在宫颈癌筛查中的价值[J].福建医药杂志,2016,38(3):74-76.
[5]龚淑芳.液基细胞学联合人乳头瘤病毒检测在宫颈癌筛查中的应用[J].大家健康(下旬版),2015,(4):55.
[6]黄修菊.液基细胞学检查与人乳头瘤病毒检测在宫颈癌及癌前病变筛查中的应用价值比较[D].新疆医科大学,2012.
[7]韦晓英.研究超薄液基细胞学与人乳头瘤病毒检测在宫颈癌及癌前病变筛查中的应用效果[J].中外女性健康研究,2015,(18):36.
[8]王亚平,张莉.薄层液基细胞学检查及人乳头瘤病毒检测在宫颈癌筛查中的应用价值[J].社区医学杂志,2014,12(1):4-6.
[9]张新.探讨液基细胞学检查与人乳头瘤病毒检测在宫颈癌筛查中的临床价值[J].中外女性健康研究,2015,(22):207.
[10]林思屹,里进.人乳头瘤病毒检测与宫颈癌预防新进展[J].中国继续医学教育,2016,8(35):43-45.
[11]付琳,孙秀洁.三阶梯筛查与人乳头瘤病毒检测在宫颈癌筛查中的应用价值研究[J].中国实用医药,2015,(28):23-24.
[12]孙笑非,顾依群,王爱春,等.高危型人乳头瘤病毒检测结合薄层细胞学检查在宫颈癌筛查中的价值评估[J].中华实验和临床病毒学杂志,2013,27(4):273-276.
The value of high risk human papillomavirus detection in cervical cancer screening
Li Juan
Department of Gynaecology,Xuzhou Maternal and Child Health Care Hospital 221000
Objective:To investigate the value of high-risk human papillomavirus(HPV)test in screening cervical cancer.Methods:59 patients with positive results who were examined by membrane liquid based cytology(TCT)were selected.The HPV infection was detected and the positive rate of HPV infection in different stages of cervical cancer was analyzed by pathological biopsy.Results:The positive rate of HPV detection increased gradually with the severity of TCT test in patients,and the difference was statistically significant(P<0.05).With the increase of pathological grading of cervical biopsy,the positive rate of HPV test gradually increased,and the difference was statistically significant(P<0.05).Conclusion:Screening of cervical precancerous lesions and high-risk HPV DNA in suspected HPV infected population is of great significance for early detection,early prevention and early treatment of cervical cancer.
High risk type;HPV;Detection;Cervical cancer;Screening
10.3969/j.issn.1007-614x.2017.31.60
