腮腺前小切口入路在髁突中低位骨折手术中的应用
2017-12-08陈建霖钟绍先周文力单丽丽魏素娟曹丽华
陈建霖,钟绍先,周文力,单丽丽,魏素娟,钟 镇,曹丽华
·临床研究·
腮腺前小切口入路在髁突中低位骨折手术中的应用
陈建霖,钟绍先,周文力,单丽丽,魏素娟,钟 镇,曹丽华
目的分析腮腺前小切口入路治疗髁突中低位骨折的手术方式,探讨其应用价值。方法对22例(27侧)髁突中低位骨折患者进行手术治疗,其中12例(15侧)采用腮腺前小切口入路进行手术治疗;10例(12侧)采用下颌后入路进行手术治疗;定期随访,明确其疗效和并发症的发生情况。结果采用腮腺前小切口入路方法治疗的患者,骨折断端复位良好,面型和功能改善明显,1例面神经颊支损伤,无涎漏发生;采用下颌后入路手术方法治疗的患者,骨折断端复位良好,面型和功能改善良好,但2例有面神经不同程度的损伤(其中1例下颌缘支损伤),1例发生涎漏。结论腮腺前小切口入路治疗髁突中低位骨折可有效减轻或避免面神经损伤及涎瘘等并发症,减少面部可见瘢痕,并且需要的手术操作时间更少,在临床中值得推广应用。
髁突骨折;腮腺前小切口入路;下颌后入路;面神经损伤
髁状突是下颌骨最常见的骨折部位,其发生率占到下颌骨折的26%~57%[1]。发生骨折后常导致面部畸形、咬合关系紊乱、咀嚼功能失调等,严重影响人的日常生活和工作[2]。依据骨折线水平的高低髁突骨折可分为[3]:囊内骨折(髁头骨折)、中位骨折(髁颈部骨折)、低位骨折(髁突基部骨折)。对髁突骨折采取保守治疗还是手术治疗,一直是学术界争论的焦点[4]。即使进行髁状突骨折手术复位,也会因手术方式不当出现颞颌关节紊乱、髁突畸形、开口受限及面神经损伤等并发症[5]。由于髁突处于腮腺和咬肌深面,其外侧有面神经及其分支走行,解剖毗邻关系复杂,手术显露困难,因此,髁突骨折的手术入路也一直是临床医师争议较大的问题[6]。为获得更好的治疗效果,我院于2014年4月-2016年10月采用腮腺前小切口入路对髁突中低位骨折进行手术治疗,并将其与下颌后入路进行比较,以明确腮腺前小切口入路的应用价值,现报告如下。
1 资料与方法
1.1 一般资料:选择2014年4月-2016年10月我院采用腮腺前小切口入路对髁突中低位骨折进行手术治疗的患者22例(27侧),其中男性15例(18侧),女性7例(9侧),年龄9~62岁,平均36.5岁。患者分为2组,观察组12例(15侧)采用腮腺前小切口入路;对照组10例(12侧)采用下颌后入路。术前术后均有面神经功能检查及颌面部CT等相关检查记录。
1.2 手术标准:临床和影像诊断为中位或低位髁突骨折;依据Widmark等[7]提出的手术标准:①骨折断端纵轴方向移位>30°;②髁突向下移位>5 mm,下颌骨升支患侧较健侧短5 mm以上;③保守治疗不能恢复理想咬合关系。内固定方法选择:根据骨折情况选择小型长四孔、均四孔或“L”型、“T”型钛板行坚强内固定。
1.3 手术方法:所有患者均采用鼻气管插管全身麻醉,病人取仰卧位,头偏向健侧,常规消毒铺巾。
1.3.1 观察组12例(15侧)采用腮腺前小切口入路:切口位于耳屏前,起始于骨折线上1.0 cm,平行于下颌骨升支,向骨折线下延长2.0~2.5 cm;切开皮肤、皮下组织暴露腮腺咬肌筋膜,向前分离皮瓣至腮腺前缘,注意保护面神经颊支及腮腺导管,剥开腮腺咬肌筋膜;向后牵拉腮腺前缘,显露附着于下颌升及髁突表面的咬肌和骨膜;纵行切开咬肌后,直视下解剖复位,固定断端;冲洗术区,分层缝合;术后术区加压包扎。
1.3.2 对照组10例(12侧)采用下颌后入路,根据前述,该切口自耳垂下0.5~1.0 cm平行于下颌骨后缘,向下延长3.0~4.0 cm;切开皮肤、皮下组织、颈阔肌后进入浅肌筋膜系统和腮腺筋膜,进入腮腺组织内;仔细辨别、分离、保护面神经,向深层面分离,直到下颌骨后缘;切开咬肌,剥离咬肌髁突骨折部位,解剖复位,固定骨折断端。冲洗缝合,加压包扎。
1.4 术后处理与功能锻炼:术后常规抗炎消肿,对症治疗;早期进行主动和被动开口功能锻炼,以主动活动为主、被动活动为辅。
1.5 观察指标:所有患者随访3~12个月,检查面神经功能、面型、开口度、咬合关系、开口型,同时进行X线及CT检查骨折愈合情况,评估预后情况及并发症发生频率。
2 结果
2.1 术后并发症:观察组采用腮腺前小切口手术入路有1例面神经颊支损伤,症状较轻,多为术中牵拉所致,在术后随访早期恢复;对照组采用下颌后入路有2例面神经损伤,颊支损伤1例在随访期1个月恢复,下颌缘支损伤1例较重,给予神经营养药及理疗,术后3个月基本恢复正常;观察组3例、对照组2例术后1周开口度<35 mm,但较术前都有明显改善,在随访期内经张口训练,4例开口度恢复>35 mm,1例开口度大于30 mm而小于35 mm。腮腺前小切口入路组平均手术时间为75 min,下颌后入路组手术时间为110 min;随访显示,腮腺前小切口入路的切口相对小,且位于耳屏前皱纹中,其术后面部瘢痕较下颌后入路组更隐蔽。术后1周2组无感染病例,未见关节强直及髁突严重吸收病例,见表1。
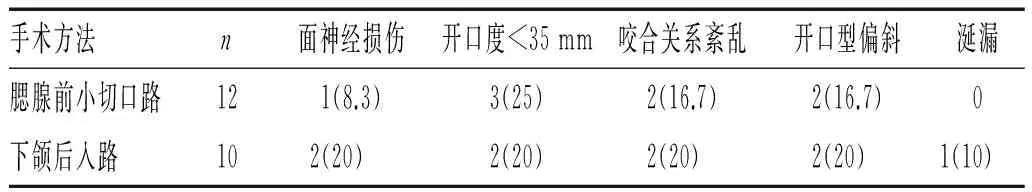
表1 2种手术入路术后1周并发症情况比较(%)
2.2 术后满意度:腮腺前小切口组术后满意度为91.7%,下颌后入路组满意度为80.0%,见表2。

表2 患者对2种手术入路术后切口瘢痕的主观满意度
3 讨论
近年来髁状突骨折发生的绝对数和发生率均有升高趋势[8],从致伤原因看,交通事故是造成下颌骨髁状突骨折的主要原因,这与国内外学者的研究报道一致[9]。同时,髁突周围有许多复杂的解剖结构,如腮腺、面神经、颞浅血管、上颌血管等,与其他颌面部骨折相比,髁突骨折更不易暴露。髁突体积小,复位和固定难度高,且常伴有关节盘移位或破损、关节囊撕裂等问题,术后易发生颞下颌关节强直等并发症[10-11]。
随着医学科学的发展、医学影像学以及内固定材料技术的不断提高,手术切开复位内固定已成为髁突骨折的主要治疗方法,尤其是中低位髁突骨折[4]。手术修复髁突骨折必须遵循的原则——精确的复位、可靠的固定、最小的创伤[12]。所以手术入路的选择很重要。目前,髁突骨折常用的手术入路方式有耳前入路、颌后入路、颌下入路以及口内切口入路等[13]。
下颌后入路最早由Hinds和Girotti在1967年提出[14],其优点在于皮肤切口离下颌骨升支的距离近,可以实现在骨折断端及下颌升支后缘的直接暴露,术野清晰,便于进行有效固定[15]。然而临床资料显示,下颌后入路需要从腮腺后下极进入腮腺体进而剥开咬肌以暴露骨折处,术后易发生涎漏;由于该入路位于面神经下颌缘支和颈支经过的下颌角后部及下部,面神经损伤的概率较大;此外,经此入路术后瘢痕比较明显;由于术野小,限制了骨断端的充分暴露,不能垂直于骨面操作,复位固定较困难[16-17]。近年来随着微创外科的发展,越来越多的临床医生选择内窥镜辅助下的口内切口治疗髁突骨折[18]。尽管该入路避免了面部可见的瘢痕以及面神经的损伤,但缺点是操作空间有限、手术时间长、接骨板放置和固定不易,同时需要专门内窥镜设备,技术要求高,不易推广[19]。当然,微创的优势很明显,如手术创伤较小,出血少,瘢痕小,美观,感染风险降低,住院天数明显缩短,人力物力资源得到节省等。因此,Hou等[20]报道了腮腺前小切口入路,提出该手术入路具有安全、美观、操作方便等优点,逐渐成为髁突中低位骨折手术入路的新选择。
腮腺前小切口入路利用了腮腺与浅肌筋膜之间以及腮腺与咬肌之间潜在的解剖学空间,将切开的皮肤、皮下组织、浅肌筋膜系统向后牵拉直至暴露腮腺前下缘;分离腮腺与咬肌之间的间隙,向后上牵拉腮腺暴露咬肌;当咬肌和骨膜被纵行切开时,可以直接暴露中低位骨折的髁突[21],使操作更加容易。
本研究中,观察组采用腮腺前小切口入路治疗髁突中低位骨折,临床实践和研究结果证明,腮腺前小切口入路有一些明显优势。第一,避免了面神经下颌缘支损伤。在本次研究中,观察组有1例面神经颊支受损症状病例,在随访早期恢复;而对照组中出现2例,其中1例为面神经下颌缘支损伤,损伤后会导致同侧口角和面部下垂,鼓腮漏气,严重影响患者的外观。在解剖学上,腮腺前小切口入路有可能损伤的是面神经下颌支。此外,各颊支间相互吻合形成不规则的颊面襻,由于各颊支在腮腺内的丰富吻合,个别小支的损伤不至影响表情肌的活动[22]。
第二,切口相对小些,长度只有3.0~3.5 cm,而对照组为操作方便长度一般≥4.0 cm。腮腺前小切口入路因切口在皮肤皱褶里,术后3个月瘢痕不明显,对病人的外貌没有明显的影响。
第三,骨折断端显露效果好,直视下操作,手术简单快捷。同时,该方法可避免损伤重要的解剖结构,缩短手术操作时间,更好地反映了微创手术的特征。
其他术后并发症发生情况。正常成人自然开口度平均约4 cm[23],马绪臣[24]提出髁突骨折行坚强内固定治疗后,开口度至少达到3.5 cm。张口受限是髁突骨折术后常见的并发症,根据相关文献报道部分患者术后出现这种情况,主要原因是术后术区疼痛、肿胀以及术中解剖复位欠佳和张口训练的时间和强度不够[25-26]。
咬合关系错乱多见于双侧髁突骨折、粉碎性髁突骨折,由手术复位后两侧高度不一致所致[27]。通常认为开口偏斜主要原因为髁突复位不佳,下颌升支缩短及翼外肌附着破坏,而与入路选择无明确关系。李毅等[28]认为在手术中为暴露髁突骨折断端需要切开咬肌,颌后和颌下入路还需切开咬肌在下颌升支外侧的大部分附着,导致患侧肌力减弱,双侧咀嚼肌系统力量不协调。
总之,同传统的下颌后入路相比,腮腺前小切口入路的优点突出,如手术视野良好、手术操作相对简单、手术时间短、面神经损伤风险小等,值得临床推广应用。
[1] 冯智强,杨驰,何冬梅,等.339例下颌骨髁突骨折回顾分析[J].中国口腔颌面外科杂志,2009,7(3):209-212.
[2] Choi KY,Yang JD,Chung HY,et al.Current concepts in the mandibular condyle fracture management part I:overview of condylar fracture[J].Archives of Plastic Surgery,2012,39(4):291-300.
[3] Loukota RA,Eckelt U,De Bont L,et al.Subeclassification of fractures of the condylar process of the mandible[J].The British Journal of Oral & Maxillofacial Surgery,2005,43(1): 72-73.
[4] 张益.中国颌面外科高年资医师髁突骨折治疗观点一致性的调查[J].中华口腔医学杂志,2010,45(4):196-202.
[5] Dvlin MF,Hislop WS,Carton AT.Open reduction and intemal fixation of fraturd mandibular condyles by a retrumandibular approach:surgical morbidity and informed consent[J].The British Journal of Oral & Maxillofacial Surgery,2002,40: 23-25.
[6] 高超,田卫东,王杭,等.改良颌后切口经腮腺前缘入路治疗髁突骨折[J].四川大学学报:医学版,2008,39(4):684-685.
[7] Widmark G,B GB,Kahnberg KE,et al.Open reduction of subcondylar fractures:a study of functional rehabilitation[J].International Journal of Oral&Maxillofacial Surgery,1996,25(2): 107-111.
[8] Zachariades N,Mezitis M,Mourouzis C,et al.Fractures of the mandibular condyle:a review of 466 cases:literature review,reflections on treatment and proposals[J].Craniomaxillofac Surg,2006,34(7): 421-432.
[9] 刘昌奎,胡开进,陆斌,等.526例下颌骨髁状突骨折临床病例回顾性研究[J].口腔医学研究,2006,22(3):287-289.
[10] HE Dong-mei,CAI Yi-hua,YANG Chi.Analysis of temporomandibular joint ankylosis caused by condylar fracture in adults[J].Journal of Oral and Maxillofacial Surgery,2014,72(4): 763.
[11] Chrcanovic BR.Open versus closed reduction:diacapitular fratures of the mandibular condyle[J].Oral and Maxillofacial Surgery,2012,16(3): 257-265.
[12] Ellis E3.Throckmorton GS,palmieri C.Open treatment of condylar process fractures:assessment of adequacy of repositioning and maintenance of stability[J].Journal of Oral and Maxillofacial Surgery:Official Journal of the American Association of Oral and Maxillofacial Surgeons,2000,58: 27-34.
[13] Ellis E,Dean J.Rigid fixation of mandibular condylar fractures[J].Oral Surg Oral Med Surg Pathol,1993,76(1): 6-15.
[14] Hinds EC,Girotti WJ.Vertical subcondylar osteotomy:a reappraisal[J].Journal of Oral Surgery,1967,24: 164-170.
[15] TANG Wei,GAO Chao,LONG Jie,et al.Application of modified retromandibular approach indirectly from the anterior edge of the parotid gland in the surgical treatment of condylar fracture[J].Journal of Oral and Maxillofacial Surgery,2009,67(3): 552-558.
[16] 曲昌锋,郭哲,杨建,等.髁突骨折56例手术治疗临床效果观察[J].中国实用口腔科杂志,2014,7(6):371.
[17] 王俊,王高丽,李凤霞,等.腮腺前咬肌入路固定髁状突中低位骨折[J].临床口腔医学杂志,2016,32(8):482-484.
[18] Lee C,Mueller RV,Leek,et al.Endoscopic subcondy fracture repair:functional,aesthetic,and radiographic out comes[J].Plastic and Reconstructive Surgery,1998,102(5): 1434-1443.
[19] 王旭东,沈国芳,徐兵,等.内镜辅助髁突下骨折的复位与内固定[J].中国口腔颌面外科杂志,2009,7(1):8-14.
[20] Hou Jia,Chen Lin,Wang Tingting,et al.A new surgical approach to treat medial or low condylar fractures: the minor parotid anterior approach[J].Oral Surgery,Oral Medicine,Oral Pathology and Oral Radiology,2014,117(3): 283-288.
[21] 李蕙,崔军辉,刘磊.下颌骨髁突骨折手术入路研究进展[J].华西口腔医学杂志,2016,34(3):322-324.
[22] 王美青.口腔解剖生理学[M].第7版.北京:人民卫生出版社,2013:155.
[23] 张志愿,俞光岩.口腔颌面外科学[M].第7版.北京:人民卫生出版社,2012:380.
[24] 马绪臣.颞下颌关节病的基础与临床[M].北京:人民卫生出版社,2000:323-324.
[25] 王磊,吕改玲.髁突骨折术后并发症的病因及防治分析[J].口腔颌面外科杂志,2012,22(2):124-126.
[26] 张玲阁,龙星,邓未宏,等.下颌骨髁突骨折术后并发症的临床研究[J].口腔医学研究,2016,32(11):1183-1187.
[27] 何黎升.髁突骨折并发症的预防与处理[J].中华口腔医学杂志,2009,44(12):722-724.
[28] 李毅,王东.两种手术入路治疗下颌骨髁突中位骨折效果评价[J].武警后勤学院学报:医学版,2012,21(3):193-195.
Applicationoftheminorparotidanteriorapproachintheoperationsofmedialorlowcondylarfractures
CHENJianlin,ZHONGShaoxian,ZHOUWenli,SHANLiLi,WEISujuang,ZHONGZhen,CAOLihua.
LingwuPeople’sHospital,NingxiaLingWu750400,China
ObjectiveTo explore the value of the minor parotid anterior approach to treat medial or low condylar fractures.Methods22 patients (27 sides) suffered from medial or low condylar fractures were treated with operations.Among of them, 12 cases (15 sides) were treated with the minor parotid anterior approach.10 cases (12 sides) were treated with retromandibular approach.All the patients were followed up.The post gnosis and complications were observed and recorded.ResultsAll the patients treated with the minor parotid anterior approach had got the good reductions of the fracture, the improvement of the facial shape and function.There were no saliva leakage in this group,and one case of facial nerve injury.Two cases of facial nerve injury(In one case,the margin of the lower jaw was injured),and one case of saliva leakage occurred in the group of retromandibular approach.ConclusionThe minor parotid anterior approach can effectively reduce or avoid facial nerve injury, resulted in less visible facial scarring, and required less manipulation time.Therefore, the minor parotid anterior approach is worth application in the clinical setting.
Condylarfracture;Anteriorfascialapproachoftheparotidgland;Posteriormandibularapproach;Facialnerveinjury
R782.4
A
10.13621/j.1001-5949.2017.11.0991
宁夏灵武市人民医院口腔科,宁夏 灵武 750400
2017-03-22责任编辑李 洁
