综合心理干预对脊髓损伤后神经病理性疼痛的疗效
2017-11-22朱海娜陈巧灵
朱海娜 杜 宁 陈巧灵 胡 鸢
(解放军总医院第一附属医院骨科,北京100048)
综合心理干预对脊髓损伤后神经病理性疼痛的疗效
朱海娜 杜 宁 陈巧灵 胡 鸢Δ
(解放军总医院第一附属医院骨科,北京100048)
目的:探讨综合心理干预对脊髓损伤后神经病理性疼痛病人焦虑、抑郁情绪以及疼痛强度的影响。方法:选取脊髓损伤并伴有神经病理性疼痛的住院病人72例,随机分为干预组和对照组各36例。两组病人入院后均实施常规康复治疗,干预组在此基础上,实施综合心理干预。在治疗前及治疗3个月后采用焦虑自评量表(self-rating anxiety scale, SAS)和抑郁自评量表(self-rating depression scale, SDS)评价病人情绪状况,疼痛视觉模拟评分(visual analogue scale, VAS)评价病人疼痛强度。结果:最终干预组34例、对照组33例完成随访。两组病人治疗前SAS、SDS 、VAS评分均无统计学差异(P> 0.05)。治疗后干预组SAS、SDS评分显著低于治疗前,差异有统计学意义(P< 0.01),对照组病人SAS、SDS评分均无显著性改善(P> 0.05)。两组VAS评分同治疗前比较无显著性改善(P>0.05)。结论:综合心理干预虽然不能减轻脊髓损伤后神经病理性疼痛病人的疼痛强度,但可以显著改善其焦虑抑郁的负性情绪,对于该病的治疗具有重要作用。
脊髓损伤;神经病理性疼痛;心理疗法;焦虑;抑郁
神经病理性疼痛是指由躯体感觉神经系统的损害或疾病导致的疼痛,疼痛常呈烧灼样、电击样或针刺样等,其在脊髓损伤病人中发病率高达40%~50%[1]。治疗方法首选药物治疗,部分有适应证病人可进行神经调控技术、微创或神经毁损治疗[2,3]。然而由于目前对于本病的疼痛机制尚未彻底明确,仍有超过一半的病人不能充分缓解疼痛,我国脊髓损伤病人早已突破百万,而且正以每年12万的速度剧增,长期的慢性疼痛导致的焦虑、抑郁等情绪障碍,已成为严重影响广大病人日常活动,降低其生活质量的首要问题[4,5]。本研究采用以合理情绪疗法(Rational-Emotive Therapy, RET)为主的综合心理干预,治疗伴有焦虑、抑郁症状的脊髓损伤后神经病理性疼痛病人,观察其治疗效果,为临床更有效的治疗该病提供依据。
方 法
1.一般资料
选取2014年10月至2015年9月在我院骨科康复中心住院行康复治疗的外伤性脊髓损伤并有慢性疼痛的病人为研究对象。入选标准:①年龄≥18周岁;②疼痛超过6个月,且符合神经病理性疼痛诊断标准[2];③已按医师要求规律服用治疗神经病理性疼痛的药物≥3个月(具体为根据病人病情选择以下药物单独服用或联合服用:普瑞巴林胶囊,150~300 mg,每日2次口服;加巴喷丁,300~600 mg,每日2次口服;阿米替林,25~50 mg,每日3次口服;曲马多,100~200 mg,12 h 1次,口服),但疼痛视觉模拟评分(visual analogue scale, VAS)仍然≥4分;④高中及以上文化水平,无语言沟通障碍。⑤自愿参加本研究并签署知情同意书。排除标准:①合并脑部外伤导致智力、精神异常;②既往接受过类似心理干预治疗;③需要服药治疗的精神障碍。④对镇痛药物产生依赖者。
本研究通过本院伦理委员会批准。最终入选病人72例,按照入院顺序进行编号,依照随机数字表法分为干预组和对照组各36例。干预组病人有1例提前出院,1例因中途拒绝接受心理干预退出,最终完成34例,其中男24例,女10例,平均年龄(38.41±8.31)岁,颈段脊髓损伤(四肢瘫)11例,胸段及腰段脊髓损伤(截瘫)23例。完全损伤12例,不全损伤22例。平面内疼痛6例,平面下疼痛28例。
对照组病人有3例提前出院,最终完成33例,其中男21例,女12例,平均年龄(39.70±7.01)岁,颈段脊髓损伤9例,胸腰段脊髓损伤24例。完全损伤10例,不全损伤23例。平面内疼痛8例,平面下疼痛25例。
2.方法
两组病人入院后均给予脊髓损伤常规康复以及针对病人及其家属的健康教育。健康教育主要包括:脊髓损伤的类型以及临床表现,常见的并发症及预防,脊髓损伤后神经病理性疼痛的原因和形式,生活中哪些因素会加重或减轻疼痛,如何正确的服用治疗疼痛的药物,以及常见药物的不良反应和应对方法。每周1次,每次30~40 min,共2次。
干预组在此基础上,由相同的1~2名具有心理咨询师资质的医务人员予以综合心理干预,具体如下。
(1)合理情绪疗法:其理论认为引起人们情绪困扰的并不是外界发生的事件,而是人们对事件的态度、看法、评价等认知内容,因此要改变情绪困扰不是致力于改变外界事件(即神经病理性疼痛),而是应该改变病人对慢性疼痛的认知,进而改善焦虑抑郁情绪。具体分为3个阶段:①心理诊断阶段:此阶段通过小组讨论、集体座谈等方式,鼓励病人说出对自身疼痛的认识和担忧,从中分析并找出导致病人焦虑抑郁的错误认知,如不少病人虽然已经能够接受自己瘫痪的现实,但对于长期的疼痛仍然感到苦恼,觉得“自身的疼痛无法根治,注定会痛苦的度过余生”。②纠正错误认知阶段:指运用多种方法,使病人修正或放弃原有的错误认知,并代之以合理的认知,从而减轻或消除情绪症状。如通过与病人的错误认知进行辩论、结合成功病例现身说法等,使病人认识到虽然疼痛可能无法完全消除,但也不至于产生灾难般的糟糕后果,因此完全没有必要焦虑绝望,而自己完全可以试着去应对疼痛,而不是仅仅寄希望于依赖外部力量来解决问题。③巩固阶段:巩固之前阶段取得的效果,帮助病人进一步摆脱错误认知和思维方式,使得新的合理信念得到强化,如“既然我可以面对瘫痪的现实,那我也可以学着适应疼痛,与它共存”,同时结合相应的心理技能训练,如腹式呼吸、想象放松训练等,从而使病人能用正确的思维方式、合理信念结合实用技能去应对慢性疼痛,更好的适应现实生活。5~6名病人为一小组,每周进行1次综合心理干预,每次1.5~2小时,共计10次。
(2)放松训练:包括:①腹式呼吸训练(适用于截瘫病人)。选择一个舒适的姿势半卧位,一只手放在腹部,另一只手放在胸部,注意先呼气,感觉肺部有足够的空间,然后用鼻子吸气,保持3秒钟,心中默数1-2-3,再把气体缓慢呼出,心中默数1-2-3-4-5,吸气时可以让气体进入腹部,感觉那只放在腹部的手被向上推,而胸部只在腹部隆起时微微隆起,注意使呼气的时间比吸气的时间长,同时让病人想象烦劳、压力都随着每一次呼气慢慢呼出了。每天训练1次,15~20分钟/次。②想象放松训练。通过播放风景画面、优美舒缓的音乐以及引导语等,引导病人找出自己经历过的、能带来愉悦感受、有着美好回忆的场景,可以是海边、高山、草原等,用自己多个感觉通道(视觉、听觉、嗅觉等)去感受回忆,进而实现放松。每周2次,每次15~20分钟,共20次。
3.测量指标
测量工具:在研究人员指导下让病人自行填写焦虑自评量表(self-rating anxiety scale, SAS)和抑郁自评量表(self-rating depression scale, SDS)。SAS由Zung于1971年编制,包含20个反映焦虑主观感受的项目,每个项目按照症状出现的频度分为4级评分,其评分标准为:“没有或很少时间有”计1分,“小部分时间有”计2分,“相当多时间有”计3分,“绝大部分或全部时间都有”计4分。20个项目得分相加的和再乘以1.25,结果取整数即为标准分。按照中国常模,50~59分为轻度焦虑,60~69分为中度焦虑,≥70分为重度焦虑。SDS由Zung于1965年编制,包含20个反映抑郁主观感受的项目,每个项目按照症状出现的频度分为4级评分,其评分标准为:“没有或很少时间有”计1分,“小部分时间有”计2分,“相当多时间有”计3分,“绝大部分或全部时间都有”计4分。20个项目得分相加的和再乘以1.25,结果取整数即为标准分。按照中国常模,50~59分为轻度抑郁,60~69分为中度抑郁,≥70分为重度抑郁。
采用疼痛视觉模拟评分法(visual analogue scale, VAS)对病人进行疼痛强度的评分。
4.资料收集方法
在病人入院后第2天以及治疗3个月后分别进行2次评测。填表采用研究者和病人一对一的方式。填表前,由研究者把整个量表的填写方法及每条问题的含义给病人讲解明白,然后让病人独立回答问券。填写过程中,如果病人不能理解题意,则由研究者读题并予以解释,然后让病人独立做出选择。填写结束后,由研究者检查填写结果,确保没有漏填或重复填写。本研究共发放问卷417份,回收有效问卷402份,回收率96.4%。
5.统计学方法
使用SPSS 13.0统计软件进行数据录入及统计学分析。计量资料以均数±标准差(±SD)表示,两组病人年龄、SAS评分、SDS评分、VAS评分组间比较采用独立样本的t检验,组内比较采用配对样本t检验。如果数据不符合正态分布或方差不齐,则进行t'检验。性别构成、损伤节段、损伤程度等计数资料比较采用X2检验。P< 0.05表示差异有统计学意义。
结 果
1.两组治疗前一般特征的比较
两组病人一般特征的比较结果:两组在年龄、性别、损伤平面、损伤程度方面均无统计学差异(P>0.05,见表1)。
2.两组治疗前后SAS、SDS分值比较(见表2)
治疗前、干预组和对照组SAS、SDS评分均无统计学差异(P> 0.05)。SAS评分方面,治疗后干预组较治疗前显著降低,差异有统计学意义(P<0.01),对照组治疗后SAS评分无显著性下降(P>0.05),干预组治疗后SAS评分显著低于同期对照组,差异有统计学意义(P< 0.01)。
SDS评分方面,治疗后干预组评分较治疗前显著降低,差异有统计学意义(P< 0.01),对照组治疗后SDS评分无显著性下降(P> 0.05),干预组治疗后SDS评分显著低于同期对照组,差异有统计学意义(P< 0.01)。
3. 两组治疗前后VAS分值的比较
治疗前后组间比较,干预组和对照组VAS疼痛评分结果无统计学差异(P> 0.05)。治疗前后组内比较,干预组病人VAS评分无统计学差异(P>0.05),对照组病人VAS评分也无统计学差异(P>0.05,见表3)。
讨 论
1.采用综合心理干预治疗神经病理性疼痛的必要性
本研究中的两组病人,均已规律服用治疗神经病理性疼痛的药物超过3个月,但仍有中度以上疼痛,表明单靠药物治疗无法取得满意的临床效果。文献也表明,脊髓损伤后神经病理性疼痛治疗目前在临床上仍然是一个棘手的问题,病人的慢性疼痛症状顽固,通常会持续终生,而以药物为主要手段的传统治疗方法效果有限,仅仅1/3的病人疼痛可以减轻50%[6]。根据慢性疼痛的生物-心理-社会模式,疼痛固然有其潜在的生理学病变基础,但心理因素,如认知和应对态度、情感、应对反应及行为等,也对疼痛的主观体验,以及疼痛导致的身体、心理变化具有显著而深远的影响[7,8]。同时研究也表明,焦虑、抑郁等负性情绪,对于神经病理性疼痛的维持和加重发挥了重要作用[9]。因此,采用综合心理干预治疗神经病理性疼痛,符合慢性疼痛治疗的多学科生物-心理-社会综合模式[7],本研究结果也显示该方法可以显著降低病人焦虑抑郁情绪,表明心理干预在治疗神经病理性疼痛方面具有不可忽视的作用。
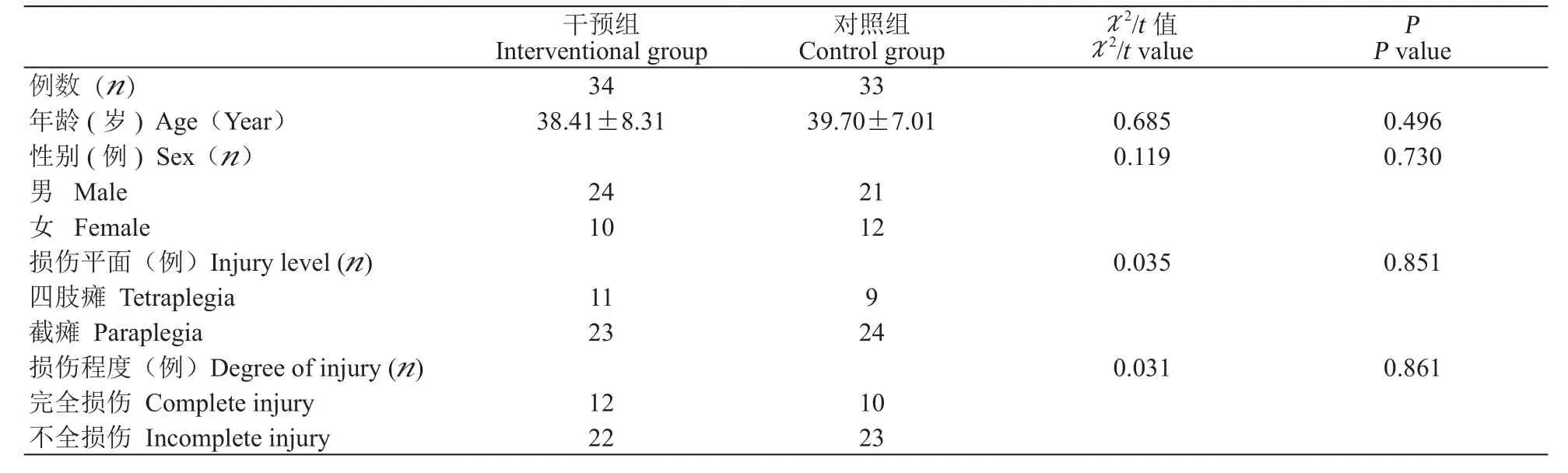
表1 干预组和对照组患者一般特征的比较Table 1 Baseline characteristics of the patients
表2 两组治疗前后SAS、SDS分值比较(±SD)Table 2 Comparison of SAS and SDS scores between interventional group and control group at the time of pretreatment and3 months follow-up (±SD)
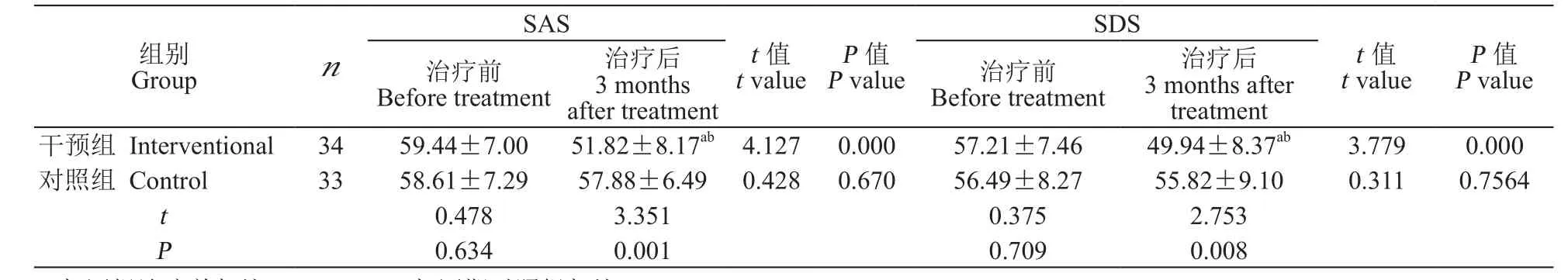
表2 两组治疗前后SAS、SDS分值比较(±SD)Table 2 Comparison of SAS and SDS scores between interventional group and control group at the time of pretreatment and3 months follow-up (±SD)
a: 与同组治疗前相比P < 0.01;b: 与同期对照组相比P < 0.01a: Compare with pre-treatment, P < 0.01; b: Compare with control group, P < 0.01
SAS SDS治疗后3 months after treatment干预组 Interventional 34 59.44±7.00 51.82±8.17ab 4.127 0.000 57.21±7.46 49.94±8.37ab 3.779 0.000对照组 Control 33 58.61±7.29 57.88±6.49 0.428 0.670 56.49±8.27 55.82±9.10 0.311 0.7564 t 0.478 3.351 0.375 2.753 P 0.634 0.001 0.709 0.008组别Group n t valueP值P value治疗前Before treatment治疗后3 months after treatment t valueP值P value t值 治疗前Before treatment t值
表3 两组治疗前后VAS分值比较(±SD)Table 3 Comparison o f VAS scores between interventional group and control group at the time of pretreatment and 3months follow-up (±SD)
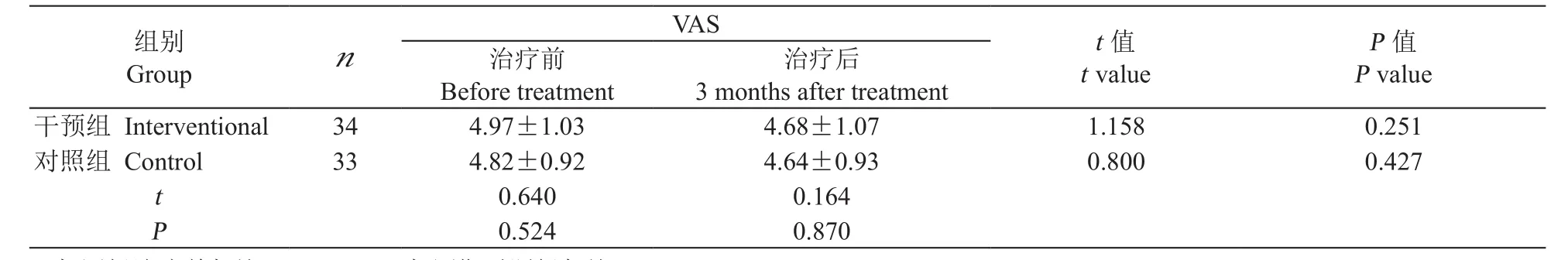
表3 两组治疗前后VAS分值比较(±SD)Table 3 Comparison o f VAS scores between interventional group and control group at the time of pretreatment and 3months follow-up (±SD)
a: 与同组治疗前相比P < 0.01;b: 与同期对照组相比P < 0.01a: Compare with pre-treatment, P < 0.01; b: Compare with control group, P < 0.01
治疗后3 months after treatment干预组 Interventional 34 4.97±1.03 4.68±1.07 1.158 0.251对照组 Control 33 4.82±0.92 4.64±0.93 0.800 0.427 t 0.640 0.164 P 0.524 0.870组别Group n 治疗前Before treatment VAS t值t value P值P value
2. 综合心理干预可改善病人的焦虑抑郁情绪
本研究显示,采用综合心理治疗的干预组病人,治疗后其SAS、SDS评分较对照组显著降低,差异有显著性意义,表明以合理情绪疗法为主的综合心理干预可以有效改善病人的焦虑抑郁情绪。合理情绪疗法是通过帮助病人找出引起其过度焦虑、抑郁情绪的错误认知,进而让病人领悟到正是这些不正确的认知导致了负性情绪,然后通过去除不合理的认知,建立合理的认知,结合适当的疼痛应对策略和方法,纠正病人对于慢性疼痛悲观和消极的态度,最终达到减轻焦虑和抑郁、改善情绪体验的目的,该疗法已广泛应用于慢性疼痛的治疗并取得临床疗效[10,11]。本研究中的不少病人,口服药物治疗后疼痛仍得不到充分的缓解,感到自身已无能为力,只能忍受煎熬,自己无疑是最不幸的人,害怕自己早晚会被疼痛拖垮,这种对疼痛错误的认识和自身消极的应对态度促使病人产生的强烈担忧和无助感,是导致其焦虑和抑郁的重要原因。大部分病人在接受合理情绪疗法治疗后,明白这种痛苦并不是自己特有的,不少患同样疾病的病人也能带着疼痛融入生活,虽然疼痛可能会长期存在,但也不至于产生灾难性的后果,而自己应该不再仅仅依赖药物,完全可以试着做点事来减轻疼痛的困扰。研究也证实,病人在疼痛管理中发挥自身的主动作用,而不是被动依赖传统药物治疗,将明显有助于病人的情绪改善[6]。
3. 综合心理干预对于疼痛强度的影响
本研究显示,干预组和对照组病人治疗前后VAS疼痛评分无显著性差异,提示综合心理干预不能有效降低病人的疼痛强度,这与其他研究者的结论类似[12,13]。原因可能和以下因素有关:①心理干预的主要目的是纠正病人对于自身慢性疼痛的错误认知,帮助其建立正确面对疼痛的理念,教会其应对疼痛的策略和方法,最终改善其情绪体验,而不是直接减轻其对疼痛强度的感知[12]。②脊髓损伤后神经病理性疼痛病人,绝大多数还合并其他类型的疼痛,如骨骼肌肉疼痛、内脏痛等,这些疼痛常常和神经病理性疼痛并存并交织,可能会影响病人对于疼痛的评分[14]。
本研究结果表明,综合心理干预可以显著减轻病人的焦虑抑郁情绪,改善其心理健康水平,对于该病的治疗具有重要价值。本研究样本量不大,尚缺乏长期疗效的随访,需要在后续研究中加以改进和深入。
[1] Mahnig S, Landmann G, Stockinger L,et al. Pain assessment according to the International Spinal Cord Injury Pain classification in patients with spinal cord injury referred to a multidisciplinary pain center. Spinal Cord, 2016, 54(10):809 ~ 815.
[2]神经病理性疼痛诊疗专家组. 神经病理性疼痛诊疗专家共识. 中国疼痛医学杂志, 2013, 19(12): 705 ~ 710.
[3]陶蔚, 胡永生, 李勇杰. 脊髓背根入髓区毁损术治疗脊髓和马尾神经损伤后疼痛的长期疗效分析. 中国微侵袭神经外科杂志, 2013, 18(2): 63 ~ 65.
[4]马海萍, 卢惠娟, 姚剑英, 等. 脊髓损伤患者照顾者照顾负担与应对方式的调查分析. 中华护理杂志,2013, 48(10): 906 ~ 909.
[5]Wetering EJ, Lemmens KM, Nieboer AP,et al. Cognitive and behavioral interventions for the management of chronic neuropathic pain in adults-a systematic review.Eur J Pain, 2010, 14(7):670 ~ 681.
[6]Burns AS, Delparte JJ, Ballantyne EC,et al. Evaluation of an interdisciplinary program for chronic pain after spinal cord injury. PM R, 2013, 5(10): 832 ~ 838.
[7]陈国良, 王梅, 陈继军, 等. 慢性疼痛患者心理状况研究进展. 中国疼痛医学杂志, 2014, 20(9): 658 ~ 660.
[8]Widerström-Noga EG, Finnerup NB, Siddall PJ. Biopsychosocial perspective on a mechanisms-based approach to assessment and treatment of pain following spinal cord injury. J Rehabil Res Dev, 2009, 46(1):1 ~ 12.
[9]Widerström-Noga EG, Felix ER, Cruz-Almeida Y,et al.Psychosocial subgroups in persons with spinal cord injuries and chronic pain. Arch Phys Med Rehabil, 2007,88(12):1628 ~ 1635.
[10]Henschke N, Ostelo RW, van Tulder MW,et al. Behavioural treatment for chronic low-back pain. Cochrane Database Syst Rev, 2010, (7):CD002014.
[11]Turk DC, Swanson KS, Tunks ER. Psychological approaches in the treatment of chronic pain patientswhen pills, scalpels, and needles are not enough. Can J Psychiatry, 2008, 53(4):213 ~ 223.
[12]Heutink M, Post MW, Bongers-Janssen HM,et al. The CONECSI trial: results of a randomized controlled trial of a multidisciplinary cognitive behavioral program for coping with chronic neuropathic pain after spinal cord injury. Pain, 2012, 153(1):120 ~ 128.
[13]Norrbrink Budh C, Kowalski J, Lundeberg T. A comprehensive pain management programme comprising educational, cognitive and behavioural interventions for neuropathic pain following spinal cord injury. J Rehabil Med, 2006, 38(3):172 ~ 180.
[14]Finnerup NB. Pain in patients with spinal cord injury.Pain, 2013, 154(1):S71 ~ S76.
EFFECTS OF COMPREHENSIVE PSYCHOLOGICAL INTERVENTION ON NEUROPATHIC PAIN AFTER SPINAL CORD INJURY
ZHU Hai-Na, DU Ning, CHEN Qiao-Ling, HU YuanΔ
(Department of Orthopedics, the First Affiliated Hospital of PLA General Hospital, Beijing 100048, China)
Objective:This study was performed to investigate the e ff ects of comprehensive psychological intervention on anxiety, depression and pain in patients with neuropathic pain after spinal cord injury.Methods:A total of 72 patients with spinal cord injury and neuropathic pain were enrolled. The patients were randomly allocated to the interventional group (n=36) and the control group (n=36). Patients in the interventional group
comprehensive psychological intervention and routing nursing care. Patients in the control group received routing nursing care. The patients were evaluated before treatment and 3 months after treatment using self-rating anxiety scale (SAS), self-rating depression scale (SDS) for mood, and visual analogue scale (VAS) for pain intensity.Results:A total of 67 patients (34 in the interventional group, 33 in the control group) completed the trial. At the baseline, there were no di ff erences in SAS, SDS and VAS in two groups (P> 0.05). After treatment, the level of anxiety and depression in the interventional group decreased significantly compared with baseline value (P< 0.01). There were no significant differences in the change of anxiety and depression in the control group (P> 0.05). No improvement was found for pain intensity in neither group (P> 0.05).Conclusions:Comprehensive psychological intervention may not reduce pain intensity, but it can help patients with spinal cord injury and neuropathic pain relieve anxiety and depression. It can be a valuable complement in the treatment of neuropathic pain after spinal cord injury.
Spinal cord injury; Neuropathic pain; Psychotherapy; Anxiety; Depression
10.3969/j.issn.1006-9852.2017.03.006
△通讯作者 dr_huyuan@163.com
