高压氧对缺血缺氧性脑病所致抑郁状态患者的临床疗效及其对血液流变学的影响研究*
2017-11-21刘星星许勤伟李赛兰蒋陆平
刘星星,许勤伟,李赛兰,蒋陆平
(海南省安宁医院 1.精神科,2.医学心理科,3.医教科,海南 海口 570206)
新进展研究·论著
高压氧对缺血缺氧性脑病所致抑郁状态患者的临床疗效及其对血液流变学的影响研究*
刘星星1,许勤伟1,李赛兰2,蒋陆平3
(海南省安宁医院 1.精神科,2.医学心理科,3.医教科,海南 海口 570206)
目的 观察高压氧对因缺血缺氧性脑病所致抑郁状态患者的临床疗效及其对血液流变学的影响。方法 将40例诊断明确的因缺血缺氧性脑病所致抑郁状态入院治疗的患者,按入院先后顺序,采用随机数字表法分为治疗组和等待治疗组(对照组)各20例。治疗组予高压氧结合常规对症药物处理法治疗,对照组仅予以常规对症药物处理,其中治疗组患者的高压氧治疗隔天1次,1周为1个小疗程,4个小疗程为1个总疗程。总疗程前后采用汉密尔顿抑郁量表(HAMD)的减分率评判两组患者的总体临床疗效,简易智能精神状态检查量表(MMSE)评价患者的认知功能,Barthel指数评分评估患者的日常生活能力,同时检测两组患者的血液流变学变化情况。结果 两组患者在总疗程治疗后均有效,认知功能、日常生活能力和血液流变学情况与治疗前比较,差异有统计学意义(P<0.05),但治疗组患者总有效率更高,各指标改善较对照组更优。结论 应用高压氧结合常规对症药物处理法对缺血缺氧性脑病所致抑郁状态患者的综合临床疗效确切,该法能改善患者的血液流变学指标,促进被受损脑细胞尽可能地恢复,值得临床进一步深入研究并加以推广。
高压氧;缺血缺氧性脑病;抑郁状态;临床疗效;血液流变学
临床缺氧性脑病是由缺氧而引起的一系列神经精神异常表现的综合征,可由大量的失血、中毒或低氧血症等原因诱发。其发生发展是多环节、多损伤因素相互作用的复杂结果,最终导致神经细胞的炎症、坏死和凋亡,继发性地导致神经系统甚至精神方面的功能障碍[1-2]。抑郁症是一种临床常见精神障碍性疾病,患者主要临床表现为情绪低落、自卑自责、思维迟缓、厌世直至自杀,以显著而长期持久的心境低落为特征[3-4]。抑郁症患者通常被认为是“世界上最消极悲伤的人”,曾经的日本电影这样描述抑郁症:它是一场心灵的感冒,或轻或重,但每个人都有可能患上这种感冒[5]。近年来,缺血缺氧性脑病所导致抑郁状态为国内外学者所重视,但其作用机制及疗效尚未明确[1];相关研究表明[6],抑郁状态与血液细胞因子间存在特定的相关性,改善血液流变学状态能增加脑血流量和脑代谢,调节神经精神系统的反射环路,促进脑内各个运动神经元之间的兴奋性,现今单一的某种药物或措施,尚不能完全逆转其病理学改变。本研究在常规对症药物处理法的基础上施以高压氧治疗本病,通过患者的血液流变学客观指标评价其临床疗效,并探讨治疗方案的机制,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月-2016年1月海南省安宁医院收治符合诊断标准的缺血缺氧性脑病所致抑郁状态患者40例。
1.1.1 诊断标准 ①有明确的缺血缺氧病史,头颅磁共振辅助检查有脑部弥漫性受损的表现,符合缺血缺氧性脑病的诊断,排除既往有神经系统疾病及一氧化碳NO中毒后迟发性脑病。②符合《中国精神障碍分类与诊断标准(第3版)》中有关抑郁发作的诊断标准,同时参考《国际疾病及有关健康问题的分类》(ICD-10)中“精神和行为障碍分类”的诊断[7],且其汉密尔顿抑郁量表(Hamilton depression scale,HAMD)总评分(24个项目得分相加所得总分)均在18分以上的患者[2]。
1.1.2 排除标准 ①有明确的心血管疾病病史;②合并有其他严重的神经精神疾病病史;③有吸毒及其他药物滥用史;④有恶性肿瘤病及放化疗史;⑤年龄<25或>65岁;⑥未签署本院医学伦理委员会批准后的相关知情同意书,能进行有效交谈者患者本人签署,不能进行有效交谈者需直系亲属签署,并附患者本人手印[2]。
1.1.3 患者基线资料 40例缺血缺氧性脑病所致抑郁状态患者中30例经心肺复苏后神志清楚患者,4例NO中毒患者,6例哮喘持续状态的患者。将此40例研究对象按入院先后顺序,采用随机数字表法分为治疗组和等待治疗组(对照组)各20例。治疗组男性12例,女性8例;年龄32~61岁,平均(42.2±1.6)岁,病程 21~43 d,平均(24.8±1.3)d。对照组男性11例,女性9例;年龄33~62岁,平均(42.4±1.9)岁;病程 22~44 d,平均(24.5±1.6)d。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 治疗组 采用高压氧结合常规对症药物处理法。高压氧治疗[8]:在医用多人空气加压舱内实施,治疗时的压力为0.2 MPa,升压30 min、稳压60 min、减压30 min,稳压是采用无重复式吸氧面罩吸纯氧(氧浓度>95%)的治疗方案,隔天1次,1周为1个小疗程,4个小疗程为1个总疗程。常规对症药物处理法[2]:神经系统予以改善脑细胞代谢赋活剂比如脑活素10~30 mg,0.9%生理盐水,静脉滴注;胞二磷胆碱 100 mg/2 ml、250 mg/2 ml,1 次 /d,250~1 000 mg/次,加入葡萄糖溶液中静脉注射或静脉滴注等。改善抑郁状态应用选择性五羟色胺再摄取抑制剂(selective serotonin reuptake inhibitor,SSRI),比如氟西汀,起始剂量为晨服20 mg,临床症状改善如不明显,可考虑逐渐增加剂量,早、午各服20 mg。
1.2.2 对照组 仅予以常规对症药物处理,疗程同治疗组。
1.3 疗效观察
1.3.1 总体临床疗效 汉密尔顿抑郁量表(HAMD)的减分率评判[9],由事先未知本实验的训练有素的精神科量表评定师操作。分别于总疗程治疗前后采用HAMD-17评定焦虑抑郁状况,根据治疗结束时HAMD减分率判定疗效,其中减分率的计算:(总疗程前评分-总疗程后评分)/总疗程前评分×100%。拟定判定标准为:①痊愈,减分率≥75%;②显著改善,50%~74%;③改善,25%~49%;④无效,<25%。痊愈、显著改善和改善综合为总有效率。
1.3.2 认知功能的评估 采用国际公认的简易智能精神状态检查量表(MMSE),分别对患者总疗程前后的定向力、记忆力、注意力、计算力、回忆能力、语言能力和图案复制能力进行全面检测。评分指标拟定:0~9分表示患者严重痴呆;10~19分表示患者中度痴呆;20~23分表示患者轻度痴呆;24~27分表示轻微认知障碍;27~30分表示正常[8]。
1.3.3 日常生活能力的评估 采用Barthel指数评分法(Barthel index,BI),包括进食、洗澡、穿衣、二便控制、如厕、床椅转移等10项内容,总分100分。评分指标拟定:0~25分表示患者有极重功能缺陷;26~50分表示患者有严重功能缺陷;51~75分表示患者有中度功能缺陷;76~99分表示患者有轻度功能缺陷;100分表示患者日常生活能力自理[8]。
1.3.4 血液流变学的测定 在总疗程前后,两组患者分别空腹采集静脉血1份,用肝素钠抗凝,对采集标本使用MDK3200ks双通道全自动血液黏度仪进行检测,按仪器说明书严格操作,且在4 h内测定完毕,此时实验室温度控制在15~25℃。
1.4 统计学方法
采用SPSS 19.0软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间的比较采用t检验,多组间的比较采用方差分析,计数资料采用χ2检验,相关分析采用Pearson系数分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组总体临床疗效比较
总疗程治疗后治疗组总有效为16例(80.0%),对照组总有效为13例(65.0%),两组比较,差异有统计学意义(P<0.05)。见表1。
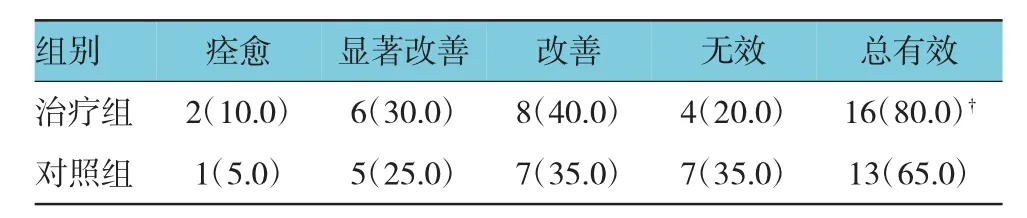
表1 总疗程后两组患者总体临床疗效比较[n=20,例(%)]
2.2 两组总疗程前后HAMD评分比较
总疗程前,治疗组HAMD评分(17.3±2.2)分,对照组(17.4±2.1)分,两组比较差异无统计学意义(P>0.05);总疗程后,治疗组 HAMD 评分(11.3±2.4)分,对照组(12.7±2.6)分,两组比较差异有统计学意义(t=3.862,P=0.002),治疗组比对照组分值改善更优。见表2。
表2 两组患者总疗程前后HAMD评分比较(n=20,分,±s)

表2 两组患者总疗程前后HAMD评分比较(n=20,分,±s)
注:覮P<0.05
组别 总疗程前 总疗程后治疗组 17.3±2.2 11.3±2.4覮对照组 17.4±2.1 12.7±2.6
2.3 两组总疗程前后MMSE和BI评分比较
表3 两组患者总疗程前后MMSE和BI评分比较(n=20,分,±s)
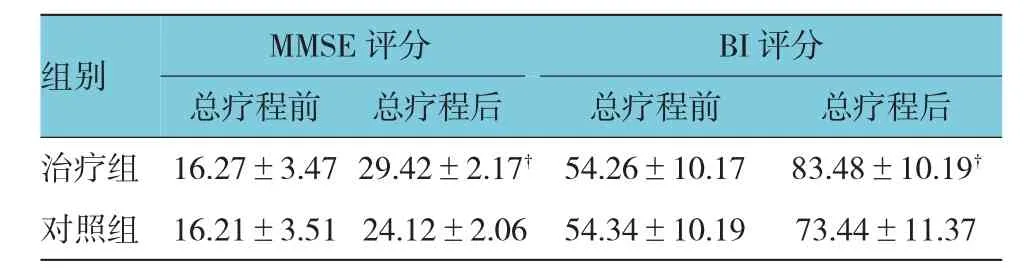
表3 两组患者总疗程前后MMSE和BI评分比较(n=20,分,±s)
注:覮P<0.05
组别 MMSE评分 BI评分总疗程前 总疗程前 总疗程后治疗组 16.27±3.47 29.42±2.17覮 54.26±10.17 83.48±10.19覮对照组 16.21±3.51 24.12±2.06 54.34±10.19 73.44±11.37总疗程后
如表3所示,总疗程前,治疗组的MMSE评分(16.27±3.47)分,对照组(16.21±3.51)分;总疗程后,治疗组的MMSE评分(29.42±2.17)分,对照组(24.12±2.06)分。总疗程前,治疗组的 BI评分(54.26±10.17)分,对照组(54.34±10.19)分;总疗程后,治疗组的 BI评分(83.48±10.19)分,对照组(73.44±11.37)分。两组患者总疗程治疗前的MMSE评分和BI评分比较,差异无统计学意义(P>0.05);两组患者在总疗程治疗后的MMSE评分和BI评分比较,差异具有统计学意义(t=5.138和10.273,P=0.003和0.002)。治疗组比对照组分值改善更优。
2.4 两组患者总疗程前后临床血液流变学指标变化情况
总疗程治疗前治疗组和对照组患者的全血黏度、血浆黏度、红细胞聚集指数、红细胞压积相互比较,差异无统计学意义(P>0.05);两组患者总疗程治疗后的全血黏度、血浆黏度、红细胞聚集指数、红细胞压积相互比较,差异具有统计学意义(P<0.05),且治疗组患者比对照组分值提高改善更优,见表4。
表4 两组患者在总疗程前后临床血液流变学指标变化 (n=20,±s)

表4 两组患者在总疗程前后临床血液流变学指标变化 (n=20,±s)
注:覮P<0.05
组别全血黏度/[(MPa.s)/60 s]血浆黏度/[(MPa.s)/150 s]红细胞聚集指数红细胞压积治疗组总疗程(前) 7.29±0.87 2.68±0.81 8.79±0.81 63.47±21.32治疗组总疗程(后) 5.68±0.63覮 1.46±0.58覮 6.27±0.27覮 49.57±14.64覮对照组总疗程(前) 7.31±0.89 2.71±0.83 8.83±0.79 63.48±21.38对照组总疗程(后) 6.47±0.36 1.97±0.47 7.68±0.43 56.38±18.73
3 讨论
缺血缺氧性脑病是常见的临床重病,其发病率和病死率均较高,存活者常遗留神经精神障碍[2]。脑相对于其他脏器而言,其缺氧的耐受能力较差,但耗氧量却占整个机体的约20%。脑在缺血时,容易受到超氢氧离子的攻击损害,进而引发脂质过氧化的连锁反应,生成细胞毒性很强的醛类物质,促进细胞损害的同时,使兴奋性氨基酸的释放亢进,进一步加重钙离子的内流,形成恶性循环[10]。抑郁症患者的主要临床表现是患者的情绪持续低落、悲观厌世、思维意志力的动源不足,同时伴躯体化症状[3-4]。近年来,关于抑郁状态与血液细胞因子间相关性越来越受到重视[11-13],相关的研究表明[10],改善血液流变学状态能增加脑血流量,改善脑组织的氧代谢及调节神经精神系统的反射环路,进而使促进脑内各个运动神经元的兴奋性,甚至可能实现大脑皮层的“功能重组”。本研究探索应用高压氧结合常规药物对症处理法,形成综合治疗方案,进而通过汉密尔顿抑郁量表的减分率评判两组患者的总体临床疗效,简易智能精神状态检查量表评价患者的认知功能,Barthel指数评分评估患者的日常生活能力,并检测血液流变学指标的改善情况。结果提示,治疗组和对照患者在总疗程治疗后均有效,认知功能和日常生活能力、血液流变学情况均较治疗前改善,但治疗组患者总有效更高,各指标改善较对照组更优。
缺氧缺血性脑病主要是由于脑组织发生缺氧缺血,二氧化碳分压升高以及乳酸蓄积等原因造成的局部血浆渗透压升高,患者血液中血黏度增加、红细胞的变形能力受其影响而下降,进而造成红细胞聚集情况的加剧。因此在检测指标中,选用临床常用的血液流变学,进而研究血液宏观流动性质,以及血液与血管之间相互作用、生化成分,以利于疾病的诊断、治疗和预防,尤其在临床相关疾病诊断、疗效评价的判定方面[14]。治疗组在总疗程治疗后全血黏度、血浆黏度、红细胞聚集指数、红细胞压积与对照组比较,改善更显著。改善红细胞弹性及减少血小板聚集,可降低血液黏度,减少白细胞在血管壁的黏附,防止白色微小血栓出现[15]。本研究治疗方案的机制可能为通过加速、加大脑血氧量,提高血氧张力,增加血氧含量,提高血氧弥散距离,减少氧自由基特别是其中的超氢氧离子的产生,改善血液流变学指标,进而减轻神经细胞的损伤,尽可能地促进其功能的恢复。
抑郁症是以症状学为主要诊断标准的疾病研究领域,因此关于抑郁症的研究,很多的数据来源主要是通过问卷调查法收集得到,其研究的方法过于单一,这导致很多研究得出的结果具有一定的局限性,缺乏系统性和连续性。纵然抑郁症的生物学标志研究中已发现许多值得重视和期待的指标[12-15],但抑郁症本身就是一种由多种因素所导致的临床复杂现象,目前相关研究大多数局限于针对某一个方面进行深入的探讨,样本含量较小,且所得结果不尽一致,有时还相互矛盾。对其今后临床及对其机制的研究过程应进一步深入,临床的病例应展开多中心、大样本随机对照研究,内容包括不良反应、缺血缺氧性脑病抑郁状态不同损害阶段、在总疗程停止后1、2和6个月(洗脱期后点)对受试者进行随访等,以便在临床上采取更为有效的干预措施,联合多种神经精神保护方法进行综合治疗,使其诊治获得更理想的效果。
[1]SANTIAGO L M,MATTOS I E.Depressive symptoms in institutionalized older adults[J].Rev Saude Publica,2014,48(2):216-224.
[2]周光斗,刘振华,陈俊抛.临床神经疾病诊断学[M].广州:广东科技出版社,2003,536;686-687.
[3]严保平,孙秀丽,桑文华,等.双重抑郁症与单一抑郁症患者睡眠质量及应对方式的研究[J].中国全科医学,2014,17(1):98.
[4]继辉,刘亚平,潘集阳.失眠与抑郁关系2008-2013年研究进展及存在问题[J].中国心理卫生杂志,2015,29(2):8l-86.
[5]李丽霞,张岩波,郜艳晖,等.抑郁症患者临床症状改善情况的潜变量增长曲线模型研究[J].中华流行病学杂志,2013,34(8):832.
[6]陈晓明,张志强.高压氧治疗缺血性脑血管病机制的研究进展[J].中国康复医学杂志,2008,23(8):766.
[7]世界卫生组织.ICD-10精神与行为障碍分类[M].北京:人民卫生出版社,1993:161-167.
[8]朱镛链.神经康复学[M].北京:人民卫生出版,2000:375-389.
[9]张明园.精神科评定量表手册[M].第2版.长沙:湖南科学技术出版社,1993:197-220.
[10]PAUNIO T,KORHONEN T,HUBLIN C,et a1.Poor sleep predicts symptoms of depression and disability retirement due to depression[J].J Affect Disord,2014,172C:381-389.
[11]程敏锋,温盛霖,王继辉.抑郁症自杀未遂患者血浆非酶类抗氧化物水平分析[J].中国慢性病预防与控制,2012(20):529-531.
[12]李则挚,张晨,方贻儒.细胞因子在抑郁症中的作用机制[J].中国神经精神疾病杂志,2013,39(2):115.
[13]刘传新,韩莉莉,杨真真,等.抑郁症患者血清细胞因子水平及相关因素分析[J].中华行为医学与脑科学杂志,2014,23(9):801.
[14]安桂仙,周国忠,茅国锋.28项生化指标与血液流变关系的研究[J].中国血液流变学杂志,2001,11(2):157-159.
[15]WEISENBACH S L,KUMAR A.Current understanding of the neumbiology and longitudinal course of geriatric depression[J].Curr Psychiatry Rep,2014,16(9):463.
(张蕾 编辑)
Clinical effect of hyperbaric oxygen on hypoxic ischemic encephalopathy in patients with depression state and their effect on blood rheology*
Xing-xing Liu1,Qin-wei Xu1,Sai-lan Li2,Lu-ping Jiang3
(1.Department of Psychiatry,2.Department of Medical Psychology,3.Department of Medical Education,Hainan Provincial Anning Hospital,Haikou,Hainan 570206,China)
Objective To observe the clinical effect of hyperbaric oxygen therapy on the patients with ischemic encephalopathy induced by ischemia and hypoxia,and to observe the effect of hyperbaric oxygen on hemorheology.Methods Forty cases diagnosed as depression due to ischemic hypoxic encephalopathy were admitted to our hospital.The patients were randomly divided into treatment group and control group according to the order of admission with 20 in each group.The treatment group
hyperbaric oxygen combined with conventional symptomatic drug treatment,the control group received only conventional symptomatic drug treatment.The hyperbaric oxygen treatment was given once every other day,1 week for a course of treatment,four courses for a total treatment course.Before and after treatment the reduction rate of Hamilton Depression Scale(HAMD)score was used to evaluate the overall clinical efficacy in the two groups,Mini Mental State Examination Scale (MMSE)was used to assess cognitive function and Barthel index score was utilized to estimate the patients'activity of daily living(ADL).Meanwhile hemorheological changes of the two groups were detected.Results In both groups,the treatment methods were effective after the total course of treatment(P<0.05),the cognitive function,ADL and blood rheology were improved compared with those before treatment(P<0.05);however,the total effective rate was higher in the treatment group(P<0.05),and each index was better improved compared with the control group(P<0.05).Conclusions The application of hyperbaric oxygen combined with conventional symptomatic drug treatment has exact integrated clinical curative effect on depressive state of patients with hypoxic ischemic encephalopathy.This method can significantly improve the hemorheological indexes in the patients,and promote the recovery of damaged brain cells as much as possible.It is worthy of further research and promotion.
hyperbaric oxygen;hypoxic ischemic encephalopathy;depressive state;clinical curative effect;blood rheology
R749.059
A
10.3969/j.issn.1005-8982.2017.25.008
1005-8982(2017)25-0037-05
2016-08-23
国家自然科学基金(No:81271502);海南省自然科学基金(No:20168324、20168325)
