曲唑酮联合托吡酯治疗药物过度使用性头痛的疗效
2017-11-20张金英黄银辉林荣章陈雅芳蔡若蔚陈川珍杨美丽林友榆
张金英 黄银辉 林荣章 陈雅芳 蔡若蔚 陈川珍 杨美丽 林友榆
(1福建医科大学附属第二医院神经内科,泉州362000;2福建省晋江市医院神经内科,晋江362200;3福建省永春县医院内一科,永春362600)
曲唑酮联合托吡酯治疗药物过度使用性头痛的疗效
张金英1黄银辉2△林荣章3陈雅芳1蔡若蔚1陈川珍2△杨美丽1林友榆2
(1福建医科大学附属第二医院神经内科,泉州362000;2福建省晋江市医院神经内科,晋江362200;3福建省永春县医院内一科,永春362600)
目的:评估曲唑酮联合托吡酯疗法治疗药物过度使用性头痛的疗效和安全性。方法:采用前瞻性研究,将105例药物过度使用性头痛(medication overuse headache, MOH)病人随机分为两组:对照组52例,服用托吡酯治疗,观察组53例,在托吡酯治疗的同时加用曲唑酮,疗程均为3个月。所有受试者接受治疗期间撤去急性期止痛药及其他药物。采用汉密尔顿焦虑量表(hamilton anxiety scale,HAMA)评估戒断性焦虑,评估两组治疗效果及不良反应发生率。结果:接受治疗后第7天、15天、30天、90天,观察组HAMA 评分明显低于对照组,差异有统计学意义(P< 0.05)。观察组治疗总有效率94.3%,高于对照组的65.4%,差异有统计学意义(P< 0.05)。针对不良反应发生率,观察组(16.98%)与对照组(15.38%)的差异无统计学意义。结论:曲唑酮联合托吡酯治疗药物过度使用所致的戒断性焦虑、头痛有良好疗效,耐受性好,可用于MOH的治疗。
药物过度使用性头痛;曲唑酮;托吡酯;汉密尔顿焦虑量表
药物过度使用性头痛(medication overuse headache, MOH)是一种以慢性头痛和过度使用急性期各种镇痛药为特征的疾病,可能是继偏头痛和紧张型头痛后第3个最常见头痛类型[1]。MOH病人几乎每天都会头痛发作,甚至持续一整天,可合并焦虑抑郁,影响个人劳动能力和生活质量[2]。为此,制订合理、有效的MOH治疗方案至关重要。研究表明停止滥用药物是MOH治疗的基石,MOH病人撤药后会出现2~10天的戒断性焦虑和头痛加重[3]。既往针对撤药后戒断症状有建议使用激素治疗[4],但因其不良反应较多,限制临床广泛应用。文献报道,曲唑酮可用于治疗大麻、阿片类、苯二氮䓬类等精神活性物质成瘾,还可用于酒精戒断治疗[5]。本研究针对停药产生的戒断性焦虑和头痛初始恶化,借鉴戒酒、戒毒的方法采用曲唑酮联合托吡酯治疗MOH,判断该方案的治疗转归及用药安全性。
方 法
1.一般资料
对2014年3月至2016年3月就诊我院神经内科头痛门诊的病人详细询问病史,筛选符合MOH诊断标准的病人共105例,其中男26例,女79例,年龄38~61岁,平均年龄(49.40±6.88)岁。
纳入标准:(1)符合ICHD-IIIβ关于MOH的诊断标准(2013):①头痛每月发作15天或以上;②长期过度使用1种或多种急性期镇痛药超过3个月;③在药物过度使用期间,头痛症状加重或明显恶化(镇痛药单用或与麦角胺、曲坦类、阿片类合用,每月使用15天或以上,曲坦类,麦角胺,阿片类或上述药物联合使用镇痛药,每月使用10天或以上)[6]。(2)无文字及语言交流障碍。(3)征得病人及家属同意。
排除标准:①颅脑器质性病变;②其他类型的原发性头痛、继发性头痛;③其他药物或物质成瘾者(不包括治疗头痛的急性对症药物);④孕妇、哺乳期妇女;⑤不合作者。
药品:盐酸曲唑酮片(舒绪,Trazodone Tablets),每片50 mg (常州华生制药有限公司,H20020355);托吡酯片(妥泰,Topiramate Tablets),每片25 mg (西安杨森制药有限公司,H20020555)。
2. 方法
对受试者询问病史后记录临床资料,包括一般情况、用药史、头痛发作次数、持续时间、严重程度、药物依赖情况。将受试者随机分为两组:①曲唑酮(50 mg, 每晚1次) +托吡酯(25 mg, 每日2次)观察组;②托吡酯(25 mg, 每日2次)对照组。治疗期间,停用其他药物,每2周门诊或者电话随访1次,观察3个月,评估两组治疗效果及不良反应发生率。
3. 评价方法与疗效判定
数据采用SPSS 18.0统计分析。计量资料以均数±标准差(±SD)表示,均数的显著性检验采用成组t检验和配对t检验,计数资料采用X2检验。P< 0.05为差异有统计学意义。
采用视觉模拟评分法(visual analogue scale,VAS) 评定头痛程度,其中0表示无痛,1~3 分、4~6、7~9分别为轻中重度疼痛,10分则为剧痛。采用偏头痛致残程度评估量表(migraine disability assessment scale, MIDAS)评定头痛致残程度[7],主要统计过去3个月内头痛造成工作/学习、家务劳动、家庭/社会娱乐活动三大类生活活动的时间损失,将因头痛而导致三大类活动效率下降一半以上的天数累加起来计算得分,根据分值高低分为 4级:I级 0~5 天:轻微或不经常影响;II 级 6~10天:轻度或经常影响;III 级 11~20 天:重大影响;IV 级 21 天以上:严重影响[8]。采用头痛依赖量表(medication dependence questionnaire in headache patients, MDQ-H)评估是否存在药物依赖,若高于Radat[9]等测量的得分(50.24±15.3),则提示药物依赖程度明显。采用汉密尔顿焦虑量表(hamilton anxiety scale, HAMA)评价焦虑症状,各项目评分0~4分代表无、轻度、中度、重度和极重度,总分累加,得分越高表示焦虑症状越重[10]。
疗效判定标准:完全控制:头痛消失,治疗期间未复发,无其他伴随症状;显效:头痛程度缓解,持续时间明显缩短,发作频率减少50%以上;有效:头痛有所缓解,发作次数减少20%~50%;无效:头痛的程度、持续时间及发作次数无明显改善[11]。
4. 统计学分析
结 果
1.一般临床资料
观察组共53例,男12例,女41例,平均年龄(49.18±7.12)岁。对照组52例,男14例,女38例,平均年龄(49.63±6.74)岁。比较两组受试者治疗前临床资料,两组受试者在年龄、病程、头痛严重程度、MIDAS评分、MDQ-H得分方面差异无统计学意义(见表1)。
2.两组治疗前后HAMA评分比较
对比两组受试者治疗前HAMA评分,差异无统计学意义。随着治疗时间延长,观察组HAMA评分明显降低,与对照组相比差异有统计学意义(治疗第7天、第15天、30天、90天t值分别为-0.71,-21.5,-51.64,-39.25,均P< 0.05,见表2)。
表1 两组治疗前临床资料比较(±SD)xTable 1 Comparison of clinical datas between two groups before treatment (±SD)
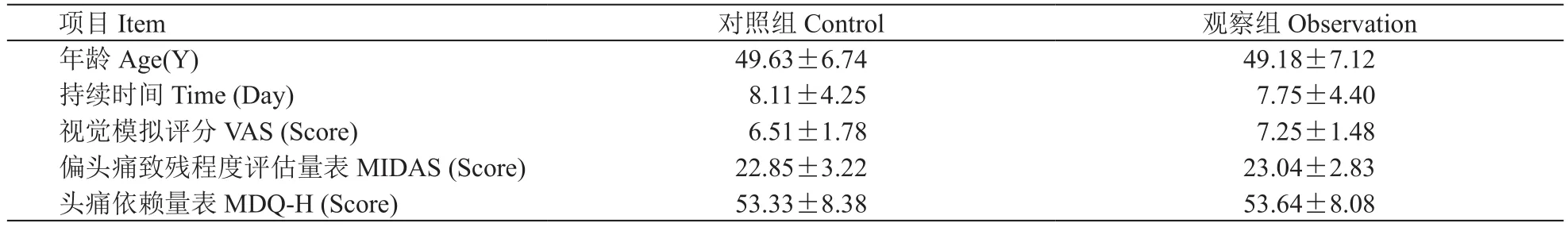
表1 两组治疗前临床资料比较(±SD)xTable 1 Comparison of clinical datas between two groups before treatment (±SD)
项目Item对照组Control 观察组Observation年龄Age(Y) 49.63±6.74 49.18±7.12持续时间Time (Day) 8.11±4.25 7.75±4.40视觉模拟评分VAS (Score) 6.51±1.78 7.25±1.48偏头痛致残程度评估量表MIDAS (Score) 22.85±3.22 23.04±2.83头痛依赖量表MDQ-H (Score) 53.33±8.38 53.64±8.08

表2 两组治疗前后HAMA评分比较Table 2 Comparison of the Hamilton Anxiety Scale scores between two groups before and after treatment
3.疗效转归
撤药性及药物干预治疗3个月,对比两组受试者头痛情况,观察组头痛完全控制率为16.98%,总有效率达94.3%,对照组完全控制率为7.69%,总有效率为65.4%,两组病人治疗后总有效率差别有统计学意义(P< 0.05,见表3)。

表3 两组病人治疗后临床疗效比较[n(%)]Table 3 Comparison of clinical curative effect between two groups after treatment
4.药物安全性
治疗期间,观察组出现嗜睡、口干者4 例,肢体麻木3例,记忆障碍、反应迟钝2例;对照组嗜睡者2例,肢体麻木者4例,记忆障碍、反应迟钝2 例。观察组病人发生不良反应率为16.98% (9/53),对照组为15.38% (8/52),对比两组差异无统计学意义(见表4)。

表4 两组不良反应发生情况比较(X2检验)Table 4 Comparison of adverse reaction between two groups after treatment
讨 论
药物过度使用引起的头痛(medication overuse headache,MOH)是一种很常见的慢性头痛病,表现为突然停用镇痛药后出现头痛加重,是一个全球性公共卫生问题,发病率为1%~2% ,给个人和社会带来大量相关的功能障碍和财务费用[12]。MOH确切的发病机制尚不明确,可能与以下方面有关:①皮层神经元兴奋性的改变,涉及三叉神经痛系统的中央敏化,低血清素(5-羟色胺)水平,表现为血小板内5-羟色胺减少和5-羟色胺2A受体上升,已经被证实存在于MOH,过度使用镇痛药会抑制5-羟色胺的摄取,低血清素显示与敏化过程相关[13]。②长期使用阿片类药物和曲坦类显示会增加降血钙素基因相关肽(Calcitonin Gene-Related Peptide, CGRP)水平,CGRP涉及到神经源性炎症和头痛[14]。③大部分MOH病人存在焦虑、抑郁,害怕疼痛的到来导致药物滥用现象[15]。有人提出MOH的遗传易感性,有MOH家族史或滥用药物的人存在更高的风险引发MOH[16],MOH和药物成瘾之间有许多相似之处,挪威先前的研究揭示,使用行为依赖筛选表-严重依赖量表(SDS)可以轻松在人群中发现MOH病人[17]。本研究两组受试者MDQ-H得分分别为(53.64±8.08)分和(53.33±8.38)分,相比Radat[9]等测量的得分(50.24±15.3)高,提示存在药物依赖现象。
MOH的治疗往往是复杂的,停止滥用药物是治疗的第一步。最新研究显示,由药物过度使用引起的慢性头痛接受戒断治疗有良好的早期改善,这些改善可持续至少5年;且大多数病人会有良好的远期预后,持续至少9年,主张撤药后予戒断治疗联合预防性用药治疗MOH[18]。已有托吡酯预防性治疗MOH的文献报道[19]。尚未发现关于曲唑酮治疗MOH的文献。曲唑酮作为一种选择性5-羟色胺再摄取抑制药,具有较强的镇静、抗抑郁及α肾上腺素能拮抗作用,临床上大多用于治疗酒精和毒品戒断后的情绪和睡眠障碍(包括抑郁症、合并抑郁的焦虑症)[20]。
本研究证实对于急性期对症镇痛药依赖伴发戒断症状的头痛病人,曲唑酮具有同样的疗效。本研究中两组受试者撤药后第2~10天出现头痛加重、失眠、焦虑,有药物渴求行为,两组受试者治疗前HAMA评分均超过14分,存在戒断性焦虑[10]。在治疗的第7天,观察组HAMA评分开始下降,而对照组无明显改变,且随着时间的延长,观察组HAMA 评分明显低于对照组(P< 0.05),表明曲唑酮能够改善MOH病人焦虑症状。治疗后进行疗效评估,观察组总有效率达94.3%,高于对照组的65.4%。比较两组药物安全性,两组受试者不良反应发生率相近,曲唑酮主要为轻度的抗胆碱作用(嗜睡、口干等)[20],托吡酯主要为肢体麻木、认知功能改变[21],尚可忍受,无需特殊处理,一般出现于用药早期,可逐渐适应,停药后可消失。
综上所述,曲唑酮对MOH病人戒断性焦虑症状有良好的疗效,随着用药时间的增加其抗焦虑的效果越明显,曲唑酮与托吡酯联合用药具有良好的协同作用,能够发挥各自的独特的药理作用,治疗药物过度使用所致的戒断性焦虑、头痛,无明显药物不良反应,可用于药物过度使用性头痛的治疗。
[1]Cheung V, Amoozegar F, Dilli E. Medication overuse headache. Curr Neurol Neurosci Rep, 2015, 15(1): 509.
[2]Manzoni GC, Torelli P. Chronic headaches: a clini-cian's experience of ICHD-3 beta. Neurol Sci, 2015, 36 Suppl 1(17):51 ~ 55.
[3]Kristoffersen ES, Lundqvist C. Medication-overuse headache: a review. J Pain Res, 2014, 7(6):367 ~ 378.
[4]Evers S, Jensen R. European Federation of Neuro-logical Societies. Treatment of medication overuse headacheguideline of the EFNS headache panel. Eur J Neurol,2011, 18(9):1115 ~ 1121.
[5]Funk S. Pharmacological treatment in alcohol-, drugand benzodiazepine-dependent patients-the signi fi cance of trazodone.Neuropsychopharmacol Hung, 2013,15(2):85 ~ 93.
[6]The International Classi fi cation of Headache Disorders,3rd edition (beta version). Cephalalgia, 2013, 33(9):629 ~ 808.
[7]李舜伟,李焰生,刘若卓,等.中国偏头痛诊断治疗指南. 中国疼痛医学杂志, 2011, 17(2):65 ~ 86.
[8]Sauro KM, Rose MS, Becker WJ,et al. HIT-6 and MIDAS as measures of headache disability in a headache referral population. Headache, 2010, 50(3): 383 ~ 395.
[9]Radat F,Irachabal S, Lafittau M,et al. Construction of a medication dependence questionnaire in head-ache patients (MDQ-H) validation of the French version.Headache, 2006, 46(2):233 ~ 239.
[10]王纯,楚艳民,张亚林,等. 汉密尔顿焦虑量表的因素结构研究. 临床精神医学杂志, 2011, 5:299 ~ 301.
[11]李继川,陈春富,张君,等. 观察普瑞巴林对因药物过度使用而致头痛病人的疗效.中国临床药理学杂志 , 2013, 1(29): 9 ~ 11.
[12]Magyar M, Hajnal B, Gyüre T,et al. Medication-overuse headache. OrvHetil, 2015, 156(30): 1195 ~ 1202.
[13]Saper JR, Da Silva AN. Medication overuse headache:history, features, prevention and management strategies.CNS Drugs, 2013, 27(11): 867 ~ 877.
[14]Wanasuntronwong A, Jansri U, Srikiatkhachorn A. Neural hyperactivity in the amygdala induced by chronic treatment of rats with analgesics may elucidate the mechanisms underlying psychiatric comorbidities associated with medication-overuse headache. BMC Neurosci, 2017,18(1):1.
[15]Istomina OI, Filatova EG, Latysheva NV. Behavioral dependence on analgesics in medication overuse headache.Zh Nevrol Psikhiatr Im S S Korsakova, 2013, 113(1):5 ~ 10.
[16]Cevoli S, Sancisi E, Grimaldi D,et al. Family history for chronic headache and drug overuse as a risk factor for headache chronification. Headache, 2009, 49(3):412 ~ 418.
[17]Lundqvist C, Aaseth K, Grande RB,et al. The severity of dependence score correlates with medication overuse in persons with secondary chronic headaches. The Akershus study of chronic headache. Pain, 2010, 148(3):487 ~ 491.
[18]Boe MG, Thortveit E, Vatne A,et al. Chronic headache with medication overuse: Long-term prognosis after withdrawal therapy.Cephalalgia, 2016, 7(30):1 ~ 7.
[19]Sun-Edelstein C, Rapoport AM. Update on the Pharmacological Treatment of Chronic Migraine.Curr Pain Headache Rep, 2016, 20(1):6.
[20]Bossini L, Coluccia A, Casolaro I,et al. Off-Label Trazodone Prescription: Evidence, Bene fi ts and Risks.Curr Pharm Des, 2015, 21(23):3343 ~ 3351.
[21]Rass O, Umbricht A, Bigelow GE,et al. Topiramate impairs cognitive function in methadone-maintained individuals with concurrent cocaine dependence. Psychol Addict Behav, 2015, 29(1):237 ~ 246.
SAFETY AND EFFICACY OF TRAZODONE COMBINED TOPIRAMATE IN TREATMENT OF MEDICATION OVERUSE HEADACHE
ZHANG Jin-Ying1, HUANG Yin-Hui2∆, LIN Rong-Zhang3, CHEN Ya-Fang1, CAI Ruo-Wei1, CHEN Chuan-Zhen2∆,YANG Mei-Li1, LIN You-Yu2
(1Department of Neurology, Second Af fi liated Hospital of Fujian Medical University, Quanzhou 362000, China;2Department of Neurology, Hospital of Jinjiang City, Jinjiang 362200, China;3Department of Internal Medicine,Hospital of Yongchun County, Yongchun 362600, China)
Objective: To evaluate the safety and efficacy of trazodone combined topiramate in treatment of medication overuse headache (MOH). Methods: Prospectively, 105 patients with MOH were randomly divided into two groups. The control group with 52 cases
topiramate, while the observation group with another 53 cases further received trazodone. A course of treatment was three months. All MOH patients were recommended to withdraw from overused analgesics and other drugs. The withdrawal anxiety was evaluated with Hamilton Anxiety Scale. The outcome of therapy and incidence of adverse events were compared between these two groups. Results:After 7,15,30 , and 90 days treatment, the Hamilton Anxiety Scale score of the observation group was signi fi cantly higher than that of the control group (P< 0.05). The total ef fi ciency rate of the observation group was 94.3% ,signi fi cantly higher than that of the control group (65.4%,P< 0.05). In addition, the incidence of adverse reaction in observation groups was 16.98% and in control group was 15.38%,there was no statistically significant difference. Conclusion: Trazodone combined topiramate can improve withdrawal anxiety and the symptoms of headache, and has good tolerance, that can be recommend in treatment of medication overuse headache.
Medication overuse headache(MOH); Trazodone; Topiramate; Hamilton Anxiety Scale (HAMA)
10.3969/j.issn.1006-9852.2017.07.006
△通讯作者 251045413@qq.com; chencz1973@163.com
