肺良性转移性平滑肌瘤的CT诊断及鉴别
2017-11-16福建省福州肺科医院
1.福建省福州肺科医院
(福建 福州 350008)
2.福建医科大学附一医院医学影像科 (福建 福州 350005)
官红莲1 曹代荣2
肺良性转移性平滑肌瘤的CT诊断及鉴别
1.福建省福州肺科医院
(福建 福州 350008)
2.福建医科大学附一医院医学影像科 (福建 福州 350005)
官红莲1曹代荣2
目的探讨肺良性转移性平滑肌瘤(pulmonary benign metastasizing leiomyoma,PBML)的CT特征,提高对该病的认识。方法回顾性分析经病理证实的6例PBML患者的CT平扫及增强表现,分析病灶的大小、数目、部位、形态、边缘、内部结构及增强表现、CT伴随征象等。结果6例均为女性,有子宫肌瘤手术史。6例CT表现均是双肺多发散在随机分布结节,双肺下叶分布为著,结节可为实性结节、薄壁空洞型结节或结节伴空洞,所有结节边界清楚,可有分叶,无毛刺,内密度均匀或伴低密度液化坏死,无钙化及支气管充气征,增强扫描大部分病灶呈中重度强化。所有病例均未见纵隔及双肺门淋巴结肿大、胸腔积液及心包积液。结论PBML是一种罕见疾病,多有子宫平滑肌瘤手术史,CT扫描肺部出现多发边缘清楚的结节,同时不伴纵隔及双肺门淋巴结肿大、胸腔积液及心包积液时需考虑PBML的可能。
良性转移性平滑肌瘤;肿瘤转移;体层摄影术,X线计算机
肺是肿瘤细胞的滤过器官,是发生转移性肿瘤最常见的部位,大多有恶性肿瘤病史,而肺外良性肿瘤发生肺内转移极为罕见,组织学上仍为良性,常来自子宫肌瘤、葡萄胎、骨巨细胞瘤或软骨细胞瘤[1-2]。其中肺良性转移性平滑肌瘤(pulmonary benign metastasizing leiomyoma,PBML)一直在医学界存有争议,多发生在有子宫平滑肌瘤病史的女性患者,有“良性组织,恶性行为”之称[3]。目前关于PBML的报道,内容多为该病的临床及病理表现,影像学表现探讨很少,多为个案报道。现报道我院收治的六例女性患者,回顾其临床、影像及病理,并结合相关文献复习,旨在提高对本病的认识,在鉴别诊断中加以重视。
1 材料与方法
1.1 临床资料6例患者均为女性,年龄45~57岁,平均年龄50岁。6例PBML经胸腔镜活检病理证实,其中1例术后2年因余肺结节病灶增大而行二次手术。在临床表现上:4例无明显的相关症状,1例因无明显诱因出现咳嗽、咳痰,行胸部CT发现肺内多发结节,1例咳嗽、咳痰、时感胸痛半月余而行胸部CT发现双肺多发结节。6例均有既往因子宫肌瘤病而行子宫全切病史,肺良性转移性平滑肌瘤发生在子宫平滑肌瘤术后5年至17年,平均为10年。临床随防2年至9年,全部病例均存活,无法切除的肺结节无明显变化,亦未发现其它部位转移。
1.2 检查方法6例均行胸部多排螺旋C T检查,采用PrestoHITACHI4排螺旋CT,常规层厚10mm,层距10mm,病灶区域1.5mm扫描,或采用Siemens Somotom Sensation 64排螺旋CT常规层厚7mm,重建增量7mm,薄层重建2mm,增量2mm,肺部自肺尖至肺底连续扫描。其中5例行增强扫描,采用高压注射器经肘静脉注射非离子型对比剂碘海醇(300mgI/ml),依据体型和体重选择剂量80~100ml,注射速度3~4ml/s。
1.3 图像分析由2位高年资胸部放射诊断专业医师分别阅片,对影像资料进行分析,评价病灶部位、大小、数目、形态、边缘、内部结构、邻近改变、强化类型及程度、纵隔及双肺门有无淋巴结肿大、有无胸腔积液/心包积液等,意见不一致时,协商后达成一致意见。
2 结 果
平扫CT征象:(1)病灶数目、大小及分布:6例患者中,共计709个病灶。左肺上叶121个,左肺下叶172个,右肺上叶135个,右肺中叶104个,右肺下叶177个。直径<10mm病灶共计374个,10~19mm病灶共计306个,>20mm病灶共计29个(表1),最大者直径为3.0cm。(2)形态:呈类圆形者656个,伴有分叶者53个,其中深分叶者15个。(3)边缘:所有病灶边缘均光整清楚,未见毛刺。(4)内部结构:伴有空洞形成35个,厚壁空洞14个,薄壁空洞21个;伴液化坏死60个;所有病灶均未见钙化及支气管充气征。(5)邻近改变:所有病灶均未见卫星灶、血管集中征及胸膜反应。(6)纵隔及双肺门淋巴结肿大:所有病例未见纵隔及双肺门淋巴结肿大。(7)有无胸腔积液或心包积液:所有病例均未见胸腔积液及心包积液。6例患者所有病灶的平扫CT征象,见表2。
增强CT征象:6例患者中有5例行CT增强扫描,其中呈均匀强化者2例,不均匀强化3例。将病灶的强化程度分轻、中、重三度,轻度强化指CT净增值<20HU,中度强化指CT净增值在20-60HU之间,重度强化指CT净增值超过60HU。本组病例重度强化者4例,中度强化者1例,见图1-11。
5例经胸腔镜活检证实,1例经CT引导下肺穿刺活检证实,13例标本均做了免疫组化检查,其中3例平滑肌抗原(SMA)阳性,所有病例均表达平滑肌结蛋白(Desmin)阳性,1例病例雌激素受体(ER)阴性、孕激素受体(PR)阴性,余病例雌激素受体(ER)阳性、孕激素受体(PR)阳性。
3 讨 论
3.1 概述肺良性转移性平滑肌瘤(pulmonary benign metastasizing leiomyoma,PBML)是一种罕见的肺内转移性良性肿瘤。1939年由Steiner等[4]报道第一例肺良性转移性平滑肌瘤。WHO(2006)定义为临床病理不明确的情况,其特征为组织学上良性的平滑肌肿瘤“转移到”肺、淋巴结或腹部。大多发生在有子宫平滑肌瘤病史的女性,子宫平滑肌瘤切除术与出现肺内结节的时间间隔为3个月至20年[5],本组患者均有子宫肌瘤切除术病史,发生在子宫平滑肌瘤术后6年至13年。文献报道[6]好发年龄23~77岁,多发生在育龄期,临床上一般没有症状,多是体检或因其它疾病检查时发现,少部分患者出现咳嗽、咳痰、胸痛等非特异性症状,本组六例患者中四例无临床相关症状,与文献报道相符。
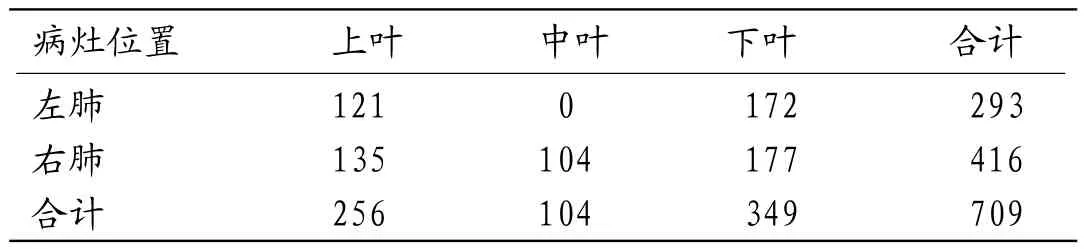
表1 6例患者病灶各肺叶分布情况(个)
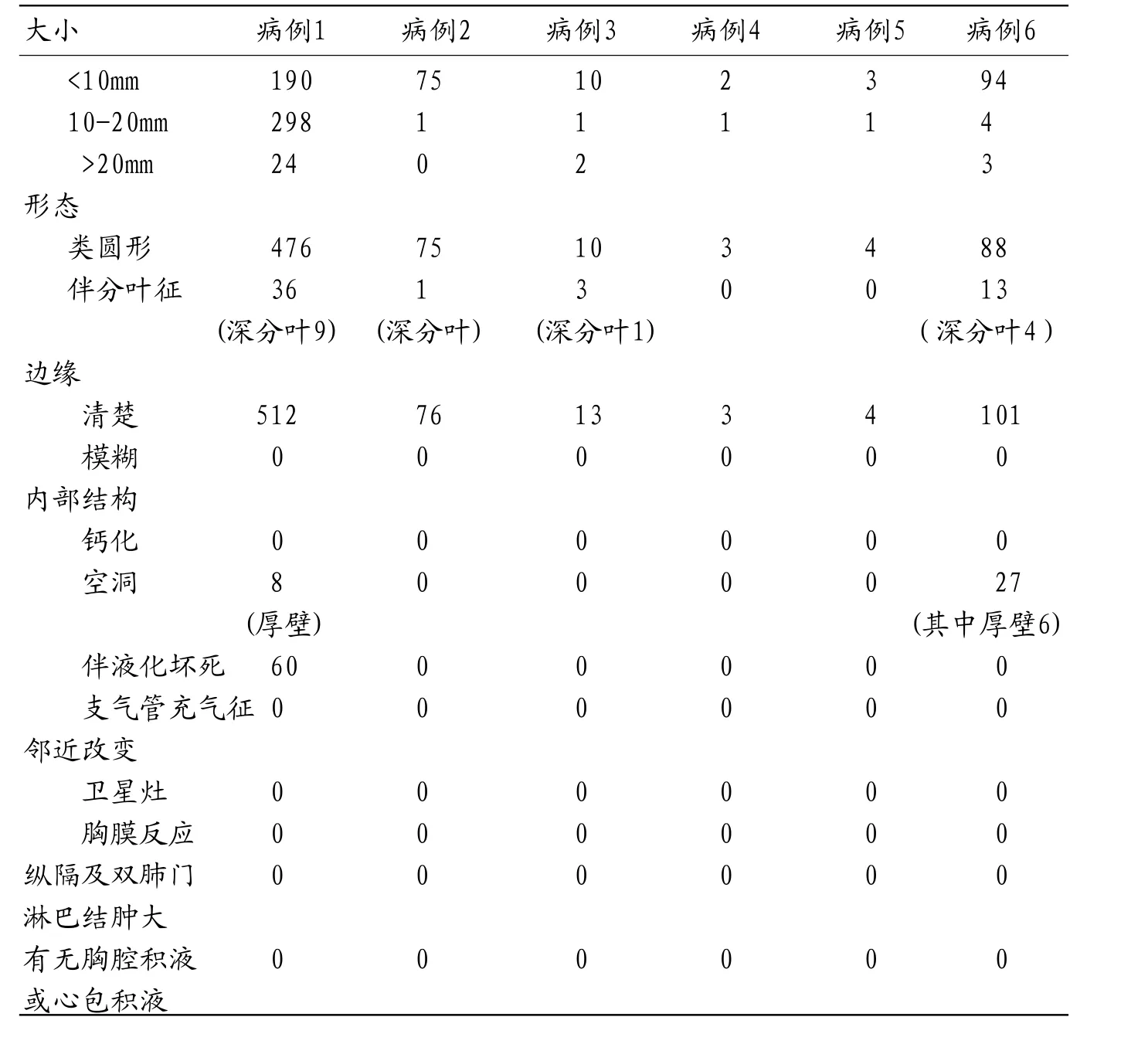
表2 6例患者所有病灶的平扫CT征象(个)
该病起源和性质目前尚存在争议,主要有以下几种解释:1、来源于转移的良性子宫平滑肌瘤[7]。Patton等[8]的研究支持子宫肌瘤通过血行转移至肺部后进行单克隆生长形成这一观点。2、来自低度恶性的平滑肌肉瘤转移[3],宫外转移病灶有的可以表现为良性,有的可以表现为恶性。3、原发的子宫肌瘤发生静脉内平滑肌瘤栓塞,经脉管转移[9-10]。4、大部分患者有子宫手术(包括刮宫术、子宫肌瘤切除术和子宫切除术等)病史,增加了外科诱导的血行播散的可能性,通过静脉播散到肺部,本组患者均有子宫肌瘤切除术病史,提示其与血行转移至肺部的相关性。也有报道[11]肺部病灶发生在子宫肌瘤术前。5、来自多中心生长的平滑肌瘤。1977年Horstmann等[7]将平滑肌性错构瘤、纤维平滑肌瘤性错构瘤等改称为良性转移性平滑肌瘤。大多数学者认为肿瘤来源于转移的良性子宫平滑肌瘤,支持这一观点的证据是:1、子宫与肺肿瘤均表达雌、孕激素受体。2、文献报道[12]其对抗雌激素治疗有效。3、子宫原发平滑肌瘤和PBML有相同的分子遗传学改变。
3.2 CT表现影像学检查是诊断肺部转移瘤的主要措施。CT上常见表现与其它恶性肿瘤肺转移表现相似,表现为双肺多发结节,结节数个或多至难以计数,少数为孤立性结节[13],极少数为弥漫粟粒结节[14,18],本文病例肺部结节分布是散在或多发,两例多发结节分布以双肺下叶为主,余病例结节分布无明显好发部位,散在随机分布。2013年罗泽如等[15]报道39例PBML的临床特征分析中提及PBML的胸片或CT表现,30例表现为双肺多发结节,6例为单发结节或肿块,2例囊性结节或囊实性结节,1例结节并空洞;1977年Horstamann等[7]回顾性总结了23例PBML的影像学检查,双侧多发16例,单侧多发16例,孤立性病变仅3例,粟粒样弥漫性病变罕见。
结节大小不等,自数毫米至数厘米,张雯月等[16]报道最大者5.2cm×6.5cm×7.6cm,也有报道最大可达15cm[17]。大部分呈散在随机分布,无好发部位[5,17];苗英等[18]报道的双肺弥漫粟粒状结节,以中下肺野居多。本文结节大小自0.3~3.0cm不等,按结节大小分为三组,大部分结节直径<20mm。
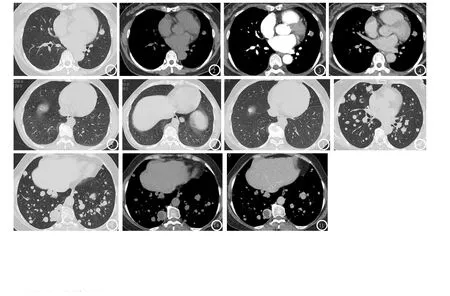
图1-4 患者女,48岁,子宫肌瘤术后6年,体检发现肺部结节半年。CT示左肺上叶见三个实性结节,最大结节位于左肺上叶舌段(图1-4),直径为1.6cm,内部密度均匀,无钙化,平扫CT值约为23-52Hu,增强后病灶明显均匀强化,CT值可达103Hu左右,病灶边界清楚,无分叶、毛刺,周边可见血管贴边征,无肺门、纵隔淋巴结肿大,无胸水征。图3、4血管贴边征(增强后病灶边缘可见线样强化血管影)。图5-7 患者女,48岁,子宫肌瘤术后10年,体检发现肺部结节二月余。CT示双肺上下叶各见一实性结节,直径分别为0.2cm、0.4cm、0.3cm、1.6cm,内密度均匀,无钙化,平扫CT值31Hu左右,此例患者未行增强扫描,病灶边界光整,无分叶、毛刺,无肺门、纵隔淋巴结肿大,无胸水征。左肺上叶结节术后2年,右肺下叶结节较前增大,直径由0.4cm增大至0.9m,余无明显变化。图5、6为2011年9月14日检查图片,图7 为2013年9月25日检查图片 显示右肺下叶结节较前增大。图8-11 患者女,54岁,17年前子宫肌瘤行全子宫切除术,体检发现肺部结节半月余。CT示双肺为多发大小不等实性结节、结节伴空洞,以双肺下叶分布为主,大小0.3~3.0cm不等,大部分实性结节密度不均匀,内可见低密度坏死区,所有结节均无钙化,平扫CT值约为-15~31Hu,增强后病灶不均匀强化,低密度坏死区未见强化,实质期CT值约为-15~115Hu,病灶边界清楚,部分结节可见分叶,无毛刺,无肺门、纵隔淋巴结肿大,无胸水征。图10 显示大部分实性结节伴低密度坏死区。
实性结节内大部分密度均匀[19],无钙化,较大结节可伴有低密度液化坏死,也可表现薄壁空洞型结节或结节伴偏心性空洞[13]。本文6例中4例表现多发实性结节,内密度均匀,无钙化,1例表现双肺为多发大小不等实性结节、结节伴空洞及薄壁空洞型结节,1例表现为双肺多发大小不等实性结节内伴有低密度度坏死区及结节伴偏心空洞, PBML的薄壁空洞型结节或结节伴空洞中的空洞发生机制尚未明确,可能与病例太少有关,或者在病灶空洞形成的早期而患者往往无相关临床表现未及时行影像检查有关,笔者在两例患者的随防过程中未发现病灶内的低密度坏死与空洞的形成有直接关系,也未发现薄壁空洞型结节的变化特征,鉴于本文有一例PBML影像表现(图3)为双肺多发大小不等结节,结节伴低密度坏死及偏心空洞,笔者倾向于空洞的形成可能与病灶内坏死的排出有关,因此本文在平扫CT征象中将以往报道[15]中提及的PBML囊性结节、囊实性结节归类为薄壁空洞及厚壁空洞;病灶增强扫描的特征在大部分报道中未见描述,部分个案报道实性结节无强化[11,19],谭国强等[20]报道两例PBML,双肺囊性或囊实性病变,增强扫描均可见强化,朱富新等[21]报道1例PBML,双肺多发实性结节增强后可见强化,本文6例中5例有行增强扫描,4例病变均有明显重度强化,其中1例PBML因病灶明显强化,实质期CT值可达103Hu左右,且伴有血管贴边征,而误诊为硬化型血管瘤,另1例双肺多发实性结节增强扫描明显强化,而误诊肺上皮样血管内皮细胞瘤;1例病变明显不均匀强化,病灶内见无强化的低密度坏死区,坏死区与周边明显强化的实性部分分界清晰;1例病灶增强扫描呈中度均匀强化误诊为恶性肿瘤肺部转移结节。
所见报道病灶边界均清楚、光整,较大结节可见分叶,无毛刺,周围无晕征及卫星灶,本文病例均符合上述征象,丁娟等[22]报道1例PBML病灶周围呈晕状,本文6个病例共709个病灶均未见晕征。一般不累及支气管内膜和胸膜,且无纵隔淋巴结肿大[23]。大部分无胸水征,仅见李静等[24]报道两侧胸腔内大量积液,本文6例均未见胸水征,与大部分报道相符。
PBML进展缓慢,本文1例在左肺上叶结节术后2年,右肺下叶结节较前增大。
3.3 鉴别诊断PBML临床症状及影像表现上均无特异性,需与肺部多发结节疾病相鉴别。一般来说,肺内的多发结节大多考虑为恶性转移结节,首先结节的良恶性鉴别诊断非常重要,两者的结节在CT上表现十分相似,根据本文病例中结节的表现及相关文献报道,PBML的结节边缘较恶性转移结节更清楚和光整,可分叶,但无毛刺,结节分布更随机,而恶性转移结节分布在肺周边及双下肺野较多,并常有胸水和纵隔淋巴结肿大,而且病变进展较快。
以薄壁空洞型结节或结节伴薄壁空洞表现为主的PBML,需与淋巴管肌瘤病鉴别,后者也常见于育龄期女性,其特征为双肺多发弥漫薄壁气囊,常可见气胸和乳糜胸,能见结节影者少见,仅5%左右[25-26]。
本文6例病例中5例做了增强扫描,4例增强后病灶均明显强化,其中1例表现为左肺上叶三个实性结节,增强后病灶明显均匀强化,CT值可达103Hu左右,最大结节周边可见血管贴边征,需与硬化型血管瘤鉴别,硬化型血管瘤也是一种良性肿瘤,好发于女性,结节边界清楚,部分病灶增强扫描明显强化,可见血管贴边征[27],表现为增强扫描后病灶边缘可见线样强化血管影,与部分PBML的CT表现也有相似之处,但硬化型血管瘤大约96%为孤立的病灶[28],大部分病灶密度不均匀,可见钙化和坏死。双肺实性结节明显强化的PBML,需与肺上皮样血管内皮细胞瘤鉴别,肺上皮样血管内皮细胞瘤是一种低度恶性肿瘤,也以女性多见,影像学表现为双肺散在多发小结节影,分布主要以两肺下叶多见,本文1例CT表现也是双肺多发结节,增强扫描结节明显强化,但肺上皮样血管内皮细胞瘤的多发结节内出现钙化被认为是其特点[29],而PBML的结节大部分密度均匀,无钙化。
总之,PBML少见,本院近8年才收集6例,多见于有子宫肌瘤病史患者,大部分患者有子宫手术(包括刮宫术、子宫肌瘤切除术和子宫切除术等)史,无典型临床表现,多为偶然发现。CT上若表现为双肺多发边缘光整、清楚的实性结节、薄壁空洞型结节或结节伴空洞,同时不伴纵隔及双肺门淋巴结肿大需考虑到PBML的可能,应仔细询问子宫肌瘤病史,本文最近1例患者的CT报告在总结了前面五例PBML的影像表现后,结合患者子宫肌瘤手术史,做出了考虑PBML的可能性报告,最终确诊仍依赖于普通病理学检查和免疫组化。
[1]Seo JB,Im JG,Goo JM,et a l.A t y p i c a l p u l m o n a r y metastasis: spectrum of radiologic findings[J].Radiographics,2001,21(2):403-417.
[2]袁涛.非典型肺转移的放射学表现[J].国外医学·临床放射学分册,2003,26(3):190-191.
[3] Esteban JM,Allen WM,Schaerf RH.Benign metastasizing leiomyoma of the uterus:histologic and immunohistochemical characterization of primary and metastatic lesions[J].Arch Pathol Lab Med,1999,123(10):960-962.
[4]Steiner PE. Metastasing fibroleiomyoma of the uterus:report of a case and review of the Literature[J]. AM J Pathol,1939,15(1):89-110.
[5]Abramson S,Gilkeson CR,Goldstein DJ, et al.Benign metastasizing leiomyoma:clinical,imaging,and pathologic correlation[J].AJR,2001,176(6):1409-1413.
[6] Goyle KK,Moore DF Jr,Garrett C,et al.Benign metastasizing leiomymatosis:case report and review[J].Am J Clin Oncol,2003,26(5):473-476.
[7] Horstmann JP,Pietra GG,Harman J A,et al.Spontaneous regression of pulmonary leiomyomas during pregnancy[J].Cancer,1977,39(1):314-321.
[8]Patton KT,Cheng L,Papavero V,et al.Benign metastasizing leiomyoma:telomere length and Clinicopathologic analysis[J].Modern Pathology,2006,19(1):130-140.
[9]Nucci MR,Drapkin R,Dal Cin P,et al. Distinctive cytogenetic profile in benign metastasizing leiomyoma:pathogenetic implications[J].Am J Surg Pathol,2007,31(5):737-743.
[10]路春华,高纪英,王岸聪,等.子宫良性转移性平滑肌瘤的临床病理分析[J].肿瘤防治杂志,2005,12(10):799-800.
[11]黄镇,李红兵.肺良性转移性平滑肌瘤一例影像表现[J].实用医学影像杂志,2013,14:465-468.
[12]Rusalleda N,Eixarch E,Pages M,et al.Leiomyomatosis peritonealis disseminate[J].Eur Radiol,2006,16(12):2879-2882.
[13]冯键,叶波,杨煜,等.肺良性转移性平滑肌瘤5例报道[J].中国肺癌杂志,2014,17(2):550-552.
[14]陈石,刘锐敏,张静莹,等.肺良性转移性平滑肌瘤一例诊疗体会及文献复习[J].中国呼吸与危重监护杂志,2013,12(5):472-476.
[15]罗泽如,冯素玲,高兴林.肺良性平滑肌瘤30例临床特征分析[J].国际呼吸杂志,2013,33(24):1857-1860.
[16]张雯月,李敏,杨红忠,等.肺良性转移性平滑肌瘤1例[J].中国肺癌杂志,2012,15(1):56-58.
[17]Allen MS.Multiple benign lung tumors(Review)[J].Semin Thorac Cardiovasc Surg,2003,15(3):310-314.
[18]苗英,张占春,杨海涛,等.肺转移性子宫平滑肌瘤1例临床病理分析并文献复习[J].临床与实验病理学杂志,2012,28(3):313-316.
[19]李惠章,潘纪戍,方芳等.良性转移性平滑肌瘤的CT表现[J].中华放射学杂志,2006,40(10):1017-1020.
[20]谭国强,龙晚生,马雁秀,等.良性转移的平滑肌的CT表现[J].放射学实践,2012,27(5):532-535.
[21]朱富新,孙恒.肺良性转移性平滑肌瘤(附1例临床与病理分析)[J].中国肿瘤临床,2011,38(9):533-535.
[22]丁娟,李惠民,肖湘生,等.不典型肺转移瘤的CT表现[J].临床放射学杂志,2004,23(12):1044-1047.
[2 3]N i Y,S h i G,W a n H,e t a l.P u l m o n a r y b e n i g n metastasizing leiomyoma:case report and review of the literature[J].Clin Exp Obstet Gynecol,2012,39(2):249-251.
[24]李静,彭芳,赵力.肺良性转移性平滑肌瘤1例并文献复习[J].健康研究,2013,33(2):120-122.
[25]蔡后荣,张湘燕,周贤梅.肺弥漫性病变[J].贵州科技出版社,2003,119-125.
[26]管庶春,何江波,曹丹,等.肺及腹膜后淋巴管肌瘤病一例及文献复习[J].罕少疾病杂志,2015,22(5):15-17.
[27]姚建莉,周鹏,曹英.31例硬化型血管瘤的CT表现[J].现代临床医学,2014,40(5):370-372.
[28]张永平,吴玲秀,刘建平.肺硬化型血管瘤的CT及病理学表现对照分析[J].浙江医学,2013,35(17):1582-1584.
[29]张莉,彭光明,郭元星,等.肺并发肝上皮样血管内皮瘤影像表现[J].医学影像杂志,2010,20(5):656-658.
(本文编辑: 刘龙平)
CT Diagnosis and Differential Diagnosis of Pulmonary Benign Metastasizing Leiomyoma
GUAN Hong-lian, CAO Dai-rong. Department of CT, Fuzhou Pulmonary Hospital of Fujian Province, Fuzhou 350008, Fujian Province, China
ObjectiveTo analyze the CT characteristics of pulmonary benign metastasizing leiomyoma (PBML) and improve the recognition of this disease.MethodsCT imaging features of 6 patients with PBML confirmed by histopathology were retrospectively reviewed. Imaging findings of the number, location, morphology, size,margin, inner structure and accompanying signs were assessed.ResultsAll cases were female with a history of hysteromyomectomy. The imaging of PBML manifest multiple and welldefined nodules. The distribution was random with a preference of inferior lobes.Nodules may appear as solid, cave with thin-wall or cystic-solid lesions and lobular types could appear on some instances. No burr was seen.Tumors revealed homogeneous or inhomogenous density and showed moderate to intense enhancement after administrating contrast agent while calcification and air bronchogram were rarely seen. Neither the swelling of mediastinum/hilar lymph nodes nor the dropsy of the pericardium/thorax was presented in any cases.ConclusionPBML is a rare disease with a history of hysteromyomectomy. When multiple well-defined nodules without swelling of the mediastinum/hilar lymph nodes or dropsy of the pericardium/thorax were manifested, a possibility of PBML should be considered .
Benign Metastasizing Leiomyoma; Neoplasm Metastasis; Tomography; X-ray Computed; Angiography
R734.2;R445.3
A
10.3969/j.issn.1672-5131.2017.11.004
官红莲
2017-09-18