经脐单孔腹腔镜手术治疗小婴儿卵巢囊肿的疗效分析
2017-11-15张文果王大佳张志波苏朋俊王维林刘彩霞
张文果 王大佳 张志波 苏朋俊 黄 英 王维林 刘彩霞
经脐单孔腹腔镜手术治疗小婴儿卵巢囊肿的疗效分析
张文果1王大佳1张志波1苏朋俊1黄 英1王维林1刘彩霞2
目的 总结本院近4年来应用经脐单孔腹腔镜辅助下微创治疗28例新生儿以及小婴儿卵巢囊肿的诊疗经验。 方法 收集2012年6月至2016年6月4年间由本院新生儿外科收治的年龄6个月以下新生儿及小婴儿卵巢囊肿患儿28例,回顾性分析其临床症状、发现时间、住院时间、囊肿大小、包块性质、影像学检查特点、产前干预措施、外科处理方式、术后病理检查及随访结果。 结果 28例患儿中单侧23例,双侧5例。年龄1个月以下者11例,1~3个月者11例,3~6个月者6例。27例表现为腹部肿块,1例表现为腹胀。产前发现20例,其中1例行产前超声引导下囊肿穿刺减压。住院时间4~20 d,平均7.5 d。彩超示囊肿大小为4~5 cm者11例,5~10 cm者15例,>10 cm者2例。28例患儿均采取经脐单孔腔镜协助下微创手术治疗。行患侧附件切除术15例,行单纯囊肿切除术13例。病理回报卵巢单纯性囊肿21例,卵巢滤泡囊肿4例,卵巢浆液性囊肿3例。本组患儿均获治愈,随访无复发。 结论 经脐单孔腹腔镜辅助下微创治疗新生儿及小婴儿卵巢囊肿安全易行,疗效较好。对于腹腔囊性包块>5 cm者或随访观察囊肿不能消退甚至增长者,需采取手术治疗;<5 cm不能排除来源于卵巢或其他部位者应予探查性手术治疗。对于产前已发现的巨大囊肿,必要时可行胎儿期穿刺减压等微创手术治疗。
腹腔镜;卵巢囊肿;外科手术;婴儿,新生
新生儿卵巢囊肿是最常见的新生儿腹腔囊性肿物之一,随着产前超声的发展及普及,大部分卵巢囊肿可在胎儿期就被检测出来,导致新生儿期卵巢囊肿的发病率明显增加。新生儿卵巢囊肿绝大多数是良性的,多为单侧,也有少数为双侧,其主要组织病理类型有卵泡囊肿、浆液性囊肿、黄素化囊肿,也有少数畸胎瘤的报道。绝大部分的新生儿卵巢囊肿无明显的急腹症表现,仅表现为腹部包块,部分可自行消退,但也有部分患儿可出现囊肿出血、坏死、钙化等,从而引起腹胀、腹痛、泌尿系等症状,严重者可出现蒂扭转、卵巢坏死。近年来,我们应用经脐单孔腹腔镜手术治疗新生儿期及小婴儿期的卵巢囊肿,取得了良好的效果,现报告如下。
材料与方法
一、临床资料
收集2012年6月至2016年6月间在本院接受经脐小切口腹腔镜微创手术治疗的新生儿和小婴儿卵巢囊肿病例28例。年龄1个月以下者11例,1~3个月者11例,3~6个月者6例。年龄范围3~157 d,平均年龄39 d。体重3 200~8 000 g,平均体重4 842 g。28例中,20例在母孕期产检时即发现腹腔囊性包块,余8例均为无意间发现,其中1例因胎儿期囊肿巨大行产前超声引导下囊肿穿刺减压。28例患儿入院后行彩超提示单纯囊性肿物者18例,复杂型囊肿者10例,其中囊肿4~5 cm者11例,5~10 cm者15例,>10 cm者2例。
二、治疗方法
28例患儿术前经临床、腹腔三维超声及术前常规检查确认无手术禁忌后采取经脐小切口单孔腹腔镜(26038AA,Storz)手术治疗。方式如下:①全麻:采用气管插管吸入麻醉。②患儿取仰卧位,根据病变位置取脐轮左侧或右侧切口约1 cm,提起腹壁皮肤,直视下置入单孔腹腔镜10mm Trocar,注入CO2制造气腹,CO2流量3 L/min,气腹压力7~8 mmHg。③于Trocar内置入内视镜,头低位,置入无损伤抓钳,镜下双侧卵巢探查。探查囊肿大小、活动与否、包块性质、边界、包膜、粘连、钙化等。④在腹腔镜监视下采用20 mL注射器配6号针头经脐部穿刺抽出囊肿内液体或经镜下吸引器吸出囊内液体,穿刺时注意避免囊肿破裂污染盆腹腔,在抽吸囊内液体降低囊肿压力的同时用镜下抓钳钳夹囊肿,经Trocar孔提出腹壁外(图1)。根据囊肿大小适当延长脐部切口。⑤根据具体情况行囊肿切除术或患侧附件切除术。⑥根据术中情况可行温盐水冲洗盆腹腔。释放气腹,依次缝合脐部切口。
三、随访方法
随访方式为复诊及电话随访,随访截止日期为本研究调查结束之日,即2016年6月1日,获随访28例,平均随访时间3.4年。
结 果
28例患儿均耐受手术操作,无一例中转开腹。患儿卵巢囊肿均较游离,与周围组织无粘连,可顺利经脐部提出腹壁外。卵巢囊肿伴卵巢扭转坏死者15例,15例均为扭转伴坏死,其中囊肿大小4~5 cm者6例,5~10 cm者9例,左侧7例,右侧8例,发生扭转坏死的病例中10例为1个月以上小婴儿,仅1例为1个月以下新生儿。发生扭转坏死者,术中均行患侧附件切除术,切除附件为患侧卵巢及输卵管;13例行单纯囊肿切除术,保留卵巢组织。手术时间36~56 min,平均45 min。术后6~24 h内恢复喂养,术后2~4 d出院。术后病理回报:卵巢单纯性囊肿21例,其中伴出血坏死14例(图2,图3),约占61.9%;卵巢滤泡囊肿4例,未见出血坏死(图4);卵巢浆液性囊肿3例,伴出血坏死1例(图5,图6)。28例手术患儿术中术后均无并发症发生,术后切口愈合良好,随访超声检查无复发,脐部未见明显瘢痕(图7)。
讨 论
新生儿卵巢囊肿是女性新生儿中较为常见的腹部肿物之一,TehraniFHE等[1]报道在女性胎儿中发生率约30%,其中包括终止妊娠及产后28 d内死亡的患儿。新生儿卵巢囊肿的病因尚未明确,因其多具有激素依赖性,推测母体和胎盘激素(如HCG)的过度刺激可能与胎儿卵巢囊肿的发生有关[2]。Güran T[3]等人的研究认为胎儿的甲状腺功能减退和先天性肾上腺素增多所导致的21-Hy-droxylase或11β-hydroxylase缺乏也会导致卵巢囊肿的形成,但目前尚未有定论。此外,母亲患子痫、糖尿病、多胎妊娠及妊娠并发同种免疫反应时,胎盘产生大量HCG,胎盘激素分泌失调可导致卵巢囊肿的发生。曾有报道20例囊肿新生儿的母亲中就有5例糖尿病、2例先兆子痫、1例Rh血型不相容[4,5]。
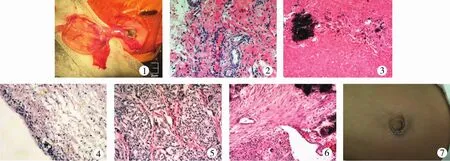
图1 术中将卵巢囊肿经脐部切口提出; 图2 卵巢单纯性囊肿的囊壁病理图:纤维囊壁组织,未见明显衬覆上皮; 图3卵巢单纯性囊肿合并坏死及钙化病理图:组织出血坏死,局灶钙化; 图4 卵巢滤泡囊肿的囊壁病理图:囊壁内衬卵泡膜样细胞; 图5 卵巢浆液性囊肿的囊壁病理图:囊壁被单层柱状上皮; 图6 卵巢浆液性囊肿合并出血坏死及钙化:纤维囊壁组织,部分出血坏死,见大片钙化,局灶衬柱状上皮; 图7 术后脐部切口愈合良好。Fig.1 Ovarian cysts were removed through umbilicus; Fig.2 Cystic wall pathology of ovarian simple cyst:fibrouswall tissuewithout no obvious lining epithelium; Fig.3 Ovarian simple cyst with necrosis and calcification:tissue hemorrhagic necrosis and focal calcification; Fig.4 Cystic wall pathology of ovarian follicular cyst:capsulewall lined with lobes of follicular cells; Fig.5 Cystic wall pathology of ovarian serous cyst:capsule wall covered with monolayer columnar epithelium; Fig.6 Ovarian serous cyst with hemorrhage,necrosis and calcification:fibrouswall tissue,partial hemorrhagic necrosis,large tracts of calcification and focal columnar epithelium; Fig.7 Umbilical incision healed well post-operation.
一、卵巢囊肿的诊断与鉴别
随着超声的发展及产前诊断的普及,胎儿卵巢囊肿的产前检出率近年明显上升。本组28例病例中胎儿期已经发现的有20例,约占全部病例的69%。单纯的卵巢囊肿通常无症状,并有一定自限性,但少数体积巨大或复杂型卵巢囊肿可能会出现囊肿扭转、囊内出血、甚至引起卵巢坏死等较严重的并发症。为了最大限度的保留卵巢及其功能,早诊断早治疗就显得尤为重要。产前超声检查准确、方便、经济、实时、可重复检查,可作为首选的检查方法。胎儿卵巢囊肿根据声像图表现可将其分为两种类型:①无回声型(单纯型):囊肿壁薄、光滑,内部透声好,后方回声增强,文献报道该类型占77%,本组病例中单纯型约占64.3%。②混合回声型(复杂型):囊肿呈混合性回声及无回声,壁较厚,内部见不规则等回声或高回声,该类型约占23%,此型多合并囊肿内出血或囊肿扭转[6]。本组病例中复杂型约占35.7%。操作者的经验和高分辨率的彩超可提高诊断率。此外,检查时机的选择也很重要,本组胎儿期发现的20例卵巢囊肿平均发现孕周约为31.8周。目前提倡孕22~28周要进行详尽的三维超声检查,尽量避免胎儿卵巢囊肿的漏诊。由于超声检查显示病变范围较小,视野局限,记录的图片只能显示病变局部,对周围结构显示欠清晰。因此,超声检查的特异性有限,需要与胎儿腹部常见的囊性病变如肠系膜囊肿、肾囊肿、淋巴管瘤、脐尿管囊肿、胆总管囊肿和大网膜囊肿及胎粪性腹膜炎等进行鉴别。肠系膜囊肿中较常见的类型是囊性淋巴管瘤,常为多房囊性肿块,与肠管不相通。另外需要与卵巢囊肿鉴别的主要是囊肿型肠重复畸形,其主要超声表现:呈圆形或椭圆形囊性无回声区,位于胎儿腹腔内,根据其发生的肠管部位不同表现亦不同。本组病例中4例超声提示肠重复畸形可能性大,完善异位胃黏膜显像检查后未见异常放射性浓聚。1例超声不能除外肠系膜囊肿或淋巴管瘤,完善CT后提示囊肿与卵巢关系密切。综上,卵巢囊肿的诊断需要紧密结合病史、查体和辅助检查,依据超声提示进一步完善相关检查以明确囊肿性质及来源。
二、卵巢囊肿的管理方式
新生儿卵巢囊肿的治疗方法包括保守观察和积极的外科干预。对于直径<5 cm的单纯性卵巢囊肿优先选取保守观察。Foley PT等[7]研究认为卵巢囊肿对母体激素存在依赖,随着母体激素的撤退,囊肿可逐步自行消退,认为保守观察是安全有效的,只有出现临床症状时才应进行外科干预。
对于直径>5 cm的卵巢囊肿优先选择外科干预。但是也有保守观察后好转的特例,Aamir M等[8]研究对1例巨大卵巢囊肿的保守治疗证实了这一点。积极的外科干预包括产前的宫内囊肿减压以及产后的外科手术治疗。但产前的宫内囊肿减压尚存在争议:对于直径>5 cm囊肿尤其是在胎儿时期已经发现的巨大或复杂的卵巢囊肿,早期进行宫内囊肿减压,可以有效防止囊肿扭转、出血等严重并发症,积极保留卵巢功能[9-11];也有报道称胎儿期囊肿减压后囊肿的产前复发率约为76.9%,其次即使是在超声引导下的囊肿穿刺减压也可能会出现胎儿损伤、腹膜炎、早产以及潜在的恶性肿瘤播散等潜在危险[12,13]。本组病例中有1例因胎儿期腹腔囊肿巨大出现胎心受压等征象,胎儿期进行囊肿穿刺减压,手术过程顺利,术后患儿胎心受压得到缓解,但术后1周囊肿再次增长,出现胎动异常给予剖宫产娩出。患儿生后1周于本院行经脐小切口单孔腹腔镜微创手术治疗,手术过程顺利,术后患儿恢复良好,术后6 h恢复喂养,术后3 d出院。综合患儿病史,胎儿期穿刺减压虽暂时缓解脏器受压,但有可能会造成患儿早产,同时穿刺可能会改变囊肿壁的形状和囊壁厚度,影响对囊肿性质及来源的判断,其可行性有待进一步证实。
Dimitraki M等[14]回顾性分析16例新生儿期卵巢囊肿的诊疗过程发现:连续的超声检查可以辅助对卵巢囊肿管理方法的制定,当检测到胎儿卵巢囊肿时,应进行连续超声检查。大多数囊肿可在出生后12个月内自发消退,只有直径>5 cm的有症状的囊肿或囊肿不能消退或扩大时,应予以治疗。对于新生儿期发现的范围较小的、无症状的单纯性卵巢囊肿可动态超声检测,保守观察治疗。但对于直径>5 cm的囊肿或复杂性囊肿则应积极外科干预[15]。本次纳入病例中,17例囊肿>5 cm的患儿积极给予手术治疗:8例合并卵巢囊肿蒂扭转,9例为单纯性卵巢囊肿。11例直径为4~5 cm的患儿:2例保守观察见囊肿增长,遂行手术治疗,其中1例术中探查患侧卵巢坏死;9例因术前超声及MR等检查不能确定囊肿来源及性质,且家属强烈要求手术治疗给予腹腔镜探查术,术中证实囊肿来源于卵巢,其中1例因合并卵巢囊肿蒂扭转切除患侧卵巢,其余给予卵巢囊肿切除术。综合本次病例回顾性分析及文献查阅,总结当遇见以下情况时,应积极外科干预,尽量保留卵巢组织:①囊肿体积巨大:卵巢囊肿发生扭转或无扭转而发生囊内出血、囊壁坏死的几率与囊肿体积有关。本院以直径>5 cm作为手术标准。②复杂型囊肿:存在囊肿扭转、出血、坏死的可能性,应手术治疗。③囊肿不消退:对于较大囊肿,出生后观察6个月仍无消退迹象,即应手术,以避免日后发生囊肿扭转累及附件。④不能排除卵巢畸胎瘤者。⑤出现异常腹部体征:腹痛、腹胀及腹部包块。
三、卵巢囊肿的治疗方式
新生儿期及小婴儿期卵巢囊肿的外科干预措施包括开腹手术和腹腔镜手术。自1995年第一次使用腹腔镜治疗新生儿卵巢囊肿后,微创手术逐步取代了传统的开腹手术,而又在随后的不断摸索中开创了一种新的手术方式:腹腔镜辅助下经脐单切口囊肿切除术(laparoscopic-assisted transumbilical extracorporeal cystectomy,LATEC)。与传统开腹手术比较,LATEC具有切口小,探查对侧容易等优点,而开腹手术对于较大及复杂的卵巢囊肿则更容易施行[16]。LATEC有利于探查与诊断的同时,也具有更好的美容效果及安全性[17-21]。Kozlov Iua等[22]通过对新生儿卵巢囊肿的不同治疗方案作出更细致的评估及对比,证实腹腔镜手术时间更短,可更早恢复肠内喂养,疗效明显优于传统手术。我们认为LATEC手术安全可行,相比传统手术有以下优势:①术后盆腹腔粘连少,组织创伤小,手术无需开腹,没有纱布和手对组织的刺激,对周围组织的影响小,对内环境的干扰小,减少了术后并发症的发生。②手术视野清晰,效果直观,有利于更加仔细的探查。③创伤小,恢复快,腹部不留明显手术瘢痕。④手术时间短,术后可早期肠内喂养。我们于术中采取相对较小的腹腔气压,未见气腹不耐受者,而手术时间的缩短对于新生儿及小婴儿的预后也有着积极的影响。总之,经脐单孔腹腔镜辅助下微创治疗新生儿及小婴儿卵巢囊肿安全易行,疗效较好,值得推广。
1 Tehrani FHE,Kavehmanesh Z,Kaveh M,et al.Neonatal ovarian cyst:a case report[J].Iranian Journal of Pediatrics,2007,17(4):379—382.
2 Mudholkar VG,Acharya AS,Kulkarni AM,et al.Antenatally diagnosed neonatal ovarian cystwith torsion[J].Indian Journal of Pathology&Microbiology,2011,54(1):228—229.DOI:10.4103/0377—4929.77426.
3 Güran T,Yesil G,Güranö,et al.A giant ovarian cyst in a neonate with classical 21-hydroxylase deficiency with very high testosterone levels demonstrating a high-dose hook effect[J].Journal of Clinical Research in Pediatric Endocrinology,2012,4(3):151—153.DOI:10.4274/jcrpe.685.
4 Dera-Szymanowska A,Ropacka-Lesiak M,Bl aszczyńskiM,et al.Torsion of adnexal cyst in utero-case report[J].Archives of Perinatal Medicine,2012,18(4):229—233.
5 Shimada T,Miura K,Gotoh H,et al.Management of prenatal ovarian cysts[J].Early Human Development,2008,84(6),417—420.DOI:10.1016/j.earlhumdev.2007.12.002.
6 Monnery-NochéM,Auber F,Jouannic J,et al.Fetal and neonatal ovarian cysts:is surgery indicated?[J].Prenatal Diagnosis,2008,28(1):15—20.DOI:10.1002/pd.1915.
7 Foley PT,Ford WDA,McEwing R,et al.Is Conservative Management of Prenatal and Neonatal Ovarian Cysts Justifiable?[J].Fetal Diagnosis&Therapy,2005,20(5):454—458.DOI:10.1159/000086831.
8 Aamir M,Punia H,Dalal P,et al.Conservative management of a large neonatal ovarian cyst:a case report[J].Journal of Clinical&Diagnostic Research,2015,9(4):04—05.DOI:10.7860/JCDR/2015/12717.5805.
9 Bagolan P,Giorlandino C,Nahom A,et al.The managementof fetal ovarian cysts[J].Journal of Pediatric Surgery,2002,37(1):25—30.
10 Noia G,RiccardiM,ViscontiD,etal.Invasive fetal therapies:approach and results in treating fetal ovarian cysts[J].Journal of Maternal-fetal&Neonatal Medicine,2012,25(3):299—303.DOI:10.3109/14767058.2011.574300.
11 Gallagher TA,Lim-Dunham JE,Vade A,et al.Sonographic appearance of ruptured ovarian cyst in the neonatal period[J].Journal of Clinical Ultrasound,2008,36(1):53—55.DOI:10.1002/jcu.20362.
12 Monnery-Noche ME,Auber F,Jouannic JM,et al.Fetal and neonatal ovarian cysts:is surgery indicated?[J].Prenatal Diagnosis,2008,28(1):15—20.DOI:10.1002/pd.1915.
13 Chiaramonte C,Piscopo A,Cataliotti F.Ovarian cysts in newborns[J].Pediatric Surgery International,2001,17(2—3):171—174.
14 Dimitraki M,Koutlaki N,Nikas I,et al.Fetal ovarian cysts.Our clinical experience over 16 cases and review of the literature[J].Journal of Maternal-fetal&Neonatal medicine,2012,25(3):222—225.DOI:10.3109/14767058.2011.575484.
15 王睿,周崇高,李碧香,等.3月龄以下婴儿卵巢囊肿34例诊疗分析[J].临床小儿外科杂志,2015(4):302—304.Wang R,Zhou CG,Li BX,et al.Clinical analysis to 34 neonatal ovarian cysts[J].JClin Ped Sur,2015(4):302—304.
16 Schenkman L,Weiner TM,Phillips JD.Evolution of the surgicalmanagement of neonatal ovarian cysts:laparoscopic-assisted transumbilical extracorporeal ovarian cystectomy(LATEC)[J].Journal of Laparoendoscopic&Advanced Surgical Techniques,2008,18(4):635—640.DOI:10.1089/lap.2007.0193.
17 Marinkovic S,Jokic R,Bukarica S,et al.Surgical treatment of neonatal ovarian cysts[J].Medicinski Pregled,2011,64(7—8):408—412.
18 Zampieri N,Mantovani A,Scire G,etal.Neonatal surgery for giant floating abdominal cysts in females:clinical and surgicalmanagement[J].Journal of Pediatric&Adolescent Gynecology,2014,27(5):271—273.DOI:10.1016/j.jpag.2013.11.012.
19 Cho MJ,Kim DY,Kim SC.Ovarian Cyst Aspiration in the Neonate:Minimally Invasive Surgery[J].Journal of Pediatric&Adolescent Gynecology,2015,28(5):348—353.DOI:10.1016/j.jpag.2014.10.003.
20 Pujar VC,Joshi SS,Pujar YV,et al.Role of laparoscopy in themanagementof neonatal ovarian cysts[J].Journal of Neonatal Surgery,2014,3(2):16.
21 卢朝祥,李鹏,王琪,等.3月以下小婴儿卵巢囊肿诊治经验[J].临床小儿外科杂志,2017,16(3):255—258.DOI:10.3969/j.issn.1671—6353.2017.03.013.Lu CX,Li P,Wang Q,et al.Diagnosis and treatment of ovarian cysts infants aged under 3months[J].JClin Ped Sur,2017,16(3):255—258.DOI:10.3969/j.issn.1671—6353.2017.03.013.
22 Kozlov Iua,Novozhilov VA,Rasputin AA,et al.Hybrid surgery for the treatment of ovarial cysts in newborns[J].Khirurgiia,2013,4(11):40—45.
Treatment of infantile ovarian cyst by laparoscopic-assisted transumbilical extracorporeal cystectomy.
Zhang Wenguo1,Wang Dajia1,Zhang Zhibo1,Su Pengjun1,Huang Ying1,Wang Weilin1,Liu Caixia2.1.Department of Pediatric Surgery;2.Departmentof Gynecology&Obstetrics,Shengjing Hospital of China Medical University,Shenyang 110004,China.Corresponding author:Wang Dajia,Email:wangdj@sj-hospital.org
Objective To summarize the clinical experiences of28 infants ovarian cysts treated by laparoscopic-assisted transumbilical extracorporeal cystectomy(LATEC)in the last 4 years.M ethods Twentyeightneonatal and small infancy ovarian cystswere collected from June2012 to June2016.Retrospective analysis their clinical symptoms,discovery time,length of hospitalization,cyst size and nature,imaging characteristics,prenatal intervention,surgical treatment,postoperative pathologicalexamination and follow-ups.Results The involved sideswere unilateral(n=23)and bilateral(n=5).Themonthly ageswere<1(n=11),1-3(n=11)and 3-6(n=6).Themanifestations included abdominalmass(n=27)and abdominal distension(n=1).20 cases were found in fetal period,of which 1 case was treated by prenatal ultrasound guided cyst decompression.The average length of hospitalization was 7.5(4-20)days.The sizes of ovarian cyst size were 4-5 cm(n=11),5-10 cm(n=15)and>10 cm(n=2).All patients underwent laparoscopic-assisted transumbilical extracorporeal cystectomy(LATEC),including excision of ipsilateral appendectomy(n=15)and simple cystectomy(n=13).The natures of ovarian cystwere simple(n=21),follicular(n=4)and serous(n=3).All28 caseswere cured and remained recurrence-free during follow-ups.Conclusion LATEC is both safe and effective for neonatal and infantile ovarian cysts.When abdominal cysticmass is larger than 5 cmor cysts fail to disappear and even expand further,surgery is required.When cyst size is<5 cm but its origin comes from ovary or other sites,exploratory surgery is indicated.For huge cysts in fetus,it is necessary to perform such a fetalmini-invasive procedure as puncture decompression.
Laparoscopes;Ovarian Cysts;Surgical Procedures,Operative;Infant,Newborn
10.3969/j.issn.1671—6353.2017.05.015
国家自然科学基金(编号:81270436);2014年公益性行业科研专项项目(编号:201402006);国家临床重点学科建设项目(编号:GWBYH[2013]544)
1.中国医科大学附属盛京医院小儿外科(辽宁省沈阳市,110004);2.中国医科大学附属盛京医院妇产科(辽宁省沈阳市,110004)
王大佳,Email:wangdj@sj-hospital.org
2017—01—28)
本文引用格式:张文果,王大佳,张志波,等.经脐单孔腹腔镜手术治疗小婴儿卵巢囊肿的疗效分析[J].临床小儿外科杂志,2017,16(5):482—486.
10.3969/j.issn.1671—6353.2017.05.015.
Citing this article as:ZhangWG,Wang DJ,Zhang ZB,et al.Treatment of infantile ovarian cyst by laparoscopic-assisted transumbilical extracorporeal cystectomy[J].JClin Ped Sur,2017,16(5):482—486.DOI:10.3969/j.issn.1671—6353.2017.05.015.
