骨搬移技术应用于胫骨骨缺损的临床观察
2017-11-14杨东生姚泽鹏林俊彬方锦泽
杨东生 姚泽鹏 林俊彬 方锦泽
骨搬移技术应用于胫骨骨缺损的临床观察
杨东生 姚泽鹏 林俊彬 方锦泽
目的 探讨骨搬移技术应用于胫骨骨缺损的安全性及疗效。方法 选取2013年12月至2015年12月我院收治的胫骨骨缺损患者63例,分为观察组(32例)与对照组(31例)。观察组患者采用骨搬移技术治疗,对照组患者接受同侧带蒂腓骨转移术治疗。比较两组患者的骨折愈合情况、并发症发生情况、Barid⁃Jackson评分以及HHS评分。结果 观察组患者骨性愈合时间显著短于对照组患者(P<0.01),Paley评分显著高于对照组患者(P<0.01)。组间比较显示,治疗后,观察组患者Barid⁃Jackson评分和HHS评分均优于对照组患者(P<0.05)。观察组不良反应发生率更低(P<0.05)。结论 骨搬移技术应用于胫骨骨缺损的临床治疗,操作简便,能够缩短患者术后愈合周期,改善踝关节与膝关节功能,有利于患者康复。
胫骨;骨缺损;骨搬移;疗效
由骨折感染不愈合导致的节段性骨缺损治疗时间长、操作复杂、复发率高,严重危害患者健康,也是骨科领域的难点问题[1]。传统治疗手段包括彻底清创和清除感染组织等,但由于死骨被增生骨组织包裹,治疗药物无法充分渗入,导致病灶迁延不愈[2]。骨搬移技术能够通过环形外固定、股延长、骨搬移等方法牵拉新骨填补骨缺损,近年来在胫骨骨缺损临床治疗中正被逐渐推广。本研究选取2013年12月至2015年12月我院收治的胫骨骨缺损患者63例,探讨骨搬移技术应用于胫骨骨缺损的安全性及疗效。结果令人满意,现报道如下。
1 资料与方法
1.1 一般资料
选取2013年12月至2015年12月我院收治的胫骨骨缺损患者63例,其中男性42例,女性21例,年龄范围21~57岁,平均(41.5±8.6)岁。根据Cierny⁃Mader成人骨髓炎分类,Ⅲ型29例,Ⅳ型34例。术后骨不连、病灶清除后骨缺损长度2~11 cm。患者型胫骨骨折手术1~6次,平均2.8次。其中32例为闭合性骨折内固定术治疗,31例为腔骨开放性骨折。纳入标准:①年龄18~70岁;②临床与影像学确诊为创伤或骨髓炎导致的胫骨阶段性骨缺损;③临床资料完整,签署知情同意书,且随访12个月以上。排除标准:①合并重要脏器器质性病变;②合并凝血功能障碍;③合并高血压、糖尿病等慢性病变;④合并精神类疾病,无法配合治疗者。将选择的患者分对照组(31例)与观察组(32例),两组患者基线资料差异无统计学意义(P>0.05),具有可比性。

表1 一般资料比较
1.2 方法
观察组患者采用骨搬移技术治疗,具体为:取仰卧位,常规麻醉、消毒、铺巾。在原手术切口切开皮肤,逐层分离,充分暴露并清除坏死组织。取出内固定,冲洗创口,并对骨缺损长度进行评估。若缺损程度>3 cm,则在胫骨上段或下段干骺端截骨,行骨搬移,术中根据患者感染情况决定Ⅰ期或Ⅱ期手术。若缺损程度≤3 cm,则将患者腓骨打断并行骨搬移短缩延长术。在小腿相应部位套入外固定架模块,分别在胫骨远、近端放置1个钢环,搬移骨块放置2个钢环,各钢环上用2枚克氏针交叉施加拉力后固定,将Ilizarow外固定架置于骨缺损远近端和胫骨平台下,调整骨折对位线方向后固定。于胫骨结节下方截骨,并撑开截骨端以确保截骨处完全切断。冲洗术区、放置引流管,逐层缝合。术后,以0.25 mm/6 h速度将固定延长一周,直至骨缺损端汇合,之后对骨缺损断端加压,使缺损股愈合。同时给予积极抗感染等对症治疗。
对照组患者接受同侧带蒂腓骨转移术治疗,具体为:取侧卧位,常规麻醉,患侧小腿后侧行弧形切口,逐层分离,并根据骨缺损部位选择腓骨瓣截取位置与血管蒂。根据截取腓骨长度与两端形状,在胫骨两端凿槽,并将带蒂腓骨嵌入,分别使用2枚皮质骨螺钉固定于胫骨上。打磨下胫腓联合处植骨融合,2枚松质骨螺钉固定后逐层缝合。术后给予积极抗感染等对症治疗。详见图1。

图1 A男性,43岁,右侧胫骨开放性骨折;B胫骨正侧位X线片示,患者于员外接受外固定支架治疗后并发胫骨骨髓炎,胫骨骨缺损;C于我院清创后性骨搬移技术治疗,正侧位X线片示外固定牢固,骨缺损8 cm
1.3 观察指标
对所有患者进行至少12个月的随访,随访期间每4周进行X线复查,以观察骨痂情况和骨性愈合时间。同时使用Barid⁃Jackson评分和HHS评分对踝关节功能与膝关节功能进行评价。统计患者各项术后并发症的发生情况。
1.4 统计学方法
使用SPSS20.0软件包进行统计学分析,验证数据正态分布性,计量资料使用t检验,计数资料使用卡方检验。以α=0.05为检验标准。
2 结果
2.1 术后一般情况
观察组32例患者术后均达到一期愈合,骨搬移区新区骨组织生长良好,并达到骨性愈合,窦道消除,无针道感染发生。其中11例缺损程度>3 cm,行两缺损端清创术和自体骨开放植骨术后骨折再愈合,21例损程度≤3 cm,则打断腓骨行两缺损端加压愈合。对照组患者有2例术后骨髓炎复发导致断端不愈合,局部抗生素冲洗引流及二次手术后愈合。
2.2 骨缺损愈合情况比较
病灶清除后,对照组与观察组患者骨缺损长度分别为6.7±2.1 cm和6.3±1.9 cm,差异无统计学意义(P>0.05)。而观察组患者骨性愈合时间显著短于对照组患者(P<0.01),Paley评分显著高于对照组患者(P<0.01)。详见表2。

表2 骨缺损愈合情况比较
2.3 踝关节与膝关节功能比较
治疗前,两组患者Barid⁃Jackson评分和HHS评分差异无统计学意义(P>0.05)。接受不同治疗后,随访第12个月时,两组患者Barid⁃Jackson评分和HHS评分均较治疗前有所改善(P<0.05)。进一步进行组间比较显示,治疗后,观察组患者Barid⁃Jackson评分和HHS评分均优于对照组患者(P<0.05)。详见表3。
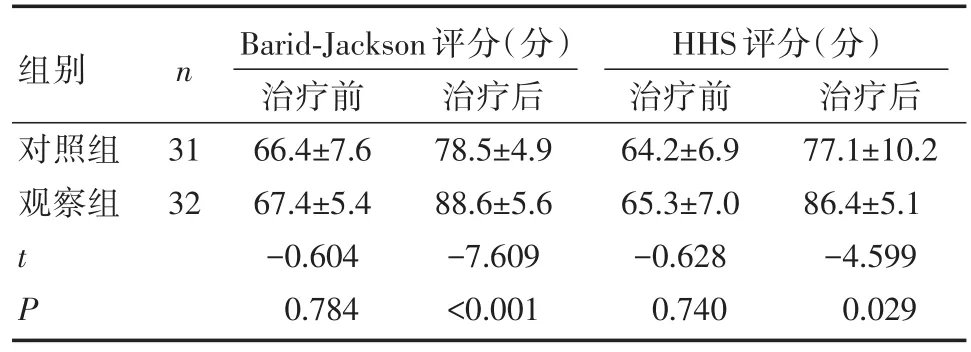
表3 踝关节与膝关节功能比较
2.4 安全性比较
截止术后第12个月,对照组患者不良反应发生率为25.81%,观察组患者不良反应发生率为6.25%,两组相比,观察组不良反应发生率更低(P<0.05)。详见表4。

表4 安全性比较
3 讨论
创伤与骨髓炎是导致骨缺损的常见原因,尤其是作为胫骨开放性骨折术后常见并发症的胫骨骨髓炎,在手术治疗的过程中极易因为死骨的存在导致死腔形成,产生长段骨缺损[3]。对于此类原因造成的骨缺损,目前临床上多采用负压引流术与带蒂肌瓣填充术以及数月后的植骨进行治疗[4]。由于传统治疗方法周期长,操作复杂,使骨髓炎在恢复的过程中极易复发,甚至产生骨不连或肢体不等长等并发症。
近年来,骨搬移技术越来越多地被应用于长骨骨缺损的临床治疗,该技术已是目前该领域的研究热点[5-6]。本研究中使用骨搬移技术对观察组32例胫骨骨缺损患者进行治疗,结果显示观察组患者术后Barid⁃Jackson评分与HHS评分均优于使用带蒂肌瓣填充术治疗的对照组患者。提示骨搬移技术治疗胫骨骨缺损的临床效果较好,且患者恢复快。由于骨搬移技术能够通过对组织缓慢牵拉产生张力,刺激组织的再生能力与可塑性。骨搬运还可以促进骨骼与周围神经、血管等组织同步生长。本组病例治疗结果也显示,骨搬移技术治疗胫骨骨髓炎伴长段骨缺损有治疗周期短、手术创伤小、降低骨髓炎复发率的优势。有学者报道,将三维外固定架固定于骨缺损处1周后,对胫骨干骺端进行截骨与骨搬移,并以固定速度使断端生长,能够将骨性愈合时间缩短至2~3个月[7],这与本研究结果一致。
但在并发症方面,由于骨搬移技术需使用钢针对患肢进行长期固定,有报道称其易导致患者发生针道感染[8]。同时,术中钢针的穿刺可能损伤患者神经或血管。因此,需要术者谨慎操作,且对相关解剖知识熟练掌握。在本研究中,观察组患者针道感染发生率并未高于对照组患者,且总不良反应发生率甚至低于对照组患者,提示骨搬移技术在某些方面能够降低术后并发症的发生,也可能由于并研究样本量较小导致,有待于进一步研究。
综上所述,骨搬移技术应用于胫骨骨缺损的临床治疗,操作简便,能够缩短患者术后愈合周期,改善踝关节与膝关节功能,有利于患者康复。
[1] Peltola MJ,Aitasalo KM,SuonpääJT,et al.In vivo model for frontal sinus and calvarial bone defect obliteration with bioac⁃tive glass S53P4 and hydroxyapatite[J].J Biomed Mater Res,2001,58(3):261-269.
[2] Luca L,Rougemont AL,Walpoth BH,et al.Injectable rhBMP⁃2⁃loaded chitosan hydrogel composite:osteoinduction at ecto⁃pic site and in segmental long bone defect[J].JBiomed Mater Res,2011,96A(1):66-74.
[3] Li S,Huang KJ,Wu JC,et al.Peripheral blood⁃derived mes⁃enchymal stem cells:candidate cells responsible for healing critical⁃sized calvarial bone defects[J].Stem Cells Transl Med,2015,4(4):359-368.
[4] Fishero BA,Kohli N,Das A,et al.Current concepts of bone tissue engineering for craniofacial bone defect repair[J].Crani⁃omaxillofac Trauma Reconstr,2015,8(1):23-30.
[5] Fürmetz J,Soo C,Behrendt W,et al.Bone transport for limb reconstruction following severe tibial fractures[J].Orthop Rev,2016,8(1):6384.
[6] Mora⁃Macías J,Reina⁃Romo E,Morgaz J,Domínguez J.In vivo gait analysis during bone transport[J].Ann Biomed Eng,2015,43(9):2090-2100.
[7] Peng J,Min L,Xiang Z,et al.Ilizarov bone transport com⁃bined with antibiotic cement spacer for infected tibial nonunion[J].Int JClin Exp Med,2015,8(6):10058-10065.
[8] Giannoudis PV.Treatment of bone defects:Bone transport or the induced membrane technique[J]?Injury,2016,47(2):291-292.
Clinical application of bone movement technique in the treatment of tibial bone defect
YANG Dongsheng,YAO Zepeng,LIN Junbin,FANGJinze.
Department of Orthopedic Surgery,Guangdong Jiey⁃ang Fractures Hospital,Jieyang,Guangdong 522000,China
Objective To investigate the safety and efficacy of bone graft technique in the treat⁃ment of tibial bone defects.Methods Sixty⁃three cases of tibial bone defects in our hospital from Dec.2013 to Dec.2015 were enrolled in the study,and were divided into two groups.The patients in the observation group were treated with bone movement technique,and those of control group
the fibular transfer with ipsilateral pedicle.The fracture healing,complications,Barid⁃Jackson score and HHSscore were compared between the two groups.Results The bone healing time of the observation group was significantly shorter than that of the control group(P<0.01),and the score of Paley was signif⁃icantly higher than that of the control group(P<0.01).Barid⁃Jackson score and HHSscore in the obser⁃vation group were better than those in the control group(P<0.05).The incidence of adverse reactions in the observation group was lower(P<0.05).Conclusion The technique of bone transfer for the treat⁃ment of tibial bone defect is easy to operate and can shorten the postoperative healing cycle.
tibia; bone defect; bone removal; curative effect
R683.42
A
10.3969/j.issn.1009⁃976X.2017.05.018
522000广东揭阳 广东省揭阳骨伤医院骨外科
杨东生,Email:hj872433@163.com
2017-07-21)
