椎基底动脉延长迂曲症患者临床特征及并发急性脑梗死相关危险因素分析*
2017-11-14杨清梅汪明欢
杨清梅, 尚 珂, 李 佳, 秦 川, 汪明欢
华中科技大学同济医学院附属同济医院神经内科,武汉 430030
椎基底动脉延长迂曲症患者临床特征及并发急性脑梗死相关危险因素分析*
杨清梅, 尚 珂, 李 佳, 秦 川, 汪明欢△
华中科技大学同济医学院附属同济医院神经内科,武汉 430030
目的研究椎基底动脉延长迂曲症(vertebrobasilar dolichoectasia,VBD)的临床表现及影像学特点,并探讨影响VBD患者发生急性脑梗死的相关危险因素。方法收集2012年8月~2017年6月在武汉同济医院住院治疗,采用数字减影血管造影(digital subtraction angiography,DSA)确诊的VBD患者21例。对其临床表现、影像学检查结果进行回顾性分析,并采用Logistics回归分析探讨影响VBD患者发生急性脑梗死的相关危险因素。结果21例患者中首发症状为脑梗死者15例,脑干或颅神经压迫4例,脑出血2例。对其中13例急性脑梗死患者进行病灶定位分析发现,病灶位于前循环者为4例、后循环者9例。临床合并吸烟、高血压以及较高D-D二聚体水平的VBD患者更容易发生急性脑梗死。结论对临床表现为后循环梗死的患者进行头颅影像学检查(如DSA)可以增加VBD的检出率,D-D二聚体升高为VBD患者发生急性脑梗死的独立危险因素。
椎基底动脉延长迂曲; 脑梗死; 数字减影血管造影
椎基底动脉延长迂曲症(vertebrobasilar dolichoectasia,VBD)是一种少见的,表现为椎基底动脉显著扩张、延长、迂曲的疾病,最早于1761年由意大利解剖学家报道[1],Passero等[2]研究发现VBD是卒中发生的独立危险因素。但此病的病理生理学机制仍不清楚。随着影像学技术如CT、MRI的广泛应用,之前仅在尸检中发现的VBD,现在可以在临床患者中被发现。为提高对VBD临床症状及影像学表现特点的认识,本文回顾性分析21例VBD患者的临床特征,并探讨VBD患者发生急性脑梗死的相关危险因素。
1 资料与方法
1.1 研究对象及影像学诊断标准
收集2012年8月~2017年6月在武汉同济医院神经内科住院治疗并经数字减影血管造影(digital subtraction angiography,DSA)确诊为VBD的21例患者的临床及影像学资料。VBD诊断参考Ubogu等[3]提出的影像学诊断标准。①扩张:基底动脉直径≥4.5 mm。②延长:基底动脉上段超过鞍上池或床突平面6 mm以上;或基底动脉长度>29.5 mm;椎动脉颅内段长度>23.5 mm或入颅骨处与基底动脉起始距离>10 mm即为延长。③迂曲:基底动脉横向偏离超过起始点到分叉之间垂直连线1 mm或位置在鞍背或斜坡的旁正中至边缘间以外;而椎动脉任意一支偏离超过椎动脉颅内入口到基底动脉起始点之间连线10 mm即为异常。混合异常包括存在扩张、迂曲、延长等任意2种以上者。
1.2 临床资料
收集患者一般资料及其常见的实验室化验指标。其中一般资料包括患者年龄、性别、既往是否有高血压、糖尿病病史,是否有卒中家族史以及是否有吸烟、饮酒史。实验室化验指标包括患者入院后血常规、肝功能、肾功能、血糖、血低密度脂蛋白(LDL)、电解质、同型半胱氨酸、凝血功能等。血液标本收集及测定:所有入选者均抽取早晨空腹肘正中静脉血 4 mL,应用美国Roche公司全自动生化分析仪进行分析。具体判定标准如下:①吸烟,指每天吸烟1支以上,连续3个月或更长。②饮酒,指平均每天饮酒折合乙醇量1 g以上,连续3个月或更长。③高血压,符合《中国高血压防治指南》中的定义与分类。④糖尿病,符合《中国糖尿病防治指南》中的定义与分类。⑤高LDL血症,指血LDL≥3.17 mmol/L。
1.3 统计学方法
采用SPSS 13.0软件对数据进行统计分析。计量资料组间均数比较采用t检验,将单因素分析筛选出的有统计学意义的变量进行多因素Logistic回归分析。以P<0.05为差异具有统计学意义。
2 结果
2.1 VBD患者的临床特征分析
本研究共纳入21例患者,其中男性19名,女性2名,年龄29~69岁,平均年龄(54.0±3.8)岁。本研究21例患者中有脑梗死者15例(15/21,71.4%)、脑干及颅神经压迫者4例(4/21,19.0%)、脑出血者2例(2/21,9.6%)。15例脑梗死患者中有13例为急性脑梗死;2例为脑梗死后遗症患者,因头晕、头痛等非特异性症状入院进一步检查发现。21例患者中既往有高血压病史12例(12/21,57.1%)、糖尿病4例(4/21,19.0%)、高脂血症7例(7/21,33.3%),有吸烟史者8例(8/21,38.1%),有饮酒史7例(7/21,33.3%),有卒中家族史者2例(2/21,9.5%)。见表1。
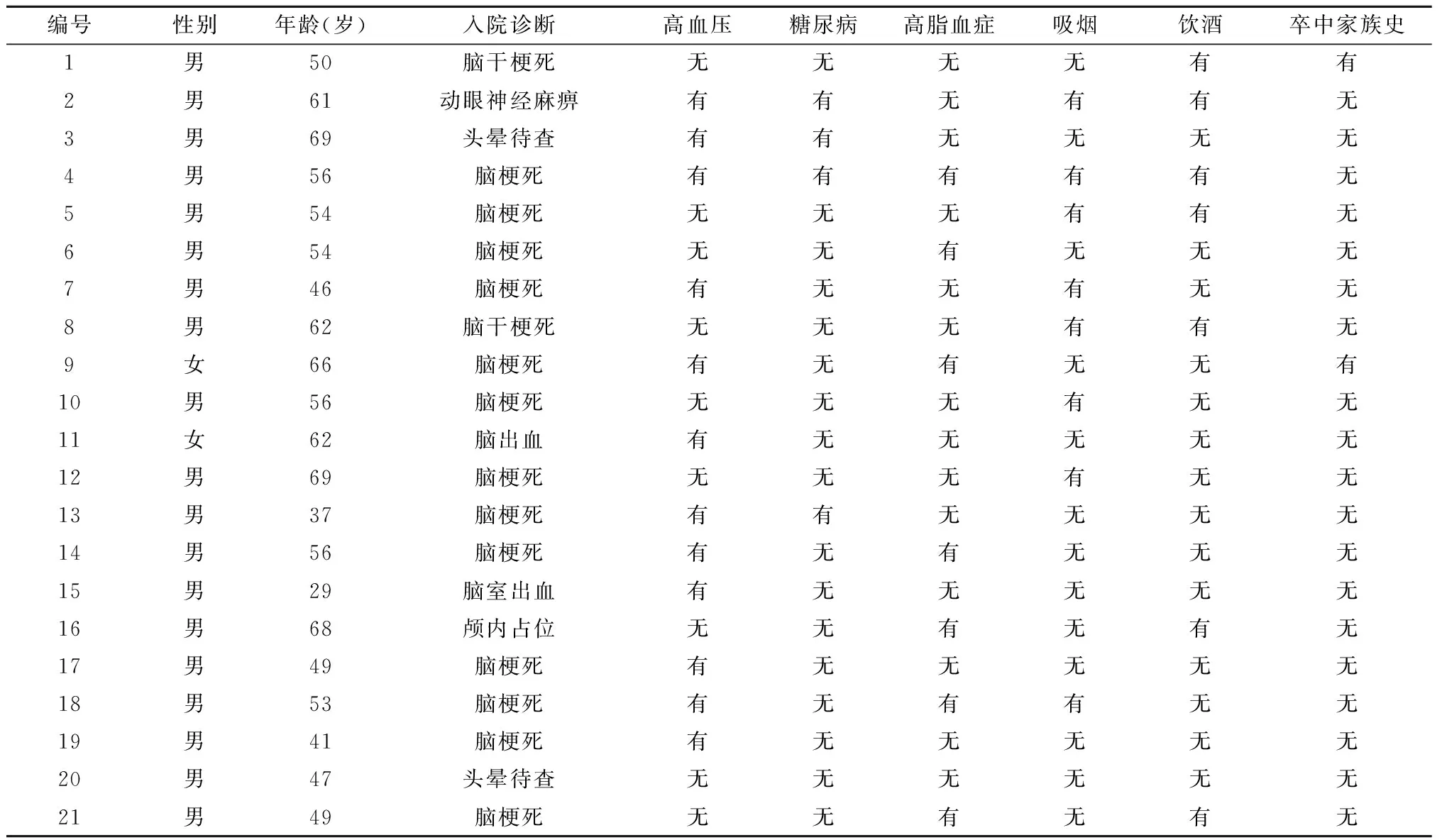
表1 21例VBD患者的临床特征Table 1 Clinical characteristics of the 21 vertebrobasilar dolichoectasia (VBD) patients
2.2 影响VBD患者发生急性脑梗死的危险因素
为了探索VBD患者发生急性脑梗死的影响因素,按患者发生脑梗死的时间将VBD患者分为急性脑梗死组(起病到本次就诊不超过72 h,n=13)和非急性脑梗死组 (n=8)。对两组患者的性别比、首次发病年龄、是否吸烟、是否饮酒、是否有高血压、是否有糖尿病、是否有高脂血症、首次发病时的中性粒细胞数、淋巴细胞数和D-D二聚体水平等指标进行统计分析。发现相关危险因素包括吸烟、高血压和D-D二聚体水平,合并吸烟或高血压以及D-D二聚体水平较高的VBD患者更容易发生急性脑梗死。经过多元Logistic回归分析,发现D-D二聚体升高是VBD患者发生急性脑梗死的独立危险因素。见表2、3。

表2 VBD患者发生急性脑梗死的影响因素Table 2 Related risk factors of VBD patients with acute cerebral infarction(±s)
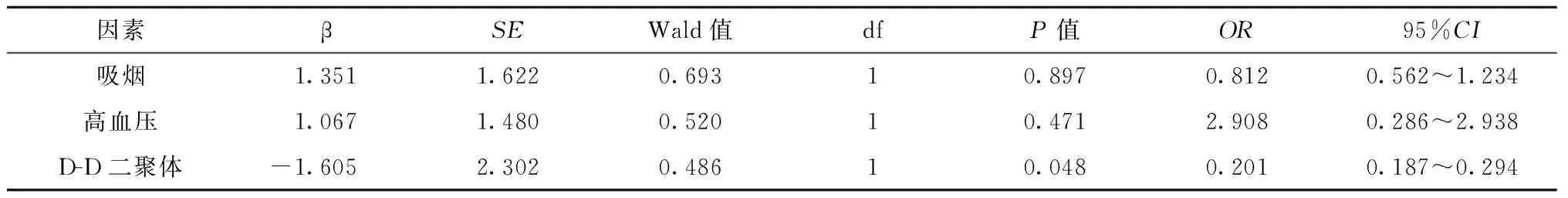
表3 VBD患者发生急性脑梗死影响因素的Logistic回归分析Table 3 Logistic regression analysis of risk factors for acute cerebral infarction in VBD patients
2.3 VBD患者的影像学特征分析
除2例脑出血患者因病情危重无法完成头颅MRI检查,仅完成头颅CT检查外,其余患者均完成头颅MRI检查。15例脑梗死患者中,13例患者发现有急性梗死灶。对本研究中13例急性脑梗死患者进行病灶定位分析发现,病灶位于前循环者为4例、后循环者9例。9例后循环急性脑梗死患者中,单纯脑干梗死者5例、小脑梗死者2例、丘脑底部梗死者1例,同时累及脑干、小脑者1例;而4名前循环脑梗死患者中,梗死部位位于放射冠及基底节区者1例,内囊后肢者1例,放射冠区者1例,额叶梗死者1例。MRI平扫检查发现VBD 3例,阳性率仅为14.3%,而为进一步明确诊断,经DSA检查,21例均确诊为VBD。21例患者DSA检查中单纯累及基底动脉者11例,单纯累及椎动脉者4例,同时累及双侧椎动脉及基底动脉者5例,另有1例累及右侧椎动脉及基底动脉。同时合并颈内动脉迂曲患者5例,其中左右侧分别受累者各1例,3例表现为双侧受累。见表4。典型的VBD患者DSA图像如图1所示。
2.4 VBD患者急性脑梗死部位与是否存在前循环迂曲的关系
本研究13例以急性脑梗死发病的VBD患者中,有4例发生前循环梗死,9例为后循环梗死。考虑到VBD虽主要累及后循环供血,但部分患者同时合并有明显前循环血管迂曲,于是我们进一步分析了前循环急性梗死的发生是否与合并前循环血管迂曲有关,结果发现前循环迂曲与前循环急性梗死之间并无相关性(P=0.510),提示前循环是否迂曲与急性脑梗死发生的部位之间无相关性,见表5。
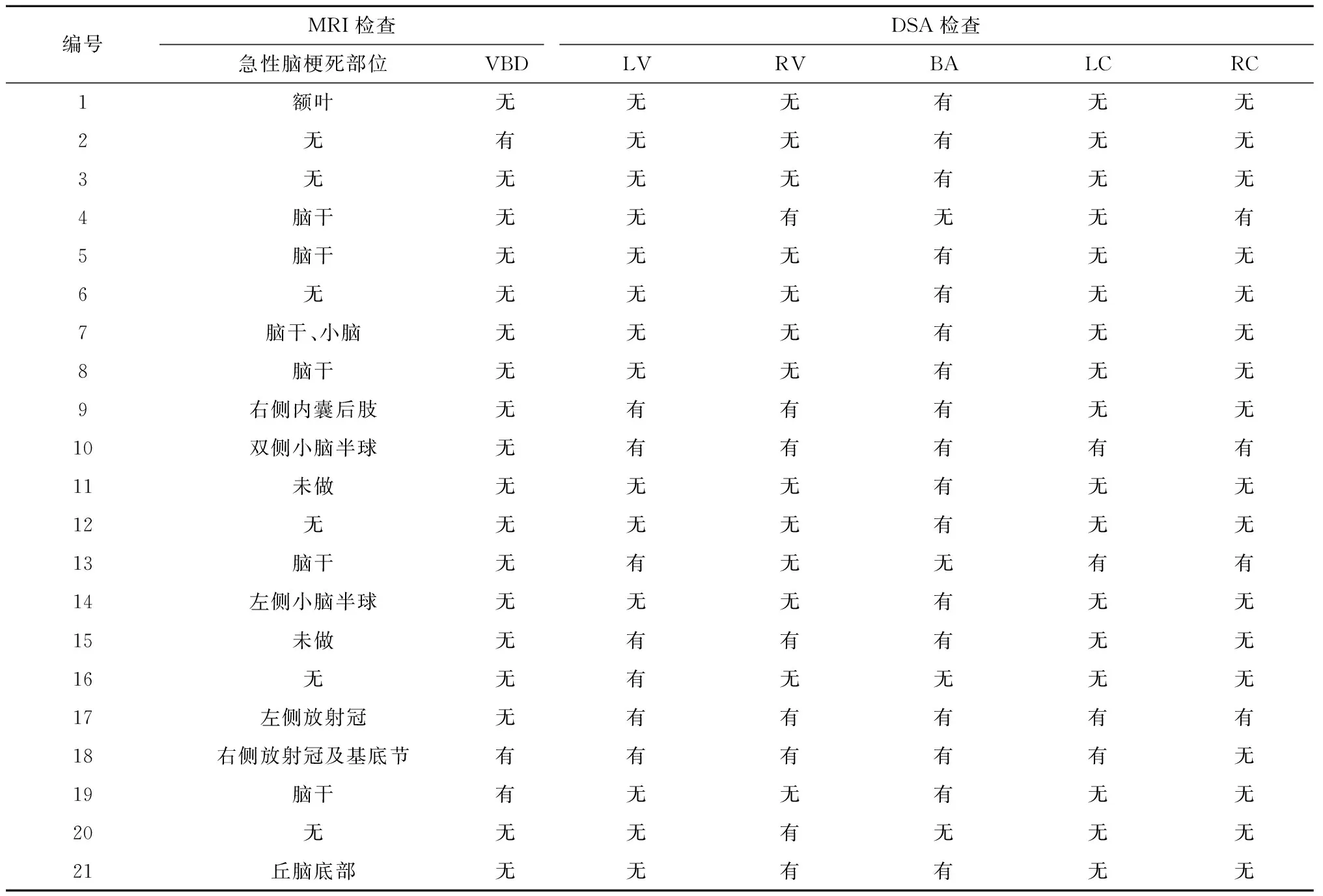
表4 21例VBD患者的影像学特征Table 4 Imaging characteristics of the 21 VBD patients
LV:左椎动脉;RV:右椎动脉;BA:基底动脉;LC:左颈内动脉;RC:右颈内动脉
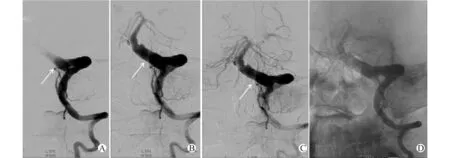
A、B、C:分别表示不同时相左侧椎动脉造影图像,白色箭头示基底动脉明显迂曲伴扩张; D:基底动脉3D透视剪影下的定位相图1 一例VBD患者的典型DSA图像Fig.1 Typical DSA images of a VBD patient

梗死部位无前循环迂曲有前循环迂曲合计前循环梗死224后循环梗死639合计8513
3 讨论
VBD病因尚不清楚,目前认为高血压为其相关的影响因素。国外报道VBD常见于老年男性高血压患者[4],但是高血压无法解释青年或儿童患病,我们的研究也发现高血压仅见于57%(12/21)的患者,且最年轻患者仅29岁,因此提示还有高血压以外的其他因素参与了VBD的发病。曾有相关研究表明遗传因素在VBD的发生中发挥了一定作用,Schievink等[5]发现在307例常染色体隐性多囊肾患者中,VBD发病率为2.3%,而在360例常染色体显性多囊肾患者中VBD发病率为0。还有一些病例报道称VBD患者常合并有其他遗传疾病,如Pompe病、Fabry病[6-7]等,但尚缺乏大样本的临床研究证实。
VBD常见的临床症状为脑梗死、脑干及颅神经压迫、脑水肿及脑出血[1]。一项纳入156例VBD患者、平均随访时间为11.7年的前瞻性研究发现,VBD患者中脑梗死发病率为37.8%,颅神经及脑干压迫发病率为19.9%,脑出血发病率13.5%,脑水肿发病率为1.3%[8]。本研究中表现为脑梗死的患者为15名(15/21,71.4%),表现为脑干及颅神经压迫的患者4名(4/21,19%),发生脑出血的患者2名(2/21,9%),与上述报道基本吻合。Sarikaya等[8]对VBD发生脑梗死患者进行病灶定位分析发现,梗死部位的分布比例为脑干41%,前循环29%、丘脑22%、其他区域8%。在本研究13例急性脑梗死患者中,病灶位于前循环者4例,位于后循环者9例。VBD患者发生前循环梗死的原因尚不明确,其发生机制可能与高血压并发动脉粥样硬化累及前循环血管颈动脉相关,提示可能有不同于后循环梗死的相关机制。部分VBD患者同时合并有前循环血管迂曲,但在我们的研究中并未发现前循环血管迂曲与前循环急性梗死之间的关系,仍有待进一步的大样本的临床研究明确VBD患者并发前循环梗死的机制。
目前关于VBD的影像学诊断没有明确公认的诊断标准,诊断取决于临床医生和放射科医生结合患者临床症状对患者血管情况的评估。Caplan等[9-10]认为椎基底动脉必须比正常血管粗或长方能诊断。MRI诊断VBD优于CT,因为MRI显示神经结构更清晰,同时发现病灶更灵敏。尽管DSA为有创诊疗手段,其仍为诊断的金标准[11-13]。血流动力学改变是影响VBD患者血管损伤以及疾病进展的一个重要因素,通过 DSA检查不仅可以明确诊断,更重要的是可以提供椎基底动脉前向血流信息以及血管扩张情况,更为准确地判断穿支血管解剖关系。对有临床症状的VBD患者进行DSA检查有助于明确诊断,减少临床误诊和漏诊及制定临床治疗方案;另外准确评估椎基底动脉前向血流信息以及血管扩张情况对于疾病转归及临床预后的判断也有重要的意义。
VBD患者发生急性缺血性卒中的首要机制是栓塞。由于VBD患者血管迂曲,有可能在迂曲成角扩张处形成湍流,导致血脂滞留,形成微栓子,造成穿支动脉或远端血管栓塞。而迂曲扩张处血流速度缓慢,相对血流量减少等均可以加剧局部血栓形成。本研究中我们发现血D-D二聚体升高是VBD患者发生急性脑梗死的一个独立危险因素。血D-D二聚体升高通常提示患者体内处于高凝状态并继发纤溶系统激活。我们的结果进一步提示VBD患者迂曲成角扩张处形成血栓导致血管栓塞机制可能是VBD患者发生急性脑梗死的一个重要因素。Flemming等[1]的研究也表明抗凝治疗可以减少VBD患者缺血性卒中的发生。但Passero等[2]认为抗凝治疗并不能减少VBD患者缺血性卒中发生的风险,反而可能会增加其出血的风险。提示了VBD患者发生缺血性卒中机制的复杂性。
目前对于VBD的治疗分为内科保守治疗、血管内治疗以及外科手术治疗,但总体难度较大,预后较差,且与首次发现VBD时患者的临床症状、血管直径大小、脑梗死病史、性别等因素相关。内科保守治疗主要包括控制血压等危险因素以及抗凝治疗或者抗血小板治疗,以预防卒中的发生。而对于症状性VBD患者以及合并基底动脉梭形动脉瘤的患者,手术或者血管内治疗则为更有前景的治疗手段。Chen 等[14]对8例VBD患者进行了血管内巨大梭形动脉瘤支架成形术;Wu等[15]用 LEO和 Solitaire支架以及 Cohen等[16]采用LEO支架和密网支架联合治疗VBD患者,均有成功案例报道。但上述研究均样本量较小,且随访年限较短,长期临床疗效尚不确切,仍有待进一步研究探索。
[1]Flemming K D,Wiebers D O,Brown R D Jr,et al.The natural history of radiographically defined vertebrobasilar nonsaccular intracranial aneurysms[J].Cerebrovasc Dis,2005,20(4):270-279.
[2]Passero S G,Rossi S.Natural history of vertebrobasilar dolichoectasia[J].Neurology,2008,70(1):66-72.
[3]Ubogu E E,Zaidat O O.Vertebrobasilar dolichoectasia diagnosed by magnetic resonance angiography and risk of stroke and death:a cohort study[J].J Neurol Neurosurg Psychiatry,2004,75(1):22-26.
[4]Dziewasa R,Freund M,Ludemann P,et al.Treatment options in vertebrobasilar dolichoectasia-case report and review of the literature[J].Eur Neurol,2003,49(4):245-247.
[5]Schievink W I,Torres V E,Wiebers D O,et al.Intracranial arterial dolichoectasia in autosomal dominant polycystic kidney disease[J].J Am Soc Nephrol,1997,8(8):1298-1303.
[6]Laforet P,Petiot P,Nicolino M,et al.Dilative arteriopathy and basilar artery dolichoectasia complicating late-onset Pompe disease[J].Neurology,2008,70(22):2063-2066.
[7]Garzuly F,Marodi L,Erdos M,et al.Megadolichobasilar anomaly with thrombosis in a family with Fabry’s disease and a novel mutation in the alpha-galactosidase A gene[J].Brain,2005,128(Pt 9):2078-2783.
[8]Sarikaya S,Sarikaya B.Natural history of vertebrobasilar dolichoectasia[J].Neurology,2008,71(18):1460.
[9]Lou M,Caplan L R.Vertebrobasilar dilatative arteriopathy (dolichoectasia) [J].Ann N Y Acad Sci,2010,1184:121-133.
[10] Deng D,Cheng F B,Zhang Y,et al.Morphological analysis of the vertebral and basilar arteries in the Chinese population provides greater diagnostic accuracy of vertebrobasilar dolichoectasia and reveals gender differences[J].Surg Radiol Anat,2012,34(7):645-650.
[11] Wolfe T,Ubogu E E,Fernandes-Filho J A,et al.Predictors of clinical outcome and mortality in vertebrobasilar dolichoectasia diagnosed by magnetic resonance angiography[J].J Stroke Cerebrovasc Dis,2008,17(6):388-393.
[12] Vieco P T,Maurin E E 3rd,Gross C E.Vertebrobasilar dolichoectasia:evaluation with CT angiography[J].AJNR Am J Neuroradiol,1997,18(7):1385-1388.
[13] Titlic M,Tonkic A,Jukic I,et al.Clinical manifestations of vertebrobasilar dolichoectasia[J].Bratisl Lek Listy,2008,109(11):528-530.
[14] Chen Z,Yang Y,Miao H,et al.Endovascular treatment for large and giant fusiform aneurysms of the vertebrobasilar arteries [J].Clin Imaging,2013,37(2):227-231.
[15] Wu X,Xu Y,Hong B,et al.Endovascular reconstruction for treatment of vertebrobasilar dolichoectasia:long-term outcomes [J].AJNR,2013,34(3):583-588.
[16] Cohen J E,Gomori J M,Moscovici S,et al.Successful endovascular treatment of a growing megadolichoectasic vertebrobasilar artery aneurysm by flow diversion using the "diverter-in-stent" technique[J].J Clin Neurosci,2012,19(1):166-170.
ClinicalCharacteristicsofVertebrobasilarDolichoectasiaandRiskFactorsforComplicatedAcuteIschemiaStroke
Yang Qingmei,Shang Ke,Li Jia et al
DepartmentofNeurology,TongjiHospital,TongjiMedicalCollege,HuazhongUniversityofScienceandTechnology,Wuhan430030,China
ObjectiveTo investigate the clinical and imaging features of vertebrobasilar dolichoectasia (VBD),and to find risk factors related to the occurrence of acute cerebral infarction in VBD patients.MethodsTwenty-one patients who were diagnosed as having VBD with the use of digital subtraction angiography (DSA) and treated in Wuhan Tongji Hospital from August 2012 to June 2017 were selected.Their clinical manifestations and imageological examination results were retrospectively analyzed.Logistic regression analysis was used to analyze the risk factors related to acute cerebral infarction in VBD patients.ResultsThe onset symptom was cerebral infarction stroke in 15 patients,brainstem and cranial nerves compression in 4 patients,and cerebral hemorrhage in 2 patients.Analysis of the location of lesions in 13 patients complicated with acute cerebral infarction found that the lesions lied in the posterior circulation territory in 9 patients and in the inferior circulation territory in 4 patients.VBD patients with smoking,hypertension or elevated D-dimmer levels were more likely to develop acute cerebral infarction.ConclusionDSA performed in patients with posterior cerebral circulation infarction elevates the detection rate of VBD; the elevated D-dimmer level is an independent risk factor for acute cerebral infarction in VBD patients.
vertebrobasilar dolichoectasia; ischemic stroke; digital subtraction angiography
*国家自然科学基金资助项目(No.81301000)
杨清梅,女,1991年生,博士研究生,E-mail:QMyang131313@163.com
△通讯作者,Corresponding author,E-mail:minghuanwang@aliyun.com
R743
10.3870/j.issn.1672-0741.2017.05.019
(2017-06-28 收稿)
