核心力量训练对绝经后骨质疏松症患者跌倒风险相关因素及骨密度的影响
2017-11-14孙志成欧阳钢顾晓美余怀婷
孙志成,欧阳钢,顾晓美,王 青,张 娜,余怀婷
(1.江苏省省级机关医院康复医学科,江苏 南京 210024;2.江苏省南京江宁沐春园护理院康复医学科,江苏 南京 211100)
·论著·
核心力量训练对绝经后骨质疏松症患者跌倒风险相关因素及骨密度的影响
孙志成1,2,欧阳钢1,顾晓美1,王 青2,张 娜2,余怀婷2
(1.江苏省省级机关医院康复医学科,江苏 南京 210024;2.江苏省南京江宁沐春园护理院康复医学科,江苏 南京 211100)
目的探讨核心力量训练(core strength training,CST)对绝经后骨质疏松症患者跌倒风险相关因素及骨密度(bone mineral density,BMD)的影响。方法选取绝经后骨质疏松症患者44例,按随机数字表法分为CST组和对照组各22例。2组均采用常规药物治疗,CST组在此基础上进行CST,每周训练3次,每次60 min,共训练24周。治疗前后对2组进行平衡功能评定系统评估、计时起立行走测试、30 s座椅站立试验、Tinetti步态评分、腰背疼痛程度评分及BMD检测。结果治疗后,2组睁、闭眼模式下的压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及功能表面区域的轨迹长度(length in function of surface,LFS)指数均低于治疗前,且CST组睁、闭眼模式下的压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及LFS指数均低于对照组(P<0.05)。2组计时起立行走测试(timed up and go test,TUGT)评定和视觉模拟评分法(Visual Analogue Scale,VAS)评分低于治疗前,30 sCST评定、Tinetti步态评分高于治疗前,且CST组TUGT评定和VAS评分低于对照组,30 sCST评定、Tinetti步态评分高于对照组(P<0.05)。治疗后,2组腰椎L2~4和股骨颈BMD高于治疗前,且CST组腰椎L2~4和股骨颈BMD高于对照组(P<0.05)。结论CST能有效改善绝经后骨质疏松症患者平衡功能、下肢肌力、步态功能及疼痛程度等跌倒风险相关因素,提高BMD,为临床绝经后骨质疏松症及其跌倒的防治提供了一种新的思路。
骨质疏松,绝经后;核心力量训练;骨密度
10.3969/j.issn.1007-3205.2017.11.014
绝经后骨质疏松症(postmenopausal osteoporosis,PMOP)患者多表现为骨密度(bone mineral density,BMD)的降低和平衡力、肌力不足等情况,从而导致跌倒风险的提升,骨质疏松性骨折是其最严重的后果[1]。有研究显示,跌倒风险和低BMD为骨质疏松性骨折的主要危险因素[2]。关于运动疗法对骨质疏松以及跌倒干预的积极作用目前已被国内外学者研究所证实[3-4],但选择何种运动方式进行防治已经成为骨质疏松的重要课题之一。核心力量训练(core strength training,CST)近年来在竞技体育和康复治疗领域中受到更多的关注[5-6],但将CST应用于防治骨质疏松患者跌倒方面的研究还鲜有人问津。本研究探讨CST运动干预对PMOP患者跌倒风险相关因素及BMD的影响,旨在为临床PMOP及其跌倒的防治提供更为安全有效的方案。报告如下。
1 资 料 与 方 法
1.1 一般资料 选择2016年2月—2017年3月在江苏省省级机关医院就诊的PMOP患者44例,按随机数字表法分为CST组和对照组各22例。CST组年龄59~70岁,平均(65.73±2.46)岁,身高(157.95±3.78) cm,体质量(59.33±3.02) kg,体质量指数23.76±0.88,绝经年限(20.33±3.13)年;对照组年龄58~72岁,平均(65.98±3.58)岁,身高(158.33±3.33) cm,体质量(58.95±2.91) kg,体质量指数24.23±0.86,绝经年限(19.96±3.67)年。2组年龄、身高、体质量、体质量指数差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准和排除标准 纳入标准:①符合WHO制定的原发性骨质疏松症诊断标准;②BMD检测T值(T-score)≤-2. 5且腰背部疼痛;③自然绝经1年以上;④年龄55~75岁;⑤无严重心肺功能及运动功能障碍等疾病;⑥签署知情同意书。排除标准:①既往有脑部疾病、血管病变、神经肌肉病变、骨关节畸形、眼部疾病者;②近6个月内接受过针对PMOP药物或其他治疗以及进行规律体育锻炼者;③继发性骨质疏松;④近期骨折史;⑤不能耐受运动训练者。
1.3 方法 2组均进行常规药物治疗,包括钙剂0.6 g/d,阿法骨化醇0.5 μg/d,阿仑膦酸钠70 mg/周,并进行骨质疏松和跌倒风险健康宣教。CST组在此基础上进行CST训练。
第一阶段(1~6周),以自身体质量为负荷训练。①仰卧双桥:患者仰卧位,双小腿置于瑞士球上,在保持平衡状态下挺起髋部,尽量使膝、髋、肩3个关节保持一条直线,并维持10 s,随后将身体缓慢复位;②仰卧单桥:在仰卧双桥基础上,抬起一侧下肢,维持10 s,两腿交替进行;③仰卧反桥:仰卧在瑞士球上,双腿由伸直位开始屈膝,双膝屈曲90 °时保持该动作30 s;④靠球下蹲:背靠瑞士球下蹲,大小腿达到90 °左右时保持15 s,随后站起。每个动作根据情况重复10~15次。
第二阶段(7~18周),不稳定状态下训练。①平衡坐球:坐于瑞士球上尽量保持平衡,每次保持30 s;②平衡板练习:双足分开踩于平衡板上,左右摇晃平衡板,逐渐缩小双足距离,至两足并拢,站立于板中央偏一侧,由治疗师踩压板另一侧摇晃平衡板;③平衡垫(直径40 cm,厚度10 cm)练习:双脚踩于平衡垫上保持30 s,后期可逐渐增加难度,如闭眼及单腿站立保持平衡。每个动作根据情况重复10~15次。
第三阶段(19~24周),外加负荷阻力(2 kg药球)训练。①深蹲举球:保持深蹲,直臂手持药球平举和上举药球各20次,注意沉肩及蹲姿;②弓箭步蹲姿药球转体:保持弓箭步蹲姿,直臂手持药球进行两侧左右转体,每侧各10次,每次间歇30 s,注意沉肩,保持髋部稳定;③药球侧抛:手持药球向两侧抛,每侧各10次,每次间歇30 s,后期可逐渐增加难度,站于平衡垫上侧抛。
每次训练开始和结束各进行5 min的热身和整理运动,每周一、三、五训练3次,每次60 min,共训练24周。训练应先易后难,以中小强度训练负荷为主,以患者有疲劳感及肌肉稍感酸痛为宜。嘱患者切勿猛然发力憋气,注意安全。
1.4 观察指标 于治疗前、治疗24周后,评定2组患者跌倒风险相关因素,并检测BMD。
1.4.1 平衡功能评定 ①静态平衡测试:采用PC708平衡功能测试系统(北京金豪公司)进行测试。方法:患者脱鞋,双脚根据个人“脚码”踩在传感器中央相应区域,双上肢自然下垂,眼睛平视前方显示器中央红色标记点,先睁眼、后闭眼各测试51.2 s,尽量保持身体稳定站立。通过专用软件得出压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及功能表面区域的轨迹长度(length in function of surface,LFS)指数4个相关参数指标。4项指标的数值越小,则重心稳定性越好,静态平衡功能越好。②动态平衡测试:采用计时起立行走测试(timed up and go test,TUGT)[7],患者坐于46 cm高的靠背椅上,听从口令后从靠背椅上起立,向前行走3 m,然后转身180 °,走回座椅处坐下;测试者记录从下达口令开始到坐回椅子之间的时间,时间越长表示动态平衡能力越差,跌倒的可能性越大。
1.4.2 下肢肌力评定 应用30 s座椅站立试验(30-second chair stand test,30 sCST)[8]评定。选用无扶手的普通铁制椅子,椅面42 cm×42 cm,椅面高43 cm。测试时,患者双手交叉于胸前,快速起立坐下,记录30 s内所能完成的起立坐下次数,每次站起需达到身体完全直立后再坐下。
1.4.3 步态功能评定 采用Tinetti量表[9]的步态测试部分,共8个检测项目,满分12分。分值越高,表示受试者步态功能越好。
1.4.4 疼痛程度评定 采用视觉模拟评分法(Visual Analogue Scale,VAS)[10]对患者的腰背疼痛程度进行评定,在白纸上画一条10 cm的粗直线,分成10等份,0分表示无疼痛,10分表示难以忍受的剧痛。让患者根据自己的疼痛程度,在相对应的分点上进行标记。分值越高,表示疼痛强度越大。
1.4.5 BMD检测 应用双能X线吸收骨密度测量仪测定腰椎(L2~4)和股骨颈的BMD值。
1.5 统计学方法 应用SPSS 22.0统计软件处理数据,计量资料比较分别采用独立样本的t检验和配对t检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组治疗前后静态平衡功能评定结果比较 治疗前,2组睁、闭眼模式下的压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及LFS指数差异均无统计学意义(P>0.05);治疗后,2组睁、闭眼模式下的压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及LFS指数均低于治疗前,且CST组睁、闭眼模式下的压力中心X轴、压力中心Y轴、覆盖90%椭圆区域面积及LFS指数均低于对照组,差异有统计学意义(P<0.05)。见表1,2。
2.2 2组治疗前后动态平衡、下肢肌力、步态功能及疼痛程度评定结果比较 治疗前,2组TUGT评定、30 sCST评定、Tinetti步态评分和VAS评分差异均无统计学意义(P>0. 05);治疗后,2组TUGT评定和VAS评分低于治疗前,30 sCST评定、Tinetti步态评分高于治疗前,且CST组TUGT评定和VAS评分低于对照组,30 sCST评定、Tinetti步态评分高于对照组,差异均有统计学意义(P<0.05)。见表3。
2.3 2组治疗前后BMD检测结果比较 治疗前,2组腰椎L2~4和股骨颈BMD差异无统计学意义(P>0.05);治疗后,2组腰椎L2~4和股骨颈BMD高于治疗前,且CST组腰椎L2~4和股骨颈BMD高于对照组,差异均有统计学意义(P<0.05)。见表4。
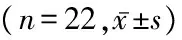

组别压力中心X轴(mm)治疗前治疗后tP压力中心Y轴(mm)治疗前治疗后tPCST组5.19±1.114.05±1.013.5630.00139.47±7.1330.24±6.784.4000.000对照组5.25±1.195.07±1.081.9820.04740.77±6.9537.59±7.151.9960.046t0.1733.2350.6123.499P0.8640.0020.5440.001组别覆盖90%椭圆区域面积指数(mm2)治疗前治疗后tPLFS指数治疗前治疗后tPCST组411.03±12.67391.24±13.005.1130.0001.20±0.460.85±0.362.8100.007对照组412.09±12.65405.69±12.352.0980.0431.24±0.441.17±0.411.9830.047t0.2785.3910.2952.751P0.7830.0000.7700.009
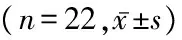

组别压力中心X轴(mm)治疗前治疗后tP压力中心Y轴(mm)治疗前治疗后tPCST组6.05±1.044.52±0.925.1680.00048.21±7.2839.02±6.924.2920.000对照组6.09±0.955.82±0.912.0430.04548.55±7.4145.10±7.442.1400.039t0.1334.7120.1542.807P0.8950.0000.8790.008组别覆盖90%椭圆区域面积指数(mm2)治疗前治疗后tPLFS指数治疗前治疗后tPCST组438.49±13.45398.23±13.479.9200.00011.26±0.826.62±1.0816.0500.000对照组442.87±13.05431.86±13.082.7950.00811.43±0.8110.49±0.793.8970.000t1.0968.4010.69213.565P0.2790.0000.4930.000
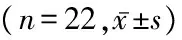
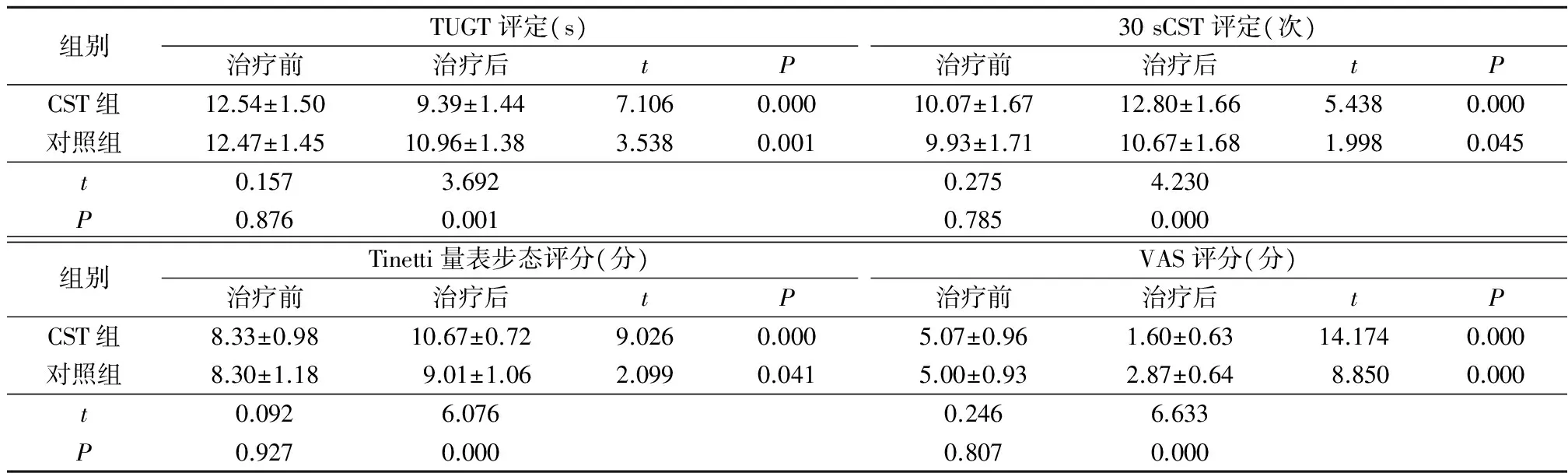
组别TUGT评定(s)治疗前治疗后tP30sCST评定(次)治疗前治疗后tPCST组12.54±1.509.39±1.447.1060.00010.07±1.6712.80±1.665.4380.000对照组12.47±1.4510.96±1.383.5380.0019.93±1.7110.67±1.681.9980.045t0.1573.6920.2754.230P0.8760.0010.7850.000组别Tinetti量表步态评分(分)治疗前治疗后tPVAS评分(分)治疗前治疗后tPCST组8.33±0.9810.67±0.729.0260.0005.07±0.961.60±0.6314.1740.000对照组8.30±1.189.01±1.062.0990.0415.00±0.932.87±0.648.8500.000t0.0926.0760.2466.633P0.9270.0000.8070.000
表4 2组治疗前后BMD检测结果比较
Table4ComparisonofBMDdetectionresultsbeforeandaftertreatmentintwogroups

组别腰椎L2~4治疗前治疗后tP股骨颈治疗前治疗后tPCST组0.703±0.0630.751±0.0512.7780.0080.668±0.0290.705±0.0165.2400.000对照组0.699±0.0700.730±0.0412.1920.0360.672±0.0280.694±0.0143.2960.002t0.1991.9830.4652.427P0.8430.0450.6440.020
3 讨 论
PMOP患者跌倒风险因素存在多因性,在目前已知的跌倒风险相关因素中,平衡功能下降、下肢肌力减退、步态异常是最佳预测因素[7];而骨质疏松症患者由于BMD的下降,常伴有腰背部疼痛的症状[11],妨碍其日常活动,更易发生跌倒。因此,目前常采用平衡功能、下肢肌肉力量、步态功能和疼痛程度等作为评估骨质疏松症患者跌倒风险的指标。
CST是一种非平衡性力量训练,训练方法主要以自身体质量为负荷进行各种力量训练和利用不稳定器械进行姿势控制训练。有学者应用瑞士球、平衡垫、弹力带和悬吊绳等器械进行CST训练,结果发现比传统阻力训练更能有效改善人体的动静态平衡能力[12-14]。本研究结果显示,治疗后2组动静态平衡功能指标均较治疗前改善,且CST组改善幅度大于对照组。其原因可能为CST训练是一种“平衡-失衡-建立新的平衡”模式的训练:前两阶段利用平衡板、瑞士球等不稳定器械进行训练,能更好地刺激患者的本体感觉和神经肌肉控制能力,强化脊柱和骨盆部位的肌肉,加强力量在运动链上的传导[15];而第三阶段设计的转体动作要求患者上体保持直立稳定,在腰部肌肉的带动下左右旋转,故能有效提高核心区稳定性和动力性力量,也有助于改善前庭器官的功能,从而有效改善了患者的动静态平衡功能。
本研究结果显示,治疗后2组患者下肢肌力较治疗前改善,且CST组改善幅度大于对照组。表明CST训练动作能促进患者下肢肌力的提高。患者背靠瑞士球下蹲以及脚踩在平衡垫/板上训练,均要求其维持姿势的下肢肌群和核心肌群不断进行收缩;蹲姿药球转体或侧抛训练采用2 kg的药球作为负荷,训练时持续性的半蹲姿势要求其股四头肌持续的收缩以维持身体姿势的稳定。以上这些训练方式均能促进患者下肢肌力的增长。
患者步态功能的提高实际包括了下肢和髋关节肌肉力量的提高以及平衡功能的提高,是整体运动能力提升的表现。本研究结果显示,治疗后2组患者步态功能较治疗前改善,且CST组改善幅度大于对照组。表明CST训练有助于步态功能的提高。平衡垫/板训练能够促进患者下肢尤其是踝关节本体感觉的增强,提高平衡能力和核心肌群的力量及稳定性[16]。这些训练的综合作用使得患者的步态功能得到提高。
CST在腰背痛的临床治疗实践中被证明效果显著[17]。本研究结果显示,治疗后2组患者腰背部VAS评分较治疗前明显下降,且CST组下降幅度大于对照组。表明CST训练有助于患者腰背疼痛的缓解。第一阶段借助瑞士球训练时,其身体始终处于极不稳定状态,这样能增强腰背部本体感觉的输入刺激,迫使机体激活和募集更多的核心肌群运动单位,通过不断调整神经肌肉功能,促进脊柱及肌群恢复平衡、增强肌力,从而缓解腰背部的疼痛[18]。
研究证明,适度运动可抑制骨流失和促进骨形成,从而增加BMD与骨质量,提高骨强度,达到预防跌倒引起的骨质疏松骨折的目的[19]。本研究结果显示,治疗后2组患者腰椎L2~4和股骨颈BMD较治疗前提高,且CST组提高幅度大于对照组。表明CST训练能有效提高PMOP患者的BMD,对延缓BMD丢失和降低跌倒的发生有一定的影响。
综上所述,CST能有效改善PMOP患者的平衡功能、下肢肌力、步态功能及疼痛程度等跌倒风险相关因素,提高BMD,为临床PMOP及其跌倒的防治提供了一种新的思路。但本研究存在样本量较少、未对远期疗效跟踪观察等不足之处,尚有待于今后进一步深入探讨。
[1] 姜猛,任栋,王鹏程.骨质疏松性骨盆环骨折的研究进展[J].河北医科大学学报,2014,35(11):1361-1364.
[2] 朱秀芬,彭志坚,Brian Lin,等.骨质疏松性骨折人群跌倒风险、骨密度、肌力和体脂的相关性[J].中华骨质疏松和骨矿盐疾病杂志,2017,10(1):53-57.
[3] 卜淑敏,韩天雨,郭盖,等.绝经后骨质疏松运动疗法的研究进展[J].现代生物医学进展,2016,16(18):3586-3588,3510.
[4] Moreira LD,Oliveira ML,Lirani-Galvão AP,et al. Physical exercise and osteoporosis:effects of different types of exercises on bone and physical function of postmenopausal women[J]. Arq Bras Endocrinol Metab,2014,58(5):514-522.
[5] 姜宏斌.人体运动核心区域稳定性与核心力量训练的本质及理论探讨[J].首都体育学院学报,2015,27(3):257-263.
[6] Huxel Bliven KC,Anderson BE. Core stability training for injury prevention[J]. Sports Health,2013,5(6):514-522.
[7] 瓮长水,王娜,刘立明,等.三种功能性移动能力测试工具对预测老年人跌倒危险有效性的比较[J].中国康复医学杂志,2013,28(2):109-113.
[8] Kuo YL. The influence of chair seat height on the performance of community-dwelling older adults′ 30-second chair stand test[J]. Aging Clin Exp Res,2013,25(3):305-309.
[9] 欧阳波,龚轶欣,刘滇,等.跌倒风险管理在预防社区老年人群跌倒中的应用[J].中国康复,2015,30(4):277-279.
[10] 王玉龙.康复功能评定学[M].北京:人民卫生出版社,2008:192-401.
[11] 熊明顺,刘小平,孟玉杰,等.生活方式及营养状况对老年骨质疏松患者疼痛的影响[J].河北医科大学学报,2016,37(11):1260-1263.
[12] 张瑞洁.悬吊训练对老年人行走能力及心肺耐力的影响[J].中华物理医学与康复杂志,2014,36(1):61-62.
[13] Srivastav P,Nayak N,Nair S,et al. Swiss ball versus mat exercise for core activation of transverse abdominis in recreational athletes[J]. J Clin Diagn Res,2016,10(12):YC01-03.
[14] 王康康.弹力带柔性抗阻训练对中老年女性骨密度和跌倒风险指数的影响[J].武汉体育学院学报,2014,48(1):90-95.
[15] 张前锋,李捷,徐晓阳.核心稳定性训练在体育保健中的理论与应用[J].中国康复医学杂志,2015,30(1):76-80.
[16] 栗岩.肌力锻炼联合本体感觉训练对平衡能力较差老年人运动功能的影响[J].中华物理医学与康复杂志,2016,38(11):847-849.
[17] 刘芳,敖丽娟.核心肌稳定性训练对腰痛康复治疗的意义[J].中国康复医学杂志,2017,32(2):231-234.
[18] 钱月芳,金敏娟,方昊.腰部核心肌力训练联合悬吊训练治疗腰椎间盘突出症的疗效观察[J].中华物理医学与康复杂志,2016,38(9):704-706.
[19] 张玲莉,孙忠广,邹军.运动预防骨质疏松的研究进展[J].中国康复医学杂志,2017,32(3):368-372.
Effectsofcorestrengthtrainingonrelatedfactorsoffallriskandbonemineraldensityofpatientswithpostmenopausalosteoporosis
SUN Zhi-cheng1,2,OU YANG Gang1,GU Xiao-mei1,WANG Qing2,ZHANG Na2,YU Huai-ting2
(1.DepartmentofRehabilitationMedicine,JiangsuProvinceOfficialHospital,Nanjing210024,China; 2.DepartmentofRehabilitationMedicine,NanjingJiangningMuchunyuanNursingHome,Nanjing211100,China)
ObjectiveTo explore the effects of core strength training(CST) on related factors of fall risk and bone mineral density(BMD)of patients with postmenopausal osteoporosis.MethodsForty-four patients with postmenopausal osteoporosis were enrolled in the study. According to the random number table, the patients were divided into CST group(n=22) and control group(n=22). Patients in both groups
conventional drug treatment. Meanwhile, patients in the CST group were given core strength training 60 minutes three times a week for 24 weeks. All patients were assessed with the balance function assessment system, the timed up and go test, the 30-second chair stand test, the Tinetti gait score, the degree of lower back pain score and the BMD examination before and after the treatment.ResultsAfter the treatment, the center of press X-axis、 center of press Y-axis、 coverage of 90% ellipse area and length in function of surface(LFS) index results at eyes opened and closed mode in two groups were lower than those before the treatment, and the center of press X-axis、 center of press Y-axis、coverage of 90% ellipse area and LFS index results at eyes opened and closed mode in the CST group were lower than those in the control group(P<0.05). After the treatment, the timed up and go test(TUGT) and Visual Analogue Scale(VAS) results in two groups were lower than those before the treatment, the 30 sCST and Tinetti gait score results in two groups were higher than those before the treatment, and the TUGT and VAS results in the CST group were lower than those in the control group, the 30 sCST and Tinetti gait score results in the CST group were higher than those in the control group(P<0.05). After the treatment, the lumbar vertebra(L2-4)and femoral neck BMD results in two groups were higher than those before the treatment, and the lumbar vertebra(L2-4)and femoral neck BMD results in the CST group were higher than those in the control group(P<0.05).ConclusionCST can effectively improve the related factors of fall risk including the balance function,the strength of lower limbs, the gait function,the pain degree and enhance the BMD in patients with postmenopausal osteoporosis, which provide a new thought for the prevention and treatment of postmenopausal osteoporosis.
osteoporosis, postmenopausal; core strength training; bone density
2017-04-18;
2017-06-25
江苏省老年医学研究所科研面上项目(L201503)
孙志成(1982-),男,江苏南京人,江苏省省级机关医院副主任技师,医学硕士,从事康复治疗研究。
R681
A
1007-3205(2017)11-1300-06
(本文编辑:赵丽洁)
