加减益母生化汤联合失笑散治疗产后恶露不绝临床研究
2017-11-01扈玉婷
扈玉婷,王 青
陕西省宝鸡市中医医院产科(宝鸡721001)
加减益母生化汤联合失笑散治疗产后恶露不绝临床研究
扈玉婷,王 青
陕西省宝鸡市中医医院产科(宝鸡721001)
目的:探索讨加减益母生化汤联合失笑散在治疗产后恶露不绝中的临床效果。方法:将符合产后恶露不绝诊断标准的126例患者均分为两组,其中对照组使用缩宫素进行治疗;观察组行加减益母生化汤联合失笑散治疗。观察两组患者平均停止出血时间,治疗前后子宫复旧及中医证候变化情况;对比两组患者治疗效果。结果:经治疗,观察组平均停止出血时间明显短于对照组;两组患者治疗后子宫体积均明显缩小,恶露量、血质血色及小腹部疼痛等中医证候均得到明显改善;且观察组子宫复旧、血质血色、小腹部疼痛等中医证候评分情况及总有效率均远优于对照组,差异均具有统计学意义(P<0.05)。结论:加减益母生化汤联合失笑散可有效促进产后子宫复旧及中医证候改善,缩短出血时间,提高治疗效率。
产后恶露指产后由阴道排出的坏死蜕膜、淤血等,分为白色恶露、血性恶露及浆液恶露。正常情况下,白色恶露持续时间较长,约3周左右;血性恶露持续时间较短3~4 d;浆液恶露10 d[1]。中医将血性恶露排泄≥10 d后仍淋漓不尽的情况称为“产后恶露不绝”。产后恶露不绝是与气虚、血瘀相关的产科常见疾病。如治疗不及时,易导致贫血,引发晚期出血产褥感染等疾病,严重影响产妇的生活质量。产后恶露不绝的西医治疗主要以止痛及抗感染为主,效果欠佳。本研究从中医病理入手,采用加减生化汤联合失笑散对产后恶露不绝患者进行治疗,取得良好治疗效果。
资料与方法
1 一般资料 选取2014年6月至2016年12月间接受治疗的,且符合产后恶露不绝的诊断标准的患者126例[2]:B超检查发现子宫存在复旧不全,胎盘、胎膜残留,或感染等现象;产后恶露淋漓不尽,持续3周以上,且量较多;引产或早期流产患者恶露持续2周以上。采用随机抽签法将患者均分为两组。对照组:年龄19~38岁,平均(26.73±4.24)岁;病程(25.33±5.11)d;足月顺产者25例,剖宫产者18例,早期流产者11例,妊娠中期引产者9例;观察组:年龄20~38岁,平均(26.55±4.73)岁;病程(24.68±5.07)d;足月顺产者27例,剖宫产者16例,早期流产者13例,妊娠中期引产者7例。两组患者年龄、病程及妊娠结局等间差异无统计学意义(P>0.05)。纳入标准:B超检查显示子宫内存在直径<5 cm的残留物;肝肾功能正常者。排除标准:过敏体质者;患凝血功能障碍或造血功能不全者。
2 治疗方法 对照组患者采用肌内注射缩宫素(国药准字H31020862)进行治疗,10U/次·d,7 d为1疗程。观察组患者接受中药汤剂治疗。主方:当归、白芍各10 g,川芎、桃仁、甘草及炮姜各6 g,益母草15 g,五灵脂及生蒲黄各6g(失笑散包煎)。此外对恶露呈淡红色,舌质淡红色,舌苔发白且薄,疲惫少言、脉象细弱者加党参15 g,黄芪12 g及白术10 g;恶露呈暗紫色,舌质发暗,舌苔发白且薄,偶尔腹部有刺痛感,腰部发酸者三七粉3 g(冲服),贯仲炭15 g;恶露鲜红,舌质发红,舌苔薄黄,脉象细数者加玄参、丹皮、麦冬及茜草各10 g,1剂/d,7 d为1疗程。
3 观察指标 记录两组患者出血停止时间;治疗前后均由同一医师使用同一台仪器观察患者子宫,评价患者子宫复旧情况(子宫纵、横及前后径乘积);记录两组患者治疗前后的恶露排泄量、血色血质及小腹部疼痛等中医证候。中医证候积分:①恶露量,量少,间断为2分;量或多或少,淋漓不尽为4分;量多且持续出血为6分;②血色血质,1分=紫色、黏稠;2分=暗红、黏稠呈酱状;3分=暗紫、黏稠且有血块;③小腹部疼痛,0分=无症状;1分=偶尔发作;2分=频发、且按压时疼痛加剧;3分=持续疼痛,不可按压[3]。
4 疗效标准 痊愈:经治疗, 3 d内停止阴道出血,各症状完全消失,中医证候积分下降率≥95%;显效:经治疗,4~5 d内停止阴道出血,各症状明显改善,中医证候积分下降率在70%~95%;有效:经治疗,6~7 d内停止阴道出血,各症状有所改善,中医证候积分下降率在30%~70%;无效:经治疗,超过7 d阴道出血情况仍未停止,各症状未见改善,甚至加重,中医证候积分下降率小于30%。总有效率=(总病例数-无效病例数)/总病例数×100%。
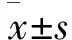
结 果
1 阴道停止出血及子宫复旧情况 经治疗,观察组平均停止出血时间明显短于对照组;两组患者子宫体积均明显缩小,且观察组子宫复旧情况远优于对照组,差异均具有显著意义(P<0.05),见表1。
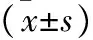
表1 两组患者治疗后阴道停止出血时间及子宫复旧情况对比
注:与治疗前相比,*P<0.05;与对照组相比,#P<0.05
2 治疗前后中医证候变化 经治疗,两组患者恶露量、血质血色及小腹部疼痛等中医证候均得到明显改善,且观察组在血色血质及小腹部疼痛方面改善明显优于对照组,差异均具有统计学意义(P<0.05),见表2。

表2 两组患者治疗前后中医证候积分变化情况对比(分)
注:与治疗前相比,*P<0.05;与对照组相比,#P<0.05
3 治疗效果对比 经治疗,观察组45例痊愈,11例显效,4例有效,3例无效,总有效率为95.24%;对照组29例痊愈,14例显效,7例有效,13例无效,其总有效率为79.37%,明显低于观察组(95.24%),差异均具有统计学意义(P<0.05)。
讨 论
现代医学认为胎盘、胎膜部分残留,子宫复旧不全及过度膨胀,过度劳累等均是造成产后恶露不绝的主要因素,属于产后晚期出血范畴。产后恶露不绝治疗不及时,则易引发附件炎、产后感染,甚至继发不孕等多种疾病,严重影响患者产褥期恢复,给患者造成巨大精神压力。
中医认为恶露是气血所化,《诸病源候论》记载“虚损”或“内有瘀血”引发恶露。虚、瘀、热为产后恶露不绝的主要病因。气虚导致血运不畅;瘀血滞留,蕴结化热,造成瘀热内阻;同时产后失血则伤阴;气虚及阴血亏损则生内热,进而表现为气阴两虚。产后恶露不绝在临床中以气虚血瘀最为多见,临床医师认为气虚血热均可导致瘀血滞留[4]。子宫中瘀血滞留对新血再生及子宫内膜修复均造成严重影响,进而导致子宫复旧及机体功能恢复时机延缓,因此该疾病的治疗应以化瘀、止血及生新作为关键。中医以“整体观念”为治疗治疗产后恶露不绝的指导思想,以“辨证论治”为原则,其治疗效果均优于益母草片或缩宫素联合抗菌药物等[5-6]。苗久旺等对产后恶露不绝治疗方剂进行频次统计发现,组方中补血加活血化瘀组合出现频次最多,达120次[7]。
本研究采用加减益母草生化汤联合失笑散进行治疗。以当归为主,活血化瘀、生新补血;川芎发挥活血行气之功效,气行则血运通常,且气能摄血,但不可多用,防止子宫出血;桃仁活血化瘀止痛;川芎与桃仁联用辅助当归更好地发挥活血作用。炮姜驱寒止痛;益母草可行气散瘀,甘草起到调和诸药之功效。现代药理学表明,当归、川芎等药物还具有抗血小板凝聚,改善机体微循环,促进子宫平滑肌收缩等功效[8]。失笑散见于《太平惠民和剂局方》,是由五灵脂及生蒲黄组成的中药方剂。五灵脂苦咸甘温,具有疏通血脉,化瘀止痛之功效;蒲黄行血止血,二者相须为用,共奏活血、止痛之功效。同时对于气虚者加黄芪、党参等,起到健脾益气之效、固摄止血之效;血热者以麦冬、玄参等清热滋阴。研究结果显示,采用以上方剂进行治疗,可显著缩短恶露排泄时间,促进子宫复旧,改善患者中医证候,提高治疗效率。
[1] 解 娟, 曾美玲, 魏绍斌. 中成药防治产后恶露不绝的辨证应用[J]. 中国计划生育和妇产科, 2015, 7(3):9-10.
[2] 胡克勤, 刘柯彤. 葆宫止血颗粒治疗产后恶露不绝的临床观察[J]. 中国药房, 2014, 25(44):4182-4184.
[3] 杨 兵. 生化汤联合补中益气汤加减治疗气虚血瘀型产后恶露不绝42例的临床观察[J]. 陕西中医, 2016,37(2):213-215.
[4] 默秀婷. 生化汤加减治疗产后恶露不绝49例临床观察[J]. 湖北中医杂志, 2015, 37(3):53-53.
[5] 徐慧芳, 李道成, 柯晓燕. 加味生化汤预防血瘀型产后恶露不绝对血液流变学的影响[J]. 中国当代医药, 2014, 21(6):104-106.
[6] 胡晓彦. 产后复旧汤治疗产后恶露不绝80例疗效观察[J]. 新中医, 2015, 47(4):176-177.
[7] 苗久旺, 贾彦敏, 于宜平,等. 产后恶露不绝治疗的中医方剂组方配伍规律分析[J]. 中国实验方剂学杂志, 2016, 22(9):193-197.
[8] 刘文丽, 赵恩兵, 张 键,等. 丹参川芎嗪联合抗生素治疗下肢丹毒的疗效观察[J]. 陕西医学杂志, 2015, 44(2):234-235.
(收稿:2017-02-18)
恶露不绝/中西医结合疗法 失笑散 @益母生化汤
R714.65
A
10.3969/j.issn.1000-7369.2017.10.010
