不同妊娠周数孕妇胎盘早剥的发病特点及其与预后的相关性分析
2017-10-11孔令琴沈素芹
房 静,孔令琴,沈素芹
(河北省清河县中心医院,河北 清河,054800)
不同妊娠周数孕妇胎盘早剥的发病特点及其与预后的相关性分析
房 静,孔令琴,沈素芹
(河北省清河县中心医院,河北 清河,054800)
孕妇;胎盘早剥;发病特点;预后
目前,中国胎盘早剥发生率逐年上升[1]。疾病初期没有显著临床特征,因此不容易被发现,常在产后检查时才诊断发现[2]。胎盘早剥为孕妇妊娠周数满20周分娩前,胎盘从原来的位置剥离脱落,起病速度快,发展迅速,甚至可能导致围生儿死亡,孕妇也会出现弥散性血管内凝血、急性肾衰和产后大出血等表现,对患者预后非常不利[3]。文献[4]指出,不同妊娠周数孕妇胎盘早剥的发病特点不同,且与孕妇与围生儿的预后相关。本研究选取200例胎盘早剥孕妇,观察不同妊娠周数孕妇胎盘早剥的发病特点及其与预后的相关性,现报告如下。
1 资料与方法
1.1 一般资料
选取本院2014年8月—2016年8月收治的胎盘早剥孕妇200例,根据患者怀孕孕周分为3组,即甲组41例,患者孕周<32周;乙组49例,患者孕周32~34周;丙组110例,患者孕周>34周。患者的年龄为22~39岁,平均年龄为(26.53±2.08)岁,孕周数为17~38周,平均孕周数为(25.37±3.61)周。2组患者的一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
观察患者的一般临床资料、B超、血常规、肝肾功能、甲胎蛋白、凝血因子对妇胎盘早剥发病特点的影响,分析其主要原因及预后的相关性。根据胎盘早剥诊断标准分为3度[5]:Ⅰ度为胎盘剥离面<1/3,Ⅱ度为1/3~1/2,Ⅲ度>1/2。
1.3 统计学分析
采用SPSS 18.0统计软件进行统计分析,符合正态分布的计量资料以均数±标准差表示,计数资料行χ2检验,P<0.05为差异有统计学意义。
2 结 果
甲组、乙组和丙组胎盘早剥Ⅲ型发生率分别为31.71%、20.41%和8.18%,差异有统计学意义(P<0.01)。见表1。3组患者不同妊娠周数胎盘早剥后都发生弥散性血管内凝血、急性肾衰和产后大出血,差异无统计学意义(P>0.05)。见表2。产妇孕周34周以下围生儿窒息例数显著高于34周以上者(P<0.01)。产妇孕周34周以下围生儿死亡例数显著高于34周以上者(P<0.01)。见表3。
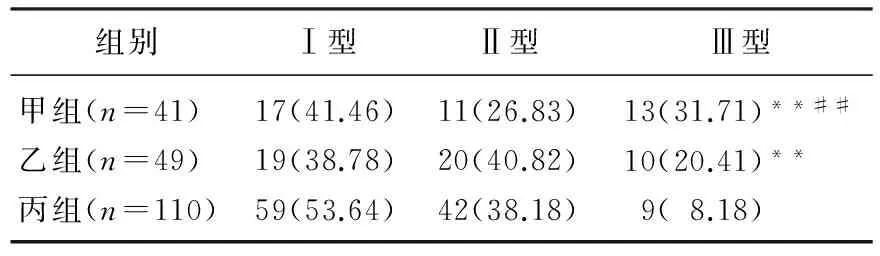
表1 3组患者不同妊娠周数胎盘早剥的发病特点[n(%)]
与丙组比较,**P<0.01;与乙组比较,##P<0.01。
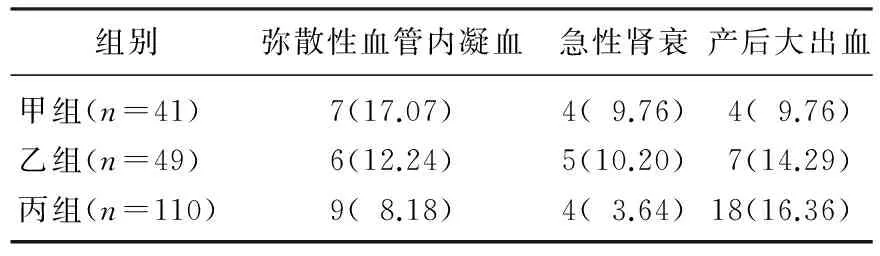
表2 3组患者不同妊娠周数胎盘早剥与其预后的相关性[n(%)]
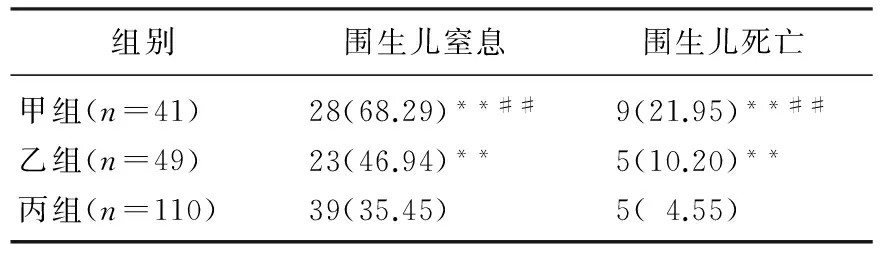
表3 3组患者不同妊娠周数胎盘早剥与围生儿预后的相关性[n(%)]
与丙组比较,**P<0.01;与乙组比较,##P<0.01。
3 讨 论
近年来,中国临床产科中胎盘早剥的发生率有递增趋势,此并发症若未得到及时诊断治疗,可对孕妇及围生儿的生命可能造成威胁[6]。有文献[7]报道,由于血管的病变,管壁弹性降低,组织含氧量随之减少,使得血液流向子宫壁时,碰到破裂的毛细血管而因发生血肿,胎盘从子宫壁剥离[8]。FM Breathnach[9]研究指出,若患者胎盘早剥发生在低孕周,胎儿的营养无法通过胎盘汲取,易致使胎儿出现营养不良的情况,患儿出生后会产生各种症状、疾病等,对孕妇和围生儿的健康状况及预后会产生不良效果[10]。若孕妇血小板数目相应减少,或患有子宫肌瘤,或滥用药等情况,也有可能诱发孕妇胎盘早剥的情况产生[11]。
本研究结果显示,3组胎盘早剥Ⅲ型发生率分别为31.71%、20.41%和8.18%,比较三组胎盘早剥Ⅲ型发生率,差异有统计学意义(P<0.01)。提示胎盘重量随着胎儿年龄增长而增长,胎盘的重量使得子宫壁难以承受,从而导致胎盘早剥的现象发生,且时间越长,胎盘早剥发生率越高[12]。虽然妊娠周数小于34周发生胎盘早剥的孕妇例数不多,但是其早产率却相应上升,新围生儿的窒息甚至死亡的例数所占比例较大。本研究结果显示,产妇孕周34周以下围生儿窒息例数显著高于34周以上者(P<0.01)。产妇孕周34周以下围生儿死亡例数显著高于34周以上者(P<0.01)。提示在观察患者预后时,应实时关注患者的一般临床体征及血压、血糖、血脂、尿蛋白等的变化,以判断孕妇和围生儿的病情并进行记录,以更好地控制妊娠时长。研究[13]表明,产妇存在先兆流产的情况发生于胎盘早剥前,为了避免围生儿的窒息率和死亡率的增加和弥散性血管内凝血、急性肾衰和产后大出血症状的发生,临床医生不可盲目选择延长妊娠周数[14]。本研究结果表明,3组患者不同妊娠周数胎盘早剥后都发生弥散性血管内凝血、急性肾衰和产后大出血,差异无统计学意义(P>0.05),这与Choi WY的研究[15]结果相同。鉴别先兆流产和胎盘早剥十分重要,诊断时应结合患者子宫肌张力等其他内源和外源因素。若误诊,有可能造成患者严重的并发症,并影响预后。
[1] M Arizawa.Histologic evidences for chorioamnionitis and decidual vascular lesion as high risk causes of abruptio placentae[J].Placenta,2014,35(10):A20-7.
[2] 李霖,张立英.隐匿性胎盘早剥的产房观察及早期预见[J].实用临床医药杂志,2014,18(20):169-175.
[3] Tikkanen M,T Luukkaala,M Gissler,et al.Decreasing perinatal mortality in placental abruption[J].Acta Obstetricia Et Gynecologica Scandinavica,2013,92(3):298-305.
[4] Veerbeek J H,J G Smit,M P Koster,et al.Maternal cardiovascular risk profile after placental abruption[J].Hypertension,2013,61(6):1297-1304.
[5] 裴洁松,于松.胎盘早剥临床特征及相关危险因素分析[J].现代中西医结合杂志,2012,21(11):1167-1168.
[6] Mcnamara H,S Mallaiah,P Barclay,et al.Coagulopathy and placental abruption:changing management with ROTEM-guided fibrinogen concentrate therapy[J].International Journal of Obstetric Anesthesia,2014,24(2):174-179.
[7] Wallia A,A Bizhanova,W Huang,et al.Acute diabetes insipidus mediated by vasopressinase after placental abruption[J].Journal of Clinical Endocrinology &Metabolism,2013,98(3):881-886.
[8] 李航,马润玫.胎盘早剥的临床处理[J].实用妇产科杂志,2014,30(8):574-577.
[9] Breathnach F M,J Donnelly,S M Cooley,et al.Subclinical hypothyroidism as a risk factor for placental abruption:Evidence from a low-risk primigravid population[J].Australian &New Zealand Journal of Obstetrics &Gynaecology,2013,53(6):553-560.
[10] Jaime F,J Degani,N Lam,et al.Placental abruption occurring soon after labor combined spinal-epidural analgesia[J].International Journal of Obstetric Anesthesia,2012,21(4):376-379.
[11] Salihu H M,E Diamond,E M August,et al.Maternal pregnancy weight gain and the risk of placental abruption[J].Nutrition Reviews,2013,71(Suppl 1):S9-S17.
[12] 王甫娟.应用硫酸镁治疗胎盘早剥124例临床疗效分析[J].实用临床医药杂志,2012,16(19):150-151.
[13] Luque-Fernandez M A,C V Ananth,S E Sanchez,et al.Absence of circadian rhythms of preterm premature rupture of membranes and preterm placental abruption[J].Annals of Epidemiology,2014,24(12):882-887.
[14] 叶娇君,陈敏玲.胎盘早剥对妊娠结局及围产儿预后的影响[J].中国妇幼保健,2012,27(30):4826-4827.
[15] Choi W Y,JK Hoh.Nonlinear analysis of fetal heart rate dynamics in fetuses compromised by asymptomatic partial placental abruption[J].Placenta,2015,36(12):1474-1479.
R 321.4
A
1672-2353(2017)17-170-02
10.7619/jcmp.201717059
2017-04-11
河北省科技创新计划(12172182360)
