某院2013-2016年抗菌药物眼用制剂使用量与眼部感染细菌耐药性分析Δ
2017-10-09张晓燕张慧芝陈梦平李乐王娟郑州市第二人民医院药务科郑州450006郑州市第二人民医院眼科郑州450006郑州市第二人民医院检验科郑州450006
张晓燕,张慧芝,陈梦平,李乐,王娟(.郑州市第二人民医院药务科,郑州450006;.郑州市第二人民医院眼科,郑州 450006;.郑州市第二人民医院检验科,郑州 450006)
某院2013-2016年抗菌药物眼用制剂使用量与眼部感染细菌耐药性分析Δ
张晓燕1*,张慧芝1,陈梦平2,李乐3,王娟1(1.郑州市第二人民医院药务科,郑州450006;2.郑州市第二人民医院眼科,郑州 450006;3.郑州市第二人民医院检验科,郑州 450006)
目的:为临床合理选用抗菌药物眼用制剂提供参考。方法:汇总、分析某院2013年1月-2016年12月抗菌药物眼用制剂的使用情况,计算其用药频度(DDDs);收集细菌培养、鉴定及药敏试验结果,采用Pearson检验考察抗菌药物眼用制剂DDDs与细菌耐药率的相关性。结果:2013-2016年,该院使用的抗菌药物眼用制剂共计七大类10个品种,总DDDs呈上升趋势,年均增长率为26.16%。妥布霉素(地塞米松)滴眼液的DDDs连续3年(2013-2015年)最高,加替沙星滴眼液/眼用凝胶、氧氟沙星滴眼液/眼膏的DDDs在第2~4位波动。共送检眼部标本26 143份,检出细菌21种,共6 221株,检出率为23.80%。检出率最高的前3种细菌分别为表皮葡萄球菌(3 067株)、肺炎链球菌(470株)、金黄色葡萄球菌(321株)。上述3种细菌对红霉素的耐药率均在70%以上,而对利福平、氯霉素、庆大霉素、左氧氟沙星等药物较为敏感。利福平(2015年)、庆大霉素(2015、2016年)、四环素(2015年)、氧氟沙星(2014、2015年)、左氧氟沙星(2016年)、加替沙星(2016年)的平均耐药率与上一年比较,差异均有统计学意义(P<0.05)。四环素的DDDs与其平均耐药率呈正相关(r=1.000,P<0.05);而其他抗菌药物的DDDs与耐药率无关(P>0.05)。结论:该院患者眼部感染以表皮葡萄球菌、肺炎链球菌、金黄色葡萄球菌为主;四环素的DDDs与耐药率之间存在一定的相关性。规范抗菌药物眼用制剂的临床使用对延缓细菌耐药性的发展具有重要意义。
眼用制剂;抗菌药物;耐药性;用药频度;相关性
随着社会发展和环境改变,眼部感染患者日趋增多,抗菌药物眼用制剂已成为眼科广泛应用的药物之一[1]。然而,临床抗菌药物使用量增加,特别是不合理用药泛滥,导致细菌耐药性显著增加,是全球医院感染率上升的直接原因之一[2]。笔者对某院2013-2016年抗菌药物眼用制剂的使用情况进行了调查,探讨其与眼部感染细菌耐药性之间的相关性,以期为临床合理选用抗菌药物眼用制剂提供参考。
1 资料与方法
1.1 资料来源
抗菌药物眼用制剂(包括滴眼液、眼膏、眼用凝胶等)的相关数据资料来源于该院医院信息管理系统2013年1月-2016年12月的用药记录,统计内容包括药品名称、规格、单位、使用数量、用药金额等。
收集2013年1月-2016年12月该院检验科微生物实验室提供的眼部标本细菌培养及药敏试验结果,标本主要来源于该院临床送检的结膜囊分泌物、房水、玻璃体抽取液等。
1.2 方法
1.2.1 抗菌药物眼用制剂的使用情况 参考《中国药典·临床用药须知》(2010年版)[3]、《新编药物学》(第17版)[4]以及药品说明书,确定各眼用制剂的限定日剂量(Defined daily dose,DDD)。滴眼液以“mL”为单位,按1滴=0.05 mL计算;眼部凝胶、眼膏根据厂家提供的制剂密度和说明书用法用量换算每次给药的体积;不同规格、不同剂型但相同品种的眼用制剂合并计算其用药频度(Defined daily dose system,DDDs)。DDDs=某药的总用药量/该药的DDD值,DDDs越大,反映患者对该药的选择倾向性越大[5]。DDDs年均增长率=[若2016年的数据缺失,则DDDs年均增长率=
1.2.2 细菌培养、鉴定及药敏试验 将采集的标本接种在血平板和巧克力平板(贝瑞特生物技术有限公司)上,于(35±2)℃、5%CO2孵育24 h,经标本涂片、革兰氏染色、镜检后,根据染色特征及细菌形态,选择适宜的检测试剂盒(湖南长沙天地人生物科技有限公司)进行鉴定[6]。采用TDR-300B型自动微生物分析系统(湖南长沙天地人生物科技有限公司),采用纸片扩散(Kirby-Bauer,K-B)法进行药敏试验。M-H琼脂培养基和药敏纸片均购自贝瑞特生物技术有限公司,操作及结果判定均严格按照美国临床和实验室标准协会(Clinical and Laboratory Standards Institute,CLSI)每年最新的标准。质控菌株为大肠埃希菌ATCC 25922、金黄色葡萄球菌ATCC 25923、肺炎克雷伯菌ATCC 700603和铜绿假单胞菌ATCC 27853,均由河南省卫计委临床检验中心提供。某药的平均耐药率=对该药耐药的菌株数/检出菌株的总数×100%(若当年未进行药敏试验,则不计在内)。
1.3 统计学方法
采用WHONET 5.6软件处理眼部标本药敏试验结果,采用Excel 2003录入抗菌药物眼用制剂使用情况的相关数据。应用SPSS 22.0软件对数据进行统计分析,计数资料以率或株数表示,采用χ2检验,相关性分析采用Pearson检验。P<0.05为差异有统计学意义。
2 结果
2.1 2013-2016年各类抗菌药物眼用制剂的使用情况
2013-2016年,该院使用的抗菌药物眼用制剂共计七大类10个品种;品规数波动不大,依次为15、17、15、14种。各类眼用制剂的总DDDs呈上升趋势,年均增长率为26.16%。其中,妥布霉素(地塞米松)滴眼液的DDDs连续3年(2013-2015年)最高,年均增长率达10.15%;3种喹诺酮类抗菌药物眼用制剂加替沙星滴眼液/眼用凝胶、氧氟沙星滴眼液/眼膏和左氧氟沙星滴眼液的DDDs占总DDDs的42.68%,其年均增长率分别为73.56%、9.51%、23.10%,且前两种药物的DDDs各年均在第2~4位波动;红霉素眼膏和氯霉素滴眼液的DDDs逐年增加,年均增长率分别为49.51%、55.38%,但每年DDDs排名变化不大;利福平滴眼液和庆大霉素双氯芬酸钠滴眼液的DDDs呈波浪形变化;四环素醋酸可的松眼膏和夫西地酸滴眼液除个别年份略有增长外,DDDs逐渐下降,详见表1。
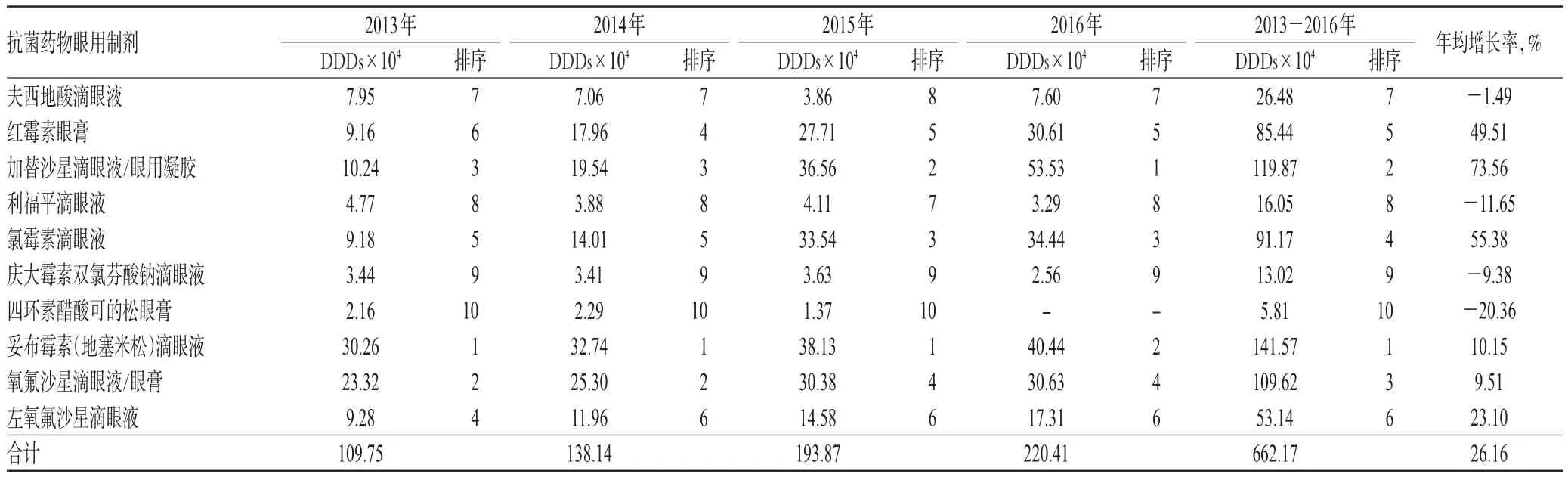
表1 2013-2016年该院抗菌药物眼用制剂DDDs及年均增长率Tab 1 DDDs and average annual growth rate of antibacterial ophthalmic preparation during 2013-2016 in the hospital
2.2 2013-2016年眼部感染细菌的耐药情况
2013-2016年,该院共送检眼部标本26 143份,检出细菌21种,共6 221株,检出率为23.80%。检出率最高的前3种细菌依次为:表皮葡萄球菌3 067株(49.30%)、肺炎链球菌470株(7.56%)、金黄色葡萄球菌321株(5.16%)。药敏试验结果显示,上述3种细菌对红霉素的耐药率连续4年均处于高位(>70%),其对于肺炎链球菌的耐药率于2014年高达99.05%;2013-2016年,肺炎链球菌对四环素的耐药率均超过了75%;表皮葡萄球菌和金黄色葡萄球菌对氯霉素、庆大霉素的耐药率上升明显;而上述3种细菌对利福平、氯霉素、庆大霉素、左氧氟沙星、加替沙星等药物较为敏感,详见表2。

表2 主要检出细菌对抗菌药物的耐药情况(%%)Tab 2 Drug resistance of main detected bacteria to antibacterial agents(%%)
2.3 抗菌药物眼用制剂DDDs与眼部感染细菌耐药率的相关性
统计2013-2016年每年度所有检出菌株对各抗菌药物的平均耐药率,并将其与上一年度的平均耐药率进行χ2检验。结果显示,利福平(2015年)、庆大霉素(2015、2016年)、四环素(2015年)、氧氟沙星(2014、2015年)、左氧氟沙星(2016年)、加替沙星(2016年)的平均耐药率与上一年比较,差异均有统计学意义(P<0.05)。
同时,笔者对抗菌药物眼用制剂的DDDs与其平均耐药率的相关性进行Pearson检验。结果显示,四环素的DDDs与其平均耐药率呈正相关(r=1.000,P<0.05);而其他抗菌药物眼用制剂的DDDs与细菌耐药率无关(P>0.05),详见表3(四环素和氧氟沙星因数据缺失,故只考察了2013-2015年的DDDs和耐药率的相关性;加替沙星因缺失2015-2016年药敏试验数据,故未进行相关性分析)。

表3 2013-2016年抗菌药物的平均耐药率及相关性Tab 3 Average drug resistance rate and correlation of antibacterial agents during 2013-2016
3 讨论
3.1 抗菌药物眼用制剂使用情况分析
某院抗菌药物眼用制剂共七大类10个品种,包括抗菌药物复方制剂。其中,妥布霉素(地塞米松)滴眼液的DDDs连续4年位于前列,该药为抗菌药物与糖皮质激素的复合制剂,具有控制感染和缓解炎症的双重作用[7],故临床使用量较大;但其缺点也很突出,可诱发感染、延缓创伤愈合、升高眼压和引起晶状体混浊等[8],因此不宜长期使用,一旦炎症得以控制,应立即停药。3种喹诺酮类抗菌药物的DDDs亦较大,占总DDDs的42.68%,可能与该类药物抗菌谱广、可同时覆盖非典型病原体有关。红霉素眼膏与氯霉素滴眼液的DDDs均大幅度增长,年均增长率分别达49.51%、55.38%,其原因除抗菌谱广、价格低廉外,两药还同为国家基本药物目录(2012年版)收载的5种眼科抗感染用药之一,符合国家政策大力提倡优先应用基本药物的原则[9]。而夫西地酸滴眼液由于抗菌谱较窄,四环素醋酸可的松眼膏由于价格低廉、生产受限等因素,两者的临床使用量均有所减少[10]。
3.2 眼部感染细菌耐药情况分析
细菌对各种抗菌药物的耐药机制不尽相同。其中,对喹诺酮类药物的耐药机制与其外排泵系统表达水平和膜通透性的改变有关。现有研究发现,其特异性耐药机制还包括拓扑异构酶氨基酸序列的突变和耐药质粒的出现[11-12]。细菌对大环内酯类抗菌药物的耐药机制主要与核糖体50S亚单位结构的改变有关;另外,某些细菌产生的灭活酶和主动外排系统也可导致其耐药[13]。细菌对四环素的耐药机制主要为外排泵主动外排和合成核糖体保护蛋白将四环素从30S亚基上释放[14]。氨基糖苷类修饰酶和细胞壁通透性改变是细菌对其产生耐药性的主要机制[15]。临床对细菌耐药机制的研究多集中在基因水平上,且从临床应用方面看来,防耐药突变浓度(Mutant prevention concentration,MPC)和细菌突变选择窗(Mutant selection window,MSW)是评价抗菌药物防细菌耐药能力的新指标[16]。
细菌耐药机制很好地解释了细菌的耐药率。本研究结果显示,检出率最高的3种细菌对红霉素均高度耐药,平均耐药率均在70%以上。邢茂等[17]的研究指出,单独使用大环内酯类抗菌药物治疗金黄色葡萄球菌感染,易检出耐药突变株,因此建议临床不宜首选或单独使用该类药物。此外,根据《抗菌药物临床应用指导原则(2015年版)》[18],应暂停红霉素对该类细菌的治疗。除此之外,肺炎链球菌对四环素的敏感性较低,2013—2016年的平均耐药率为86.50%,这可能与其耐药基因表达有关[19]。但肺炎链球菌对氯霉素、庆大霉素、氧氟沙星等其他药物的敏感性较好,耐药率均低于30%,临床可根据药敏试验结果和患者症状酌情选用。金黄色葡萄球菌对各类抗菌药物的敏感性较表皮葡萄球菌高,耐药率亦多在30%以下。根据上述药敏试验结果,临床经验性用药可首选氯霉素、庆大霉素、左氧氟沙星、利福平等眼用制剂。
3.3 DDDs与细菌耐药率的相关性分析
个别药物如妥布霉素和夫西地酸因微生物检验学的原因,无相关药敏试验数据;加替沙星2013、2014年未开展相关试验,数据缺失,故无法进行DDDs与耐药率的相关性分析。对2013-2016年抗菌药物眼用制剂的DDDs与平均耐药率进行相关性分析,结果显示,四环素的DDDs与平均耐药率呈正相关(r=1.000,P<0.05),表明两者的变化呈一致性,四环素DDDs的增长或下降在一定程度上可引起耐药率的变化,提示临床应规范、合理使用,以控制或减少耐药菌的产生。而其他抗菌药物的DDDs与耐药率无关(P>0.05)。其中,2013-2016年红霉素DDDs的年均增长率高达49.51%,但每年的平均耐药率变化不大,提示细菌对该药的耐药率不随其DDDs的增长而变化。喹诺酮类抗菌药物的DDDs与耐药率间未发现明显的量化关系,与文献[20-21]的结果并不一致,根据MSW理论和细菌对该类药物的耐药机制推断,可能与不同剂量抗菌药物对细菌耐药率的影响不同有关[22-23];此外,该类药物均有良好的抗菌药物后效应(Post-antibiotic effect,PAE),延长了耐药突变菌株出现的时间间隔[24],加之本研究时间偏短、样本量偏小,可能也是导致结果差异的原因之一。
综上所述,该院眼部感染以表皮葡萄球菌、肺炎链球菌、金黄色葡萄球菌为主,上述细菌对利福平、氯霉素、庆大霉素、左氧氟沙星等均较为敏感。四环素的DDDs与其耐药率之间存在一定的相关性。通过本研究可发现,眼部细菌耐药性的发展虽取决于多种因素,但抗菌药物的DDDs可能对细菌耐药性的变化产生影响。因此,只有加强抗菌药物管理、严格控制其临床使用,才能更好地加以保护、延缓或避免细菌耐药性的产生。本研究着重关注了抗菌药物眼用制剂使用量与眼部标本细菌耐药性的相关性,为临床经验用药的选择提供了参考。但由于样本量偏少,且缺失个别常用药物的药敏试验数据,无法考察其使用量与耐药率的相关性,有待后续研究予以完善。
[1]辛红霞,王慧玲,王延景,等.眼科抗感染类基本药物在2家眼科专科医院应用的调查分析[J].中国药房,2012,23(20):1835-1838.
[2]孙绪举,张书勤,许明旺.注射用抗菌药物使用量与细菌耐药相关性研究[J].中华医院感染学杂志,2014,24(15):3690-3692.
[3]国家药典委员会.中华人民共和国药典·临床用药须知:化学药和生物制品卷[S].2010年版.北京:中国医药科技出版社,2011:1398-1411.
[4]陈新谦,金有豫,汤光.新编药物学[M].17版.北京:人民卫生出版社,2013:863-876.
[5]Teng L,Xin HW,Blix HS,et al.Review of the use of defined dailydose concept in drug utilisation research in China[J].Pharmacoepidemiol Drug Saf,2012,21(10):1118-1124.
[6]尚红,王毓三,申子瑜.全国临床检验操作规程[M].4版.北京:人民卫生出版社,2015:560-781.
[7]晏晓明,孙旭光,谢汉平,等.妥布霉素地塞米松眼膏治疗睑缘炎的多中心临床观察[J].中华实验眼科杂志,2013,49(1):105-108.
[8]陈祖基.眼科临床药理学[M].2版.北京:化学工业出版社,2002:93、108、562.
[9]卫生部.三级综合医院评审标准:2011年版[S].2011-04-22.
[10]Kraus CN,Burnstead BW.The safety record of fusidic acid in non-US markets:a focus on skin infections[J].Clin Infect Dis,2011,52(Suppl 7):S527-S537.
[11]Han JH,Nachamkin I,Tolomeo P,et al.Risk factors for efflux pump overexpression in overexpression in fluoroquinolone-resistant Escherichia coli[J].J Infect Dis,2012,206(10):1597-1603.
[12]舒磊.沙门菌属parE基因对氟喹诺酮类药物耐药性分析[J].中华医院感染学杂志,2012,22(18):3931-3933.
[13]Wondrack L,Massa M,Yang BV,et al.Clinical strain of Staphylococcus aureus inactivates and causes efflux of macrolides[J].Antimicrob Agents Chemother,1996,40(4):992-998.
[14]何伟.革兰阳性菌对四环素耐药的生化和遗传机制[J].国外医药抗生素分册,2005,26(5):201-204.
[15]徐艳,郭丽双,付英梅,等.细菌对氨基糖苷类抗生素的耐药机制[J].中国微生态学杂志,2008,20(2):191-193.
[16]Dong Y,Zhao X,Domagala J,et al.Effect of fluoroquilonone concentration on selection of resistant mutants of mycobacterium bovis BCG and staphylococcus aureus[J].Antimicro Agents Chemother,1999,43(7):1756-1758.
[17]邢茂,刘同华,王琴.罗红霉素和阿奇霉素对金黄色葡萄球菌的防耐药突变浓度的研究[J].第四军医大学学报,2009,30(8):757-760.
[18]《抗菌药物临床应用指导原则》修订工作组.抗菌药物临床应用指导原则:2015年版[S].2015-08-27.
[19]徐丽慧,王贤军,王敏敏,等.肺炎链球菌介导大环内酯类及四环素双重耐药性相关元件的研究[J].中华医院感染学杂志,2011,21(2):215-217.
[20]于莹,何晓静,张智洁,等.2007-2010年左氧氟沙星用药频度与细菌耐药相关性分析[J].中华医院感染学杂志,2013,23(7):1681-1683.
[21]王金彩,郑继海,杨海楠,等.左氧氟沙星的使用频度与常见细菌耐药相关性分析[J].中国医院药学杂志,2013,33(12):1010-1011.
[22]梁蓓蓓,王睿,崔俊昌,等.5种氟喹诺酮类药物对大肠埃希菌防耐药变异选择浓度测定[J].中华医院感染学杂志,2004,14(12):1325-1328.
[23]曹加,宋玮,徐胜,等.不同剂量左氧氟沙星使用频度与细菌耐药率相关性研究[J].药物流行病学杂志,2010,19(11):601-605.
[24]Ozbek B,Otuk G.Post-antibiotic effect of levofloxacin and tobramycin alone or in combination with cefepime against Pseudomonas aeruginosa[J].Chemotherapy,2009,55(6):446-450.
Analysis of the Amount of Antibacterial Ophthalmic Preparation and Drug Resistance of Ocular Infection Bacteria in a Hospital during 2013-2016
ZHANG Xiaoyan1,ZHANG Huizhi1,CHEN Mengping2,LI Le3,WANG Juan1(1.Dept.of Pharmacy,Zhengzhou Second People's Hospital,Zhengzhou 450006,China;2.Dept.of Ophthalmology,Zhengzhou Second People's Hospital,Zhengzhou 450006,China;3.Dept.of Clinical Laboratory,Zhengzhou Second People's Hospital,Zhengzhou 450006,China)
OBJECTIVE:To provide reference for suitable selection of antibacterial ophthalmic preparation in the clinic.METHODS:The application of antibacterial ophthalmic preparation in a hospital during Jan.2013-Dec.2016 were summarized and analyzed to calculate DDDs.The results of bacterial culture and identification,drug sensitivity test were collected.The correlation of DDDs of antibacterial ophthalmic preparation with resistance rates of bacteria was analyzed by using Pearson test.RESULTS:During 2013-2016,there were 7 categories of antibacterial ophthalmic preparations used in this hospital,involving 10 types.Total DDDs showed an upward trend with average annual growth rate of 26.16%.DDDs of Tobramycin(dexamethasone)eye drops were the highest for consecutive 3 years(2013-2015).Gatifloxacin eye drops/eye gel and Ofloxacin eye drops/eye ointment ranged 2nd-4th place in the list of DDDs.A total of 26 143 ocular specimens were examined,and 21 kinds of bacteria were detected,involving 6 221 strains with detection rate of 23.80%.Top 3 bacteria in the list of detection rate wereStaphylococcus epidermidis(3 067 strains),Streptococcus pneumoniae(470 strains)andStaphylococcus aureus(321 strains).Resistance rates of above 3 kinds of bacteria to erythromycin were all higher than 70%,while they were sensitive to rifampicin,chloramphenicol,gentamicin and levofloxacin,etc.Compared to previous year,the average resistance rates of rifampicin(in 2015),gentamicin(in 2015,2016),tetracycline(in 2015),ofloxacin(in 2014,2015),levofloxacin(in 2016)and gatifloxacin(in 2016)had statistically significant differences(P<0.05).DDDs of tetracycline was positively associated with its average resistance rate(r=1.000,P<0.05),and DDDs of other antibacterials had nothing to do with resistance rate(P>0.05).CONCLUSIONS:The main ocular infections wereS.epidermidis,S.pneumoniaeandS.aureus.DDDs of tetracycline is certainly associated with resistant rates.Regulating clinical use of antibacterial ophthalmic preparation is important for delaying the development of bacterial resistance.
Ophthalmic preparation;Antibacterial agents;Drug resistance;Defined daily dose system;Correlation
R988.1;R378
A
1001-0408(2017)26-3634-05
2016-11-19
2017-06-19)
(编辑:张元媛)
DOI 10.6039/j.issn.1001-0408.2017.26.10
常州四药临床药学科研基金项目(No.CZSYJJ15013)
*药师。研究方向:临床药学。电话:0371-68993058。E-mail:0101xiaoyan@163.com
