InterTan治疗老年转子间骨折并发症的分析及风险评估
2017-09-27刘叶张宏志焦顺成
刘叶,张宏志,焦顺成
(北京市顺义区医院骨一科,北京 101300)
InterTan治疗老年转子间骨折并发症的分析及风险评估
刘叶,张宏志,焦顺成
(北京市顺义区医院骨一科,北京 101300)
目的对采用InterTan髓内钉治疗的老年股骨转子间骨折并发症进行分析并探讨其发生原因。方法2011年1月至2015年1月,采用InterTan髓内钉手术治疗且随访资料完整的老年股骨转子间骨折共计332例,男103例,女229例;平均年龄71.6岁,术后平均随访15.6个月(12~37个月)。采用Harris评分评价术后髋关节功能。采用广义并发症的认定方法,将患者分为无并发症组与并发症组,分别比较2组间住院时间、髋关节功能评分及1年内骨折发生率的差异。同时进行并发症危险因素的分析。结果在全部患者中,共85名患者出现了术后并发症,其中24例合并2种及以上的并发症。并发症组患者术后住院时间长(P<0.05)、髋关节功能恢复差(P<0.05),1年内骨折发生率高(P<0.05)。术前病程、骨折前患髋的活动状态是出现术后并发症的高危因素(P<0.05)。相比而言,骨折类型、合并症的多少及年龄在两组间对比,差异无统计学意义(P>0.05)。结论采用InterTan髓内钉治疗股骨转子间骨折虽然疗效较为肯定,但仍存在一定的并发症发生率,影响术后效果并增加1年内骨折发生概率。术前病程及患者的伤前活动状态是并发症发生的危险因素。重视患者伤前活动状态的评估以及减少术前等待时间是避免并发症发生的有效措施。
转子间骨折;老年;骨折内固定;术后并发症;防治
老年股骨转子间骨折多合并骨质疏松,轻度的外伤可导致粉碎骨折及不稳定,不易获得坚强固定且围手术期管理复杂,故其一直是威胁老年人的健康隐患[1-2]。随着InterTan髓内钉的广泛使用,老年转子间骨折的临床疗效已经明显改善,但仍存在一定的并发症发生率,应当给予重视。为此,回顾分析我院自2011年1月至2015年1月行股骨转子间骨折InterTan髓内钉内固定的老年患者,通过对术后并发症的评估,明确其对患者预后的影响及出现这些并发症的高风险因素,同时提出相应的防治策略。
1 资料与方法
1.1 临床资料 选择2011年1月至2015年1月在我院行InterTan髓内钉内固定治疗的老年股骨转子间骨折患者,要求年龄不小于60岁,排除病理性骨折、开放性损伤、死亡及失访的患者,最终临床资料完整者332例,其中男103例,女229例;平均年龄71.6岁(60~95岁)。致伤原因:跌倒伤276例,交通伤38例,低处坠落伤18例;按照股骨转子间骨折Evans-Jensen[2]分类法分为稳定型(Ⅰ、Ⅱ型)和不稳定型(Ⅲ、Ⅳ、Ⅴ型),其中稳定型119例,不稳定型213例。骨折伤后至手术时间平均4.1 d(1~43 d)。289例患者伤前可不需辅助行走,43例患者伤前活动需他人照顾,需拐杖或轮椅辅助行走。术前已明确诊断的各种内科伴随症的29l例(糖尿病、高血压、脑血管意外、心脏病、帕金森病、哮喘、慢性阻塞性肺疾病等),同时患2种及以上内科疾病的106例。
1.2 术前准备及手术方法 严格控制内科伴随症,术前行超声心动及下肢静脉彩超检查,股静脉及以上部位深静脉血栓需放置下腔静脉滤网。均在内科疾病治疗稳定后手术治疗。手术时将患者固定于牵引床后进行闭合骨折复位,复位不满意时可在大转子下方有限切开用顶棒辅助复位。在大转子顶点偏内处打入导针并轻柔扩髓,置入InterTan髓内钉,注意臀中肌的保护,透视下调整前倾角及插入深度后,在颈部中央略偏下打入头钉导针,旋入头钉及加压螺钉,最好打到软骨下骨,置入远端锁钉,不稳定骨折需使用静力锁孔固定。
1.3 术后处理及功能锻炼 术后给予低分子肝素纳抗凝及降钙素治疗。术后1 d开始行股四头肌等长收缩训练,术后3 d可在床上坐起,配备足底静脉泵或弹力袜防止静脉血栓。术后拍片并行下肢静脉彩超复查,术后2周可视情况拄双拐下地,部分负重,以局部不痛为标准。术后3个月后停用降钙素并改用双膦酸盐[3-4]进行长期抗骨质疏松治疗,依骨折愈合情况逐渐弃拐,注重肌肉强度及协调性训练,防止跌倒。
1.4 术后随访及功能评价 术后随访采用预约来院检查的方式。平均随访15.6个月(12~37个月),随访内容包括:刀口情况,影像学及下肢静脉彩超检查,疼痛及髋关节功能的评估,1年内是否有其他部位骨折情况。髋关节功能评估采用Harris髋关节评分系统进行评分,主要包括疼痛(44分)、功能(47分)、畸形(4分)、活动范围(5分),总分100分,90~100分为优,80~89分为良,70~79分为可,低于70分为差。
1.5 并发症的评定 按照Merchant[5]的方法,采用广义并发症的定义标准,将下肢静脉血栓、术后瞻望[6]、心脑血管意外、泌尿系炎症、肺炎、褥疮、创区感染、骨延迟愈合或不愈合,内固定相关并发症(断裂、松脱、切割、髋内翻、股骨颈短缩甚至螺钉进入关节腔)定义为术后并发症。
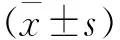
2 结 果
2.1 并发症的发生及处理 85例患者最少遭受1种术后并发症(25.6%),其中27例患者遭受1种以上的并发症。22例患者1年内发生其他部位骨折(椎体压缩骨折13例,出现对侧髋部骨折3例,桡骨远端及其他部位骨折共6例)。并发症的发生中,最常出现的是下肢深静脉血栓33例(9例是在出院后复查发现,其中5例股静脉及以上部位血栓再次入院放置下腔静脉滤网),其次是泌尿系感染23例及瞻望19例,其他还有心脑血管意外15例、肺炎8例、伤口并发症4例、褥疮3例、低蛋白血症合并胸腔积液2例。出现内固定相关并发症共12例(3.6%):包括头钉松动、股骨颈短缩2例,经术后延迟负重后骨折愈合。骨缺损导致骨折延迟愈合2例,于术后10个月行骨折断端植骨愈合。髓内钉尾端股骨干骨折2例,更换加长髓内钉内固定,均获骨折愈合。髋内翻6例,其中2例为术后3个月内复查时发现颈干角较术后有10°左右的改变,嘱患者免负重至骨折愈合,另外4例因头钉切出股骨头或髋内翻严重,行关节置换2例,更换内固定2例。
2.2 两组患者住院时间及随访情况对比 将并发症组患者与无并发症组患者的相关数据进行对比,发现术后并发症的发生可延长住院时间,影响髋关节功能的恢复。另外,并发症组患者1年内再次发生其他部位骨折的发生率也较高(见表1)。
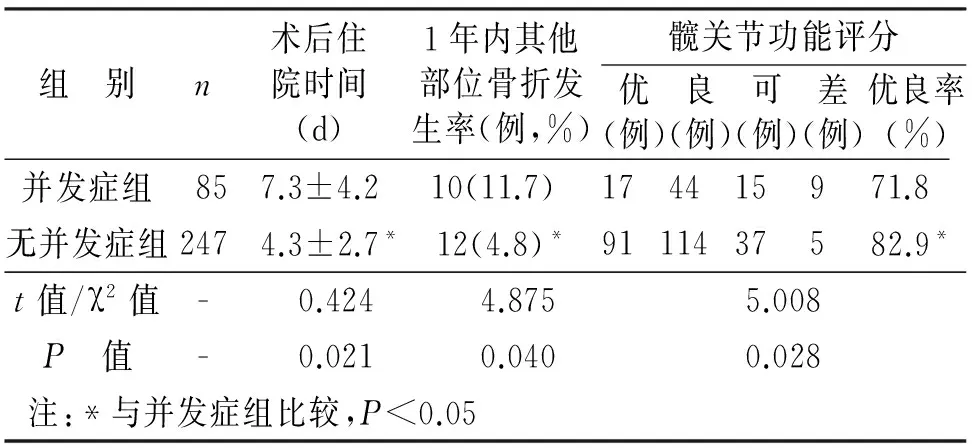
表1 有无并发症组患者临床随访结果比较
2.3 并发症危险因素在两组间的比较 进一步比较2组患者的年龄、术前病程及体重指数差异,同时按照不同的性别、伤前活动状态(日常活动是否需要辅助设备)、骨折类型及内科合并症的多少在2组间进行统计分析,结果显示术前病程及伤前活动状态差异具有统计学意义(P<0.05),相比而言,年龄、骨折稳定性及合并内科疾病的多少对术后并发症的发生并无显著影响(P>0.05,见表2)。
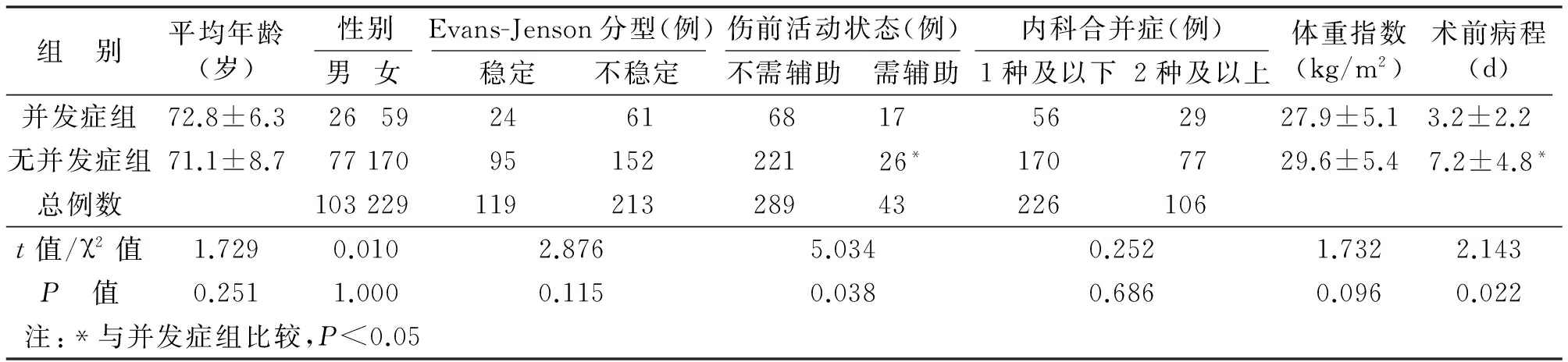
表2 并发症危险因素在两组间的比较
3 讨 论
3.1 术后并发症的发生及处理 以往文献所涉及的并发症多为狭义的并发症[7],即局限于手术区域或只与内固定相关,不利于全面评估手术对患者所带来的影响。本研究选择并应用广义上的术后并发症,其包括大手术后常见的外科及内科并发症,通过回顾性分析,探讨其发生率以及对预后所带来的影响。
本研究显示25.6%的老年转子间骨折InterTan术后均出现全身或局部的并发症,发生率较高。全身并发症的出现主要是由于创伤、卧床等导致高凝、贫血、电解质及神经介质紊乱等因素引起[1,5],围手术期密切观察并及时对症治疗是良好疗效的保证。下肢静脉血栓是最常见的术后并发症,应该给予足够的重视。本研究一些患者伤后入院检查即发现存在下肢深静脉血栓,对于腘静脉以上的血栓需术前放置下腔静脉滤网保证手术安全。既往研究表明骨科大手术后凝血过程持续激活可达4周[8-9]。本组9例患者出院后随访发现新生下肢深静脉血栓,可能的原因就是患者出院后药物及物理抗凝措施执行的不到位所导致,提示患者出院后仍然要重视深静脉血栓的预防。目前对老年人术后瞻望的原因尚无确切的认识[6],保持体液充足并及时纠正电解质的平衡可有效减少其发生率,但谵妄发生后必须将其与颅脑的器质性病变相鉴别。至于泌尿系感染,简单的措施也可以减少其的发生率,如尽早拔除尿管或进行间断性导尿。
相比以前转子间骨折手术治疗的文献[1,7],本组患者局部并发症如创区感染、内固定失效等的发生率较低。这主要得益于微创手术技能的提高及新一代髓内钉的应用。作为第四代髓内钉,InterTan较以往的内固定材料更加稳固,其通过2枚联合的近端交锁螺钉不仅使骨折端加压,而且可更有效地对抗旋转及剪切应力,另外主钉远端开槽分叉的设计避免了应力集中,这些特点极大地减少了内固定相关并发症,为术后早期负重提供了有力的支撑。
本研究结果显示少量患者出现了髋内翻甚至头钉切出等并发症,这可能是由以下因素导致:a)小转子及后内侧皮质承受压应力,如此处骨折术中未得到有效复位,可使髓内钉承受持续的压应力导致内固定的断裂或从股骨头内切出。b)对有些严重骨质疏松或粉碎骨折患者,术中骨折端的加压无法得到维持,易导致骨折端的吸收及股骨颈的短缩。c)头钉过短且未贴近股骨矩,导致把持力下降。提高微创复位质量及规范使用内固定可减少相关并发症的发生,复查如发现有髋内翻或螺钉切出趋势者应停止负重直至骨折愈合。
3.2 术后并发症对治疗效果的影响 本研究显示出现并发症会延长患者的住院时间并增加1年内身体其他部位骨折发生概率。可能的原因是并发症的出现会增加卧床时间,在导致肌肉量丢失的同时破骨细胞活性明显增强,使骨强度进一步减弱[4]。卧床时间增加也延缓了患者的协调性训练及平衡能力训练,容易再次发生跌倒,出现骨折-卧床-骨量丢失-再骨折-再卧床的恶性循环[4,10]。这就要求对术后因并发症不能下床的患者,更要重视肌肉、关节的康复训练及抗骨质疏松治疗,同时加强药物干预。研究表明双膦酸盐对椎体骨折及髋部骨折有预防效果,但是在骨折愈合期,是否应用抑制骨吸收药物如双膦酸盐是有争议的[3]。所以在骨折后的3个月内,我们建议先选择降钙素,待骨痂形成后再序贯使用双膦酸盐类药物。
以往研究多局限于局部并发症的研究,认为术后并发症可影响髋关节功能恢复[7-8,10]。本研究是以广义并发症为对象,结果依然显示并发症组患者髋关节的功能恢复较差,这可能受多种因素影响,除了患者卧床较多及内固定相关并发症直接影响髋关节功能外,其中还有一个重要因素对结果有干扰,那就是一些患者伤前就需拐杖或轮椅辅助活动,髋关节功能欠佳,这些患者在并发症组的占比较高(P<0.05),可能会影响其术后疗效的评估。但本研究为回顾性研究,无法进行髋关节功能改善率的比较,这需要在以后的研究中进一步完善。
3.3 并发症发生的影响因素分析 有学者指出[11]老年患者机体的应变和代偿能力差,在接受创伤首次打击后较短的时间内如再接受手术的二次打击,使患者合并症加重,增加术后并发症,增高病死率。应待患者机体稳定后再行手术治疗。我们不赞成该观点,本研究提示术前病程与术后并发症的发生相关,故建议早期手术。因为InterTan具有微创及较好的力学稳定性等优势,身体条件许可情况下早期手术不会对患者造成额外的损伤,可有效减少卧床时间及并发症。
本研究提示伤前活动状态也是并发症的预测指标。以往的研究表明[11-12],伤前自主活动差的患者心、肺、脑等重要脏器的储备能力降低,对创伤及手术耐受力差。再者患者由于体弱或其他原因长时间不能独立行走,骨质疏松更加严重,骨的把持力弱,更容易出现全身及局部并发症[4,12]。针对以上情况笔者建议,对于长期不能行走或病程长的患者,特别是不稳定骨折,需评估手术的必要性及可行性。如果手术,其主要目的也是止痛,功能恢复不是首要考虑,故应减少下肢的活动至骨痂形成较为稳妥,同时重视序贯应用骨形成促进剂和骨吸收抑制剂,维持骨密度。
本研究未提示骨折的类型与并发症的发生有关,这可能是由于:a)微创技术的进步如顶棒、钛榄等微创器械的应用可使骨折得到更好的复位,保证压应力侧良好的骨支撑。b)InterTan治疗不稳定骨折,更加具备生物力学稳定优势,与稳定性骨折术后一样可早期功能锻炼。同样,我们的研究未提示患者的年龄、体重、合并症的多少等因素与术后并发症的发生有关,这可能得益于术前患者内科合并症较好的控制,这与一些其他的研究结果也是一致的[5]。
总之,虽然InterTan髓内钉治疗转子间骨折的临床疗效可靠,但仍存在一定的并发症发生率,影响住院时间及术后疗效。患者术前病程及伤前活动状态与并发症的发生相关,建议临床医生重视患者伤前活动状态等并发症的预警因素,评估手术的可行性,同时加强对老年患者围手术期管理,尽量减少术前等待时间,有望减少手术并发症并取得满意的疗效。
[1]Kim B,Lee S,Yoo B,et al.Risk factors associated with outcomes of hip fracture surgery in elderly patients[J].Korean J Anesthesiology,2015,68(6):561-567.
[2]Christiano S,Marcelo A,Osvaldo M,et al.Transtrochanteric fractures:evaluation of data between hospital admission and discharge[J].Rev Bras Ortop,2014,49(2):121-128.
[3]Liu Minyan,Guo Lei,Pei Yu,et al.Efficacy of zoledronic acid in treatment of osteoporosis in men and women-a meta-analysis[J].Int J Clin Exp Med,2015,8(3):3855-3861.
[4]Juliana MK,Bart LC,Nicole PS.Osteoporosis Prevention,Screening,and Treatment:A Review[J].J Womens’ Health (2002),2014,23(7):563-572.
[5]Merchant RA,Lui KL,Ismail NH,et al.The Relationship between Postoperative Complications and Outcomes after Hip Fracture Surgery[J].Ann Acad Med Singapore,2005,34(2):163-168.
[6]Freter S,Dunbar M,Koller K,et al.Risk of Pre-and Post-Operative Delirium and the Delirium Elderly At Risk (DEAR) Tool in Hip Fracture Patients[J].Can Geriatr J,2015,18(4):212-216.
[7]潘垚,陈云丰,章伟,等.InterTan髓内钉治疗老年股骨转子间骨折的失败原因分析[J].中华创伤骨科杂志,2014,16(8):674-678.
[8]Magetsari R,Dewo P,Nugroho AS,et al.Deep Vein Thrombosis in Elderly Patients following Surgery for Fracture of the Proximal Femur[J].Malays Orthop J,2014,8(3):7-10.
[9]Colón-Emeric SC.Postoperative management of hip fractures:interventions associated with improved outcomes[J].Bonekey Rep,2012,1(1):241.
[10]Pollock FH,Bethea A,Samanta D,et al.Readmission within 30 days of discharge after hip fracture care[J].Orthopedics,2015,38(1):7-13.
[11]Luger MF,Müller S,Kammerlander C,et al.Predictors of Postoperative Cognitive Decline in Very Old Patients With Hip Fracture:A Retrospective Analysis[J].Geriatr Orthop Surg Rehabil,2014,5(4):165-172.
[12]Ricei WM,Rrandt A,McAndrew C,et al.Factors Effecting Delay to Surgery and Length of Stay for Hip Fracture Patients[J].J Orthop Trauma,2015,29(3):109-114.
王一(1991- ),男,研究生在读,徐州医科大学附属医院关节外科,221000。
1008-5572(2017)09-0841-04
R683.42
:B
2016-12-21
刘叶,张宏志,焦顺成.InterTan治疗老年转子间骨折并发症的分析及风险评估[J].实用骨科杂志,2017,23(9):841-844.
