老年2型糖尿病患者骨质疏松发生的危险因素分析
2017-09-15梁洪芳
梁洪芳
(广东省广州市番禺区石楼人民医院 内科,广东 广州 511447)
老年2型糖尿病患者骨质疏松发生的危险因素分析
梁洪芳
(广东省广州市番禺区石楼人民医院 内科,广东 广州 511447)
目的 分析老年2型糖尿病患者骨质疏松发生的危险因素。方法 选取我院2014年1月至2016年2月收治的100例老年2型糖尿病患者,分为OP组 (68例)和非OP组 (32例)。比较两组患者的各项指标,分析骨质疏松发生的相关危险因素。结果 100例患者中,骨质疏松为68例 (68.00%);女性OP发生率为84.1%,明显高于男性的55.4% (P<0.05);OP组的平均年龄、平均病程、HbAlc、24 h mAlb均明显高于非OP组,平均BMI、ISI均明显低于非OP组,差异均有统计学意义 (P<0.05)。结论 女性、高龄、病程长、低BMI、血糖控制效果不佳、肾功能受损、胰岛素敏感性降低均是老年2型糖尿病患者骨质疏松发生的主要危险因素,平衡膳食、适量运动、合理用药对骨质疏松具有重要临床意义。
老年患者;2型糖尿病;骨质疏松;危险因素
2型糖尿病 (type 2 diabetes mellitus,T2DM)又称为非胰岛素依赖性糖尿病 (non-insulin-dependent diabetes mellitus,NIDDM),主要是由于胰岛素分泌不足或机体对胰岛素的敏感性降低 (胰岛素抵抗)等原因所致[1], 占所有糖尿病患者的90%以上。T2DM患者的发病年龄多为40岁以上,发病率随着年龄增大逐渐增加,在老年期达到高峰。T2DM是老年人群的典型疾病之一[2]。骨质疏松症 (osteoporosis,OP)是另一种老年人群的典型疾病,以骨骼疼痛、易骨折为主要特征,患者的生活自理能力会逐渐降低甚至丧失,具有较高的致残率[3]。本研究选取我院2014年1月至2016年2月期间收治的100例老年T2DM患者作为研究对象,分析其OP发生的危险因素,为老年T2DM的早期预防和干预提供科学的临床参考依据,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取我院2014年1月至2016年2月期间收治的100例老年T2DM患者,所有患者的年龄均≥60岁,经临床诊断符合中华医学会糖尿病学分会制定的 《中国 2型糖尿病防治指南(2013年版)》[4]相关标准。排除标准:近9个月内服用影响骨代谢相关药物;其他疾病导致的继发性OP;患有其他急性并发疾病等。本研究经医院伦理委员会批准,患者均签署知情同意书。
1.2 研究方法
采用DR片检查所有患者的股骨颈和腰椎部位骨质疏松情况,根据WHO的诊断标准[5],将其分为OP组 (68例)和非OP组 (32例)。收集所有患者的性别、年龄、身高、体重、病程等基础资料;采用全自动生化分析仪 (TBA120FR型)测定患者的血磷、血钙、空腹血糖 (FPG)、糖化血红蛋白 (HbAlc)指标;采用放射免疫法测定患者的空腹胰岛素 (FINS),计算胰岛素敏感性指数 (ISI);采用磺胺水杨酸法测定24 h尿蛋白量 (24 h mAlb)。比较两组患者的各项指标,分析影响OP发生的相关危险因素。
1.3 统计学方法
采用SPSS 17.0统计软件对数据进行分析处理,计量资料以均数 ±标准差 (±s)表示,组间比较采用t检验,计数资料以率 (%)表示,组间比较采用 χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 总体情况
100 例患者中,男性56例,女性44例;年龄60~79岁,平均年龄 (71.2±3.7)岁;平均病程 (12.6±4.5)年;平均BMI(22.6±1.7)kg/m2;其中骨质疏松 68例,发生率为68.00%。
2.2 两组患者的各项指标比较
两组患者的血磷、血钙、FPG比较差异均无统计学意义(P>0.05)。女性OP发生率为84.1%,明显高于男性的55.4%,差异有统计学意义 (P<0.05);OP组的平均年龄、平均病程、HbAlc、24 h mAlb均明显高于非OP组,平均BMI、ISI均明显低于非OP组,差异有统计学意义 (P<0.05)。见表1。
表1 两组患者的各项指标比较 [n(%),±s]
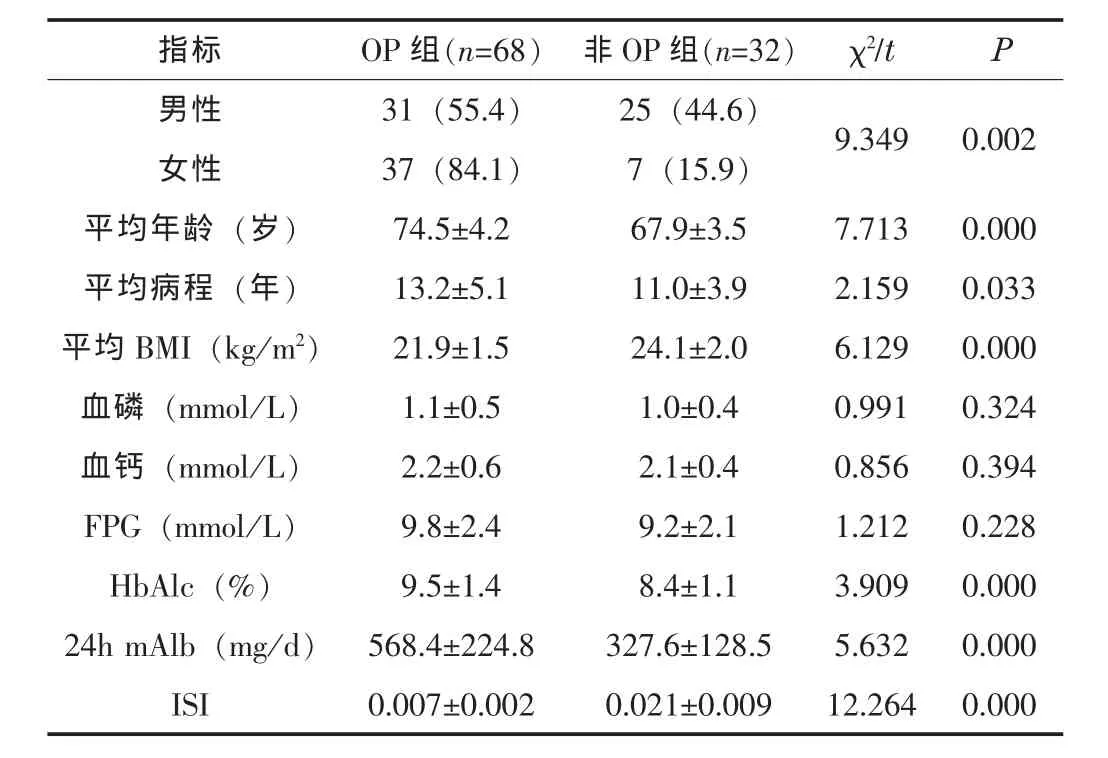
表1 两组患者的各项指标比较 [n(%),±s]
指标 OP组(n=68) 非OP组(n=32) χ2/t P男性 31(55.4) 25(44.6) 9.349 0.002女性 37(84.1) 7(15.9)平均年龄 (岁) 74.5±4.2 67.9±3.5 7.713 0.000平均病程 (年) 13.2±5.1 11.0±3.9 2.159 0.033平均BMI(kg/m2) 21.9±1.5 24.1±2.0 6.129 0.000血磷 (mmol/L) 1.1±0.5 1.0±0.4 0.991 0.324血钙 (mmol/L) 2.2±0.6 2.1±0.4 0.856 0.394 FPG(mmol/L) 9.8±2.4 9.2±2.1 1.212 0.228 HbAlc(%) 9.5±1.4 8.4±1.1 3.909 0.000 24h mAlb(mg/d) 568.4±224.8 327.6±128.5 5.632 0.000 ISI 0.007±0.002 0.021±0.009 12.264 0.000
3 讨论
T2DM的发病机制较为复杂,主要与遗传、环境、肥胖、体力活动过少、应激等多种因素有关,随着社会经济发展、人们生活水平明显提高、体力活动量显著降低,我国T2DM的发病率迅速提高[6]。与此同时,随着人口老龄化程度加剧,骨质疏松的发病率也呈现明显增加的趋势[7-9]。糖尿病导致机体长期处于高血糖状态,易导致各种组织尤其是眼、心脏、血管、肾、神经的慢性损害和功能障碍;骨质疏松患者可存在疼痛、骨折、身长缩短、驼背、呼吸功能下降等常见症状,即使没有遇到较大的外力作用,也容易发生骨折,严重影响日常生活质量[10-12]。因此,T2DM患者合并骨质疏松成为了当前老年人群中亟待解决的重点问题之一。
本研究的 100例患者中,骨质疏松为 68例,发生率为68.00%,这一结果明显高于缪琪蕾等[13]报道的55%,提示T2DM与骨质疏松的发生具有十分密切的关系,可明显提高骨质疏松发生风险。同时,女性患者的骨质疏松发生率明显高于男性, 差异有统计学意义 (P<0.05), 与相关研究[8]结果一致,这可能是由于女性的骨架较男性瘦小,而老年女性在绝经后严重缺乏雌激素,可导致骨吸收量明显上升,从而阻碍了骨形成,更容易发生骨质疏松。
本研究结果还显示,两组患者的血磷、血钙、FPG比较差异均无统计学意义 (P>0.05),但OP组的平均年龄、平均病程、HbAlc、24 h mAlb均明显高于非OP组,平均BMI、ISI均明显低于非OP组,差异有统计学意义 (P<0.05),表明高龄、病程长、BMI较低、血糖控制效果不佳、肾功能受损、胰岛素敏感性降低均是老年T2DM患者骨质疏松发生的主要危险因素,因此,平衡膳食、适量运动、合理用药对骨质疏松具有重要的临床意义。
[1] 张丹毓,顾经宇,王昆,等.南京地区40岁以上人群2型糖尿病控制现状的调查分析 [J].中国实用护理杂志,2016,32(9):672-676.
[2] 戴霞,郭晓蕙,楼青青,等.2型糖尿病患者运动自我管理现状调查与分析 [J].护士进修杂志,2013,28(1):13-15.
[3] 王峥嵘,朱昀.老年慢性疾病患者骨质疏松的相关因素分析 [J].中华老年医学杂志,2014,33(3):272-275.
[4] 中华医学会糖尿病学分会.中国2型糖尿病防治指南 (2013年版) [J].中华糖尿病杂志,2014,22(7):447-498.
[5] 何涛,杨定焯,刘忠厚.骨质疏松症诊断标准的探讨 [J].中国骨质疏松杂志,2010,16(2):104,151-156.
[6] 金勇,范虹.2型糖尿病合并骨质疏松患者维生素D水平及其危险因素 [J].中国老年学杂志,2016,36(15):3722-3724.
[7] 陈海翎,李菊芬,王倩,等.老年2型糖尿病女性骨质疏松状况及其影响因素 [J].中华糖尿病杂志,2016,8(8):493-498.
[8] 董松,崔立芹,雷蕾,等.2型糖尿病并发骨质疏松的相关危险因素[J].武警医学,2015,26(8):824-827.
[9] 古东海,张妍,李洁凌,等.2型糖尿病合并骨质疏松相关因素分析[J].实用预防医学,2016,23(8):921-923.
[10]Ha M,Hu J,Petrini MA,et al.The effects of an educational self-effi cacy Intervention on osteoporosis prevention and diabetes self-management among adults with type 2 diabetes mellitus[J].Biol Res Nurs,2014,16(4):357-367.
[11]Bolinder J,Ljunggren O,Johansson L,et al.Dapagliflozin maintains glycaemic control while reducing weight and body fat mass over 2 years in patients with type 2 diabetes mellitus inadequately controlled on metformin[J].Diabetes Obes Metab,2014,16(2):159-169.
[12]Papazafiropoulou A,Papanas N,Pappas S,et al.Role of endogenous GLP-1 and its agonists in osteopenia and osteoporosis:but we little know until tried[J].Curr Diabetes Rev,2014,10(1):43-47.
[13]缪琪蕾,莫丽亚,王敏红,等.老年2型糖尿病与骨质疏松的相关因素 [J].中国老年学杂志,2014,34(17):4836-4837.
(责任编辑:张普)
Analysis on Risk Factors of Osteoporosis in Elderly Patients with Type 2 Diabetes Mellitus
LIANG Hongfang
(Department of Internal Medicine,Shilou People's Hospital of Panyu District,Guangzhou 511447,China)
Objective To analyze the risk factors of osteoporosis in elderly patients with type 2 diabetes mellitus.Methods 100 cases of elderly patients with type 2 diabetes admitted to our hospital from January 2014 to February 2016 were selected and divided into OP group (68 cases)and non-OP group(32 cases).The indicators of patients were compared between two groups,and the relative risk factors of osteoporosis were analyzed.Results Among 100 cases of patients,68 cases(68.00%)had osteoporosis.The OP incidence of female was 84.1%,significantly higher than 55.4%of male(P<0.05).The average age,average duration,HbAlc and 24 h mAlb of OP group were significantly higher than those of non-OP group,and the average BMI and ISI were significantly lower than those of non-OP group,with statistical differences(P<0.05).Conclusions Female,advanced age,long duration,low BMI,poor blood glucose control,impaired renal function,decreased insulin sensitivity are the main risk factors of osteoporosis in elderly patients with type 2 diabetes mellitus.Balanced diet, moderate exercise and rational medication have important clinical significance for osteoporosis.
Elderly patient;Type 2 diabetes mellitus;Osteoporosis;Risk factor
R587.1
:A
10.3969/j.issn.1674-4659.2017.09.1324
2017-06-01
梁洪芳 (1981-),男,广东籍,本科学历,主治医师,研究方向:内分泌。
