生活方式干预对肥胖妊娠糖尿病患者外周血炎性指标的影响
2017-09-15孙海玲钱雷李明吴凤会
孙海玲, 钱雷, 李明, 吴凤会
(江苏省滨海县人民医院1检验科,2妇产科,江苏 盐城 224500)
生活方式干预对肥胖妊娠糖尿病患者外周血炎性指标的影响
孙海玲1, 钱雷1, 李明1, 吴凤会2*
(江苏省滨海县人民医院1检验科,2妇产科,江苏 盐城 224500)
目的 探讨生活方式干预对肥胖妊娠糖尿病 (GDM)患者外周血炎性指标的影响。方法 选取我院收治的56例肥胖GDM患者 (身体质量指数>30 kg/m2),随机平均分为干预组和对照组。对照组接受孕期健康教育和常规产检,干预组在此基础上进行个体化饮食指导和运动干预。采用食物频率调查表记录两组患者的孕期饮食,并检测外周血APN、血脂、HOMA-IR、CRP、IL-6和TNF-α水平。结果 干预后,干预组的蛋白质、脂肪和总热量摄入均低于对照组,差异有统计学意义 (P<0.05)。干预组的空腹血糖、HOMA-IR均低于对照组,HDL-C和APN均高于对照组,差异均有统计学意义 (P<0.05)。干预组的IL-6和CRP水平均低于对照组,差异有统计学意义 (P<0.05),但两组的TNF-α水平比较差异无统计学意义 (P>0.05)。干预组的胰岛素使用率、新生儿出生体重和孕期体重增加均明显低于对照组,差异有统计学意义 (P<0.05)。结论 对肥胖GDM患者进行生活方式干预后,糖代谢得到较好的控制,其机制可能是生活方式干预降低了外周血炎性指标水平。
妊娠糖尿病;生活方式干预;肥胖;C反应蛋白;白细胞介素-6
妊娠糖尿病 (GDM)是指孕期首次发现或妊娠期发生的糖耐量异常[1]。孕期肥胖是GDM的高风险因素,与正常身体质量指数 (BMI)的孕妇相比,肥胖孕妇发展为GDM的风险增加了1.3~3.8倍[2]。孕期肥胖和GDM伴发的糖代谢和脂质代谢异常可对妊娠结局产生较多不良影响[3]。通过个体化饮食控制和运动等生活方式干预有利于改善GDM患者的糖代谢[4],但其作用机制尚不清楚。研究[2]表明,机体低密度炎性反应可引起母体胰岛素抵抗,导致妊娠糖尿病的发生、发展。本研究通过检测肥胖GDM患者生活方式干预后外周血急性C反应蛋白等炎性指标和代谢指标的变化,探讨生活方式干预对GDM疾病炎性指标的影响,现报道如下。
1 资料与方法
1.1 研究对象
选取我院产科门诊2015年4月至2016年7月收治的56例肥胖GDM孕妇,入选标准:肥胖 (BMI≥30 kg/m2)、单胎妊娠、无限制身体活动的疾病;在孕11~14周进行75 g葡萄糖耐量试验,空腹 (FBG)、餐后1小时、2小时血糖值参考上限分别为5.1 mmol/L、10.0 mmol/L和8.5 mmol/L,任一时间点升高均诊断为GDM[5]。排除标准:糖尿病、感染或自身免疫性疾病。获得患者知情同意后,将其按奇偶数随机平均分为生活方式干预组和对照组各28例。对照组:年龄(27.2±3.11)岁,孕前 BMI(31.46±3.92)kg/m2。干预组:年龄 (27.9± 3.36)岁,孕前BMI(31.93±3.77)kg/m2。两组患者的年龄和孕前BMI比较差异均无统计学意义 (P>0.05),具有可比性。本研究获医院伦理委员会批准 (伦研2015-05)。
1.2 仪器和试剂
采用COBAS6000电化学发光仪和配套试剂检测空腹胰岛素(FINS)。并计算胰岛素抵抗指数 (HOMA-IR):HOMA-IR=(FBG×FINS)/22.5。采用美国Assay Max公司提供酶联免疫吸附试验 (ELISA)试剂盒检测外周血脂联素 (APN)。使用Beckman 7300生化分析仪检测血脂、血糖水平,试剂由上海执诚公司提供。采用韩国艾科美荧光检测系统检测急性C反应蛋白 (CRP)。Luminex 200液相芯片检测白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平。
1.3 方法
1.3.1 个体化饮食指导和运动
膳食干预由训练有素的营养师管理,干预在入组后立即开始。营养师对所有患者进行饮食结构调查,两组均接受孕期健康教育讲座和常规产检。干预组根据患者的孕周、身高、体重和劳动强度制定每日总热量 (≥理想体重 ×30 kcal/kg+200 kcal),并制订食谱,碳水化合物、脂肪和蛋白质等各营养要素的比例分别为45%~55%、20%~25%和25%~30%,坚持地中海饮食,每日按6餐分配总热量,减少血糖波动。饮食中应富含维生素、矿物质、纤维素。责任护士每日采用微信查看患者当天记录的食物种类及数量,录入围产营养管理系统,并对患者进行指导和培训,直到分娩。身体活动干预包括鼓励增加身体活动,至少11 000步/天,通过计步器监测活动。
1.3.2 临床指标检测
两组患者入院分娩时抽取静脉血3 mL,检测血清中血糖、总胆固醇、高密度脂蛋白胆固醇 (HDL-C)、甘油三酯、胰岛素、CRP、IL-6、TNF-α、外周血APN水平。并记录胰岛素使用率、孕期体重增加、新生儿出生体重等临床指标。
1.4 统计学分析
采用Stata 7.0统计软件分析,计数资料采用χ2检验,正态性分布计量资料以均数 ±标准差 (±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 生活方式干预对营养素摄入量的影响
干预后,干预组的蛋白质、脂肪、总能量摄入均低于对照组,差异均有统计学意义 (P<0.05),而两组患者的碳水化合物摄入比较差异无统计学意义 (P>0.05)。见表1。
2.2 生活方式干预对生化指标的影响
干预组的空腹血糖、HOMA-IR均低于对照组,HDL-C和 APN均高于对照组,差异均有统计学意义 (P<0.05);两组患者的甘油三酯和总胆固醇水平比较差异均无统计学意义 (P>0.05)。见表2。
表1 两组患者干预后的饮食结构比较 (±s)
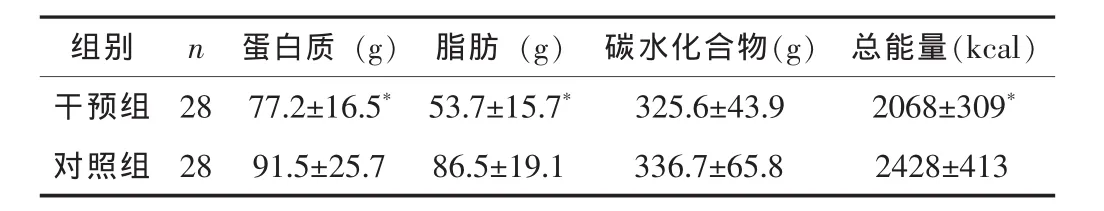
表1 两组患者干预后的饮食结构比较 (±s)
注:与对照组比较,*P<0.05。
组别 n 蛋白质 (g) 脂肪 (g) 碳水化合物(g) 总能量(kcal)干预组 28 77.2±16.5* 53.7±15.7* 325.6±43.9 2068±309*对照组 28 91.5±25.7 86.5±19.1 336.7±65.8 2428±413
表2 两组患者干预后的生化指标比较 (±s)
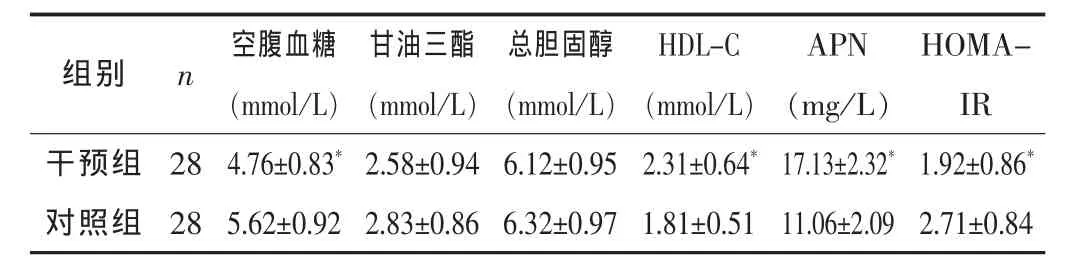
表2 两组患者干预后的生化指标比较 (±s)
注:与对照组比较,*P<0.05。
组别 n 空腹血糖(mmol/L)甘油三酯(mmol/L)总胆固醇(mmol/L)HDL-C(mmol/L)APN(mg/L)HOMAIR干预组 28 4.76±0.83*2.58±0.94 6.12±0.95 2.31±0.64*17.13±2.32*1.92±0.86*对照组 28 5.62±0.92 2.83±0.86 6.32±0.97 1.81±0.51 11.06±2.092.71±0.84
2.3 生活方式干预对炎性指标的影响
干预组的IL-6和CRP水平均低于对照组,差异有统计学意义 (P<0.05),两组患者的TNF-α水平比较差异无统计学意义 (P>0.05)。见表3。
表3 两组患者干预后的炎性指标比较 (±s)
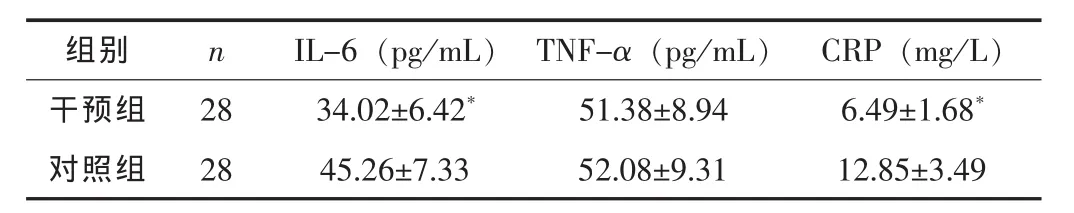
表3 两组患者干预后的炎性指标比较 (±s)
注:与对照组比较,*P<0.05。
组别 n IL-6(pg/mL) TNF-α(pg/mL) CRP(mg/L)干预组 28 34.02±6.42* 51.38±8.94 6.49±1.68*对照组 28 45.26±7.33 52.08±9.31 12.85±3.49
2.4 生活方式干预对相关临床指标的影响
干预组的孕期体重增加、新生儿体重和胰岛素使用率均显著低于对照组,差异有统计学意义 (P<0.05),但两组的羊水过多、早产发生率比较,差异均无统计学意义 (P>0.05)。见表4。
表4 两组患者的相关临床指标比较 [±s,n(%)]

表4 两组患者的相关临床指标比较 [±s,n(%)]
注:与对照组比较,*P<0.05。
体重 (g) 早产 羊水过多组别 n 孕期体重增加 (kg)新生儿出生 胰岛素使用干预组 28 14.26±2.11* 3352±357* 0(0.0) 0(0.0) 0(0.0)*对照组 28 18.73±3.15 3602±438 1(3.57) 1(3.57) 4(14.3)
3 讨论
肥胖可诱导机体形成慢性低密度炎症,是由过度的营养物代谢引发,并使脂肪、肝和胰腺形成促炎免疫细胞聚集的环境。肥胖诱导机体形成的慢性低密度炎症可引起机体胰岛素抵抗,脂肪组织、肌肉和肝脏对胰岛素的敏感性降低。其机制是营养物或炎性细胞因子可引起胰岛素受体信号途径中的丝氨酸磷酸化, 从而抑制胰岛素受体信号传导级联反应[6]。 肥胖、GDM、炎症和胰岛素抵抗之间存在密切的联系,GDM患者的脂肪组织和胎盘中与营养转运有关的蛋白表达信号通路表达和活性增加[7], 此功能的变化可能与炎性反应有关[8], 导致并发症的发生。
肥胖和GDM的基本治疗方法是生活方式干预,高达90%的GDM患者可通过运动和个体化饮食控制而得到良好的妊娠结局[9],仅极少部分患者需要进行药物治疗。生活方式干预的类型较多,包括健康宣教、运动和个体化饮食指导,能够控制孕期体质量[10]。 运动形式包括散步、 慢跑、 快走、 孕妇操、爬楼梯、游泳、瑜伽等[11]。本研究采用个体化饮食控制联合散步,较好地控制了患者的病情。Quinlivan等[12]对孕前肥胖孕妇进行饮食指导和体质量控制,明显降低了GDM的发生率,与本研究结果一致。
研究[13]表明,每日膳食摄入总热量超标和三大营养素供能比不合理是GDM的发病率上升的重要因素。孕期饮食结构中脂肪供能比高、碳水化合物供能低可增加GDM发生风险。相反,降低脂肪的供能比和提高碳水化合物供能对糖尿病发病具有预防作用。本研究对干预组进行饮食结构干预调整,降低脂肪、蛋白质和总热量的摄入,较好地控制了生化指标,空腹血糖、HOMA-IR均低于对照组 (P<0.05)。APN是一种在脂肪组织中高表达的生物多肽,可增加胰岛素敏感性,促进糖吸收,抑制糖异生,预防GDM的发生。
较多研究调查了肥胖、GDM患者外周血炎性指标的变化。Christian等[14]检测孕早期、孕中期、孕晚期和分娩后4周肥胖孕妇外周血炎性细胞因子浓度,发现肥胖孕妇的 IL-6和CRP水平均显著高于正常BMI孕妇 (P<0.05)。CRP和IL-6水平同步升高的机制是IL-6可诱导CRP从肝脏释放。另外,Kuzmicki等[15]的研究证实GDM患者外周血IL-6水平升高,且皮下脂肪组织 (SAT)中IL-6 mRNA表达增加。本研究发现,生活方式干预可降低GDM患者外周血IL-6、CRP水平,但对TNF-α水平没有影响。
GDM是一种围产期对母婴产生严重危害的妊娠疾病,可导致早产、 羊水过多、 新生儿窘迫、 死胎、 巨大儿等并发症[1]。发病机制与肌肉、肝脏和脂肪组织的靶细胞及组织降低了对胰岛素的敏感性有关。胰岛素抵抗是妊娠期女性的一个普遍生理现象,特别是在妊娠晚期,胰岛素敏感性下降可达50%左右,而GDM患者的胰岛素抵抗程度更为严重,并导致并发症的发生[3]。本研究通过对GDM患者采用生活方式干预,妊娠结局良好,胰岛素的使用率明显下降,孕期体重增加和新生儿出产体重均显著降低。
综上所述,对肥胖GDM患者进行生活方式干预,结合个体化饮食指导和运动,降低膳食结构中的脂肪和总热量,可降低血糖水平、胰岛素抵抗和胰岛素使用率,GDM患者的糖代谢明显改善,其机制可能是生活方式干预降低患者的CRP和IL-6等炎性细胞因子水平,减轻了机体的炎性反应,从而降低胰岛素抵抗水平,改善糖代谢状况。但因本研究为调查性研究,肥胖、GDM、炎症、胰岛素抵抗与生活方式干预之间的内在联系仍需进一步的研究和验证。
[1] Koning SH,Hoogenberg K,Scheuneman KA,et al.Neonatal and obstetric outcomes in diet-and insulin-treated women with gestational diabetes mellitus:a retrospective study[J].BMC En docr Disord, 2016,16(1):52.
[2] Pantham P,Aye IL,Powell TL.Inflammation in maternal obesity and gestational diabetes mellitus[J].Placenta,2015,36(7):709-715.
[3] Renault KM,Carlsen EM,Haedersdal S,et al.Impact of lifestyle intervention for obese women during pregnancy on maternal metabolic and inflammatory markers[J].Int J Obes(Lond),2017,41(4): 598-605.
[4] Santangelo C,Zicari A,Mandosi E,et al.Could gestational diabetes mellitusbe managed through dietary bioactive compounds?Current knowledge and future perspectives[J].Br J Nutr,2016,115(7): 1129-1144.
[5] International Association of Diabetes and Pregnancy Study Groups Consensus Panel,Metzger BE,Gabbe SG,et al.International Association of Diabetes and Pregnancy Study Groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy[J].Diabetes Care,2010,33(3):676-682.
[6] Gregor MF,Hotamisligil GS.Inflammatory mechanisms in obesity[J]. Annu Rev Immunol,2011,29:415-445.
[7] Kleiblova P,Dostalova I,Bartlova M,et al.Expression of adipokines and estrogen receptors in adipose tissue and placenta of patients with gestational diabetes mellitus [J].Mol Cell Endocrinol,2010,314 (1):150-156.
[8] Jansson N,Rosario FJ,Gaccioli F,et al.Activation of placental mTOR signaling and amino acid transporters in obese women giving birth to large babies[J].J Clin Endocrinol Metab,2013,98(1):105-113.
[9] Nasiri-Amiri F,Bakhtiari A,Faramarzi M,et al.The association between physical activity during pregnancy and gestational diabetes mellitus:a case-control study[J].Int J Endocrinol Metab,2016,14 (3):e37123.
[10]Kmpi-Hyovalti E,Schwab U,Laaksenen DE,et al.Effect of intensive'counselling on the quality of dietary fats in pregnant women at high risk of gestational diabetes mellitus[J].Br J Nutr,2012,108 (5):910-917.
[11]Malzer K,Schuts Y,Boulvain M,et al.Physical activity and pregnancy:cardiovascular adaptations,recommendations and pregnancy outcomes[J].Sports Med,2010,40(6):493-507.
[12]Quinlivan JA,Lam LT,Fisher J.A rondomised trial of a four-step multidisciplinary approach to the antenatal care of obese pregnant women[J].Aust N Z J Obstet Gynaecol,2011,51(2):141-146.
[13]Ley SH,Hanley AJ,Retnakran R,et al.Effect of macronutrient intake during the second trimester on glucose metabolism later in pregnancy [J].Am J Clin Nutr,2011,94(5):1232-1240.
[14]Christian LM,Porter K.Longitudinal changes in serum proinflammatory markers across pregnancy and postpartum:Effects of maternal body mass index[J].Cytokine,2014,70(2):134-140.
[15]Kuzmicki M,Telejko B,Lipinska D,et al.The IL-6/IL-6R/sgp130 system and Th17 associated cytokines in patients with gestational diabetes[J].Endokrynol Pol,2014,65(3):169-175.
(责任编辑:何华)
Effect of Lifestyle Intervention on Inflammatory Indicators of Obese Patients with Gestational Diabetes Mellitus
SUN Hailing1,QIAN Lei1,LI Ming1,WU Fenghui2*
(1Clinical Laboratory,2Department of Obstetrics and Gynecology,the People's Hospital of Binhai County,Yancheng 224500,China;*
WU Fenghui,E-mail:qianleiyc@163.com)
Objective To study the effect of lifestyle intervention on peripheral blood inflammatory indicators in obese patients with gestational diabetes mellitus(GDM).Methods 56 cases of obese patients(body mass index>30 kg/m2)with GDM were selected and randomly divided into intervention group and control group equally.The control group
pregnancy health education and routine health check,while the intervention group received individual diet guidance and exercise intervention on this basis.The food frequency questionnaire was used to investigate the prenatal diet of two groups.The APN of peripheral blood,blood lipid,HOMA-IR,CRP,IL-6 and TNF-α levels were measured.Results After intervention,the intake of protein,fat and total calorie of intervention group was lower than that of control group,with statistical difference(P<0.05).The fasting blood glucose and HOMA-IR of intervention group were lower than those of control group,and HDL-C and APN were higher than those of control group,with statistical differences(P<0.05).The IL-6 and CRP levels of intervention group were lower than those of control group(P<0.05),but no statistical difference was found in TNF-α level between two groups(P>0.05).The insulin use rate,neonatal birth weight and weight gain during pregnancy of intervention group were significantly lower than those of control group(P<0.05).Conclusions After lifestyle intervention,the glucose metabolism of obese patients with GDM is better controled,which mechanism is probably through lifestyle interventions to reduce peripheral blood inflammatory indicators.
Gestational diabetes mellitus;Lifestyle intervention;Obesity;C-reactive protein;Interleukin-6
R715.3
:A
10.3969/j.issn.1674-4659.2017.09.1213
2017-03-02
2017-05-07
江苏省盐城市医学科技发展计划项目 (项目编号:YC2015065)
孙海玲 (1966-),女,江苏盐城人,本科学历,副主任技师,从事免疫学检验工作。
*通讯作者:吴凤会 (1972-),女,江苏盐城人,本科学历,副主任护师,E-mail:qianleiyc@163.com。
