TOLAC医护团队模式对瘢痕子宫妊娠结局及满意度的影响
2017-09-05董素霞
董素霞
河南安阳地区医院妇产科 安阳 455000
TOLAC医护团队模式对瘢痕子宫妊娠结局及满意度的影响
董素霞
河南安阳地区医院妇产科 安阳 455000
目的 探讨TOLAC医护团队模式对瘢痕子宫妊娠结局及满意度的影响。方法 将2012-01—2014-01间收治的瘢痕子宫妊娠孕妇100例作为对照组,实施常规护理。将2014-02—2016-02间收治的瘢痕子宫妊娠孕妇100例作为观察组,实施TOLAC医护团队模式管理。观察2组孕妇妊娠的结局及对医护工作的满意度。结果 观察组的自然分娩率、对医护工作的满意度明显高于对照组;产后出血率、抑郁率明显低于对照组,差异均有统计学意义(P<0.05)。结论 TOLAC医护团队模式管理有利于改善瘢痕子宫孕妇的妊娠结局,并提升孕妇对医护工作的满意度。
瘢痕子宫;TOLAC医护团队模式;妊娠结局
随着“全面二孩”政策的出台,剖宫产后瘢痕子宫妊娠的人群越来越多。其分娩方式有两种,即选择性再次剖宫产(ERCS)和阴道试产(TOLAC)。2014-02—2016-02,我们将TOLAC医护团队模式管理应用于瘢痕子宫妊娠孕妇,效果良好,现报道如下。
1 资料与方法
1.1 一般资料 选择2012-01—2014-01间我院收治的瘢痕子宫妊娠孕妇100例作为对照组,2014-02—2016-02间收治的瘢痕子宫妊娠孕妇100例作为观察组。年龄21~40岁,平均30.59岁。孕36~41周,均为头位,骨盆正常。各项生理指标均正常,无其他明显高危因素,无精神障碍,无剖宫产指征,有TOLAC条件。排除伴有病理产物和瘢痕处妊娠及瘢痕厚度>3 mm者。2组产妇的年龄、孕周、预测胎儿体质量等比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组实施常规孕前及孕期管理,观察组在对照组基础上实施TOLAC医护团队模式管理。
1.2.1 TOLAC团队教育工作模式 (1)组建TOLAC医护团队:小组成员需在产科工作满8 a以上;有分娩经验女性;持有《母婴保健技术考核合格证书》的产科医生和护士。(2)孕期教育和指导:为孕妇建立档案,通过定期电话咨询、建立微信群或qq空间及举办孕妇课堂等,开展孕期教育和指导。
1.2.2 个体化孕前及孕期管理 (1)孕前咨询:详细了解剖宫产的时间、次数、指征、方式、切口类型及愈合情况。(2)合理选择再次妊娠的时机:手术后严格避孕2 a。2 a后孕前检查无妊娠禁忌,宜尽早妊娠。计划妊娠前应常规阴超检查,了解瘢痕愈合情况,观察瘢痕是否完整,局部是否有缺损及缺损的大小等。(3)孕期的管理:一旦确诊早孕,嘱孕妇在孕6~8周行超声检查,排除瘢痕妊娠。孕20周行阴超了解胎盘与瘢痕的关系,对可疑者在28~30周复查,必要时做MRI,了解是否有胎盘植入和前置胎盘。孕35周后每周行B超检查了解子宫瘢痕的厚度。可通过厚度变化预测子宫破裂的风险。孕36周与医生讨论分娩方案。
1.3 评价指标 观察2组孕妇的妊娠结局及对护理工作的满意度。妊娠结局包括自然分娩率、剖宫产率、产后出血率、抑郁率及新生儿窒息率。抑郁率采用抑郁自评量表(SDS)进行评价,<50分为无抑郁,50~59分为轻度抑郁,60~69分为中度抑郁,≥70分为重度抑郁。产后出血:产后2 h出血≥400 mL。新生儿APgar评分≤7分为窒息,8~10为正常。采用我院自制的《住院患者对医护工作满意度》调查表评价满意度。
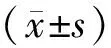
2 结果
观察组的自然分娩率、对医护工作的满意度明显高于对照组;产后出血率、抑郁率明显低于对照组。差异均有统计学意义(P<0.05),见表1、表2。

表1 2组产妇的妊娠情况[n(%)]

表2 2组产妇对医护人员的满意度[n(%)]
3 讨论
瘢痕子宫再次妊娠通过阴道试产分娩,产后出血量少、损伤小、住院费用低及住院时间短,其总体效果优于剖宫产[1-2]。而且可避免盆腔粘连、新生儿呼吸窘迫综合征等并发症[3]。中华医学会妇产科学分会产科学组发布的“剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)”[4]指出,TOLAC的成功率为60%~80%,虽整体风险率不足1%,但子宫破裂的风险高于ERCS。故对剖宫产术后再次妊娠且有阴道试产意愿的孕妇必须在产前充分评估,对符合阴道分娩适应证的孕妇,在规范产时管理、具备完善应急预案的前提下实施TOLAC。近两年来,我们组建了TOLAC医护团队,严格掌握TOLAC适应证,对瘢痕子宫孕妇进行专业教育和实施个体化孕前及孕期指导。在提高孕妇自然分娩率的同时,有效改善了妊娠结局,为成功母乳喂养奠定了基础,降低了产后出血和产后抑郁的发生率。同时,通过相互之间密切的沟通交流,增进了医、护、患关系,为构建和谐、融洽的医患关系奠定了基础。
[1] 黄倩.社会因素剖宫产母婴近期结局的回顾性队列研究[D].南方医科大学,2012:22-27.
[2] 慕容红梅.瘢痕子宫妊娠后分娩方式的探讨-附139例临床分析[J].内蒙古中医药,2013,11(2):93-94.
[3] 彭武润.120例瘢痕子宫妊娠分娩方式及母婴结局探讨[J].白求恩军医学院学报,2012,6(2):111-112.
[4] 中华医学会妇产科学分会产科学组.剖宫产术后再次妊娠阴道分娩管理的专家共识[J].中华妇产科杂志,2016,51(8):561-564.
(收稿 2017-01-21)
R714.1
A
1077-8991(2017)05-0096-02
