累及高颈段的脊髓肿瘤显微手术治疗
2017-09-03韩硕张晓华殷玉华韩东华任力
韩硕,张晓华,殷玉华,韩东华,任力
·脊柱脊髓专题·
累及高颈段的脊髓肿瘤显微手术治疗
韩硕,张晓华,殷玉华,韩东华,任力
目的 探讨累及高颈段脊髓肿瘤的临床特点、手术方法及相关预后。方法 回顾2007年1月~2017年4月经手术治疗的18例累及高颈髓的脊髓肿瘤患者,并结合有关文献进行相关分析。结果 18例患者中全切除12例,部分切除3例,减压并取活检3例。术后随访,1例神经鞘瘤3年后复发,再次手术。术后16例上下肢肌力4~5级,2例四肢肌力2~3级,1例因呼吸衰竭死亡。McCormick标准分级和颈椎日本骨科协会(JOA)评分均改善(P<0.05~0.001)。结论 显微手术为累及高颈段的脊髓肿瘤患者带来明确手术获益,但需避免出现术后并发症。
显微手术;高颈髓;脊髓肿瘤
累及高颈段的肿瘤是指侵犯颈髓1~4节段在内的椎管内肿瘤,此处肿瘤占脊髓肿瘤的14%,并不少见[1]。临床上由于此处毗邻延髓,患者可出现高位截瘫和呼吸循环障碍,手术难度较大,预后相对较差。近年来随着显微手术的发展,已有不少此类患者的诊疗报道。本研究对18例侵犯高颈段的脊髓肿瘤患者行手术治疗,并结合文献进行总结分析,现报告如下。
1 资料与方法
1.1 一般资料 选取2007年1月~2017年4月收治的18例累及高颈段的脊髓肿瘤患者为研究对象。其中男11例,女7例;年龄15~66岁,平均(37.91±2.63)岁;病程2周~8年,平均18个月。临床表现:12例首发症状为四肢麻木无力,6例首发症状为颈枕部疼痛,其中3例伴有括约肌障碍,四肢痉挛性瘫痪6例,呼吸困难1例。手术前后评估脊髓功能采用McCormick标准分级(表1)和日本骨科学会(Japanese Orthopaedic Association Scores,JOA)颈椎病疗效评定标准(表2)[2]。

表1 侵犯高颈段肿瘤患者手术前后McCormick标准分级
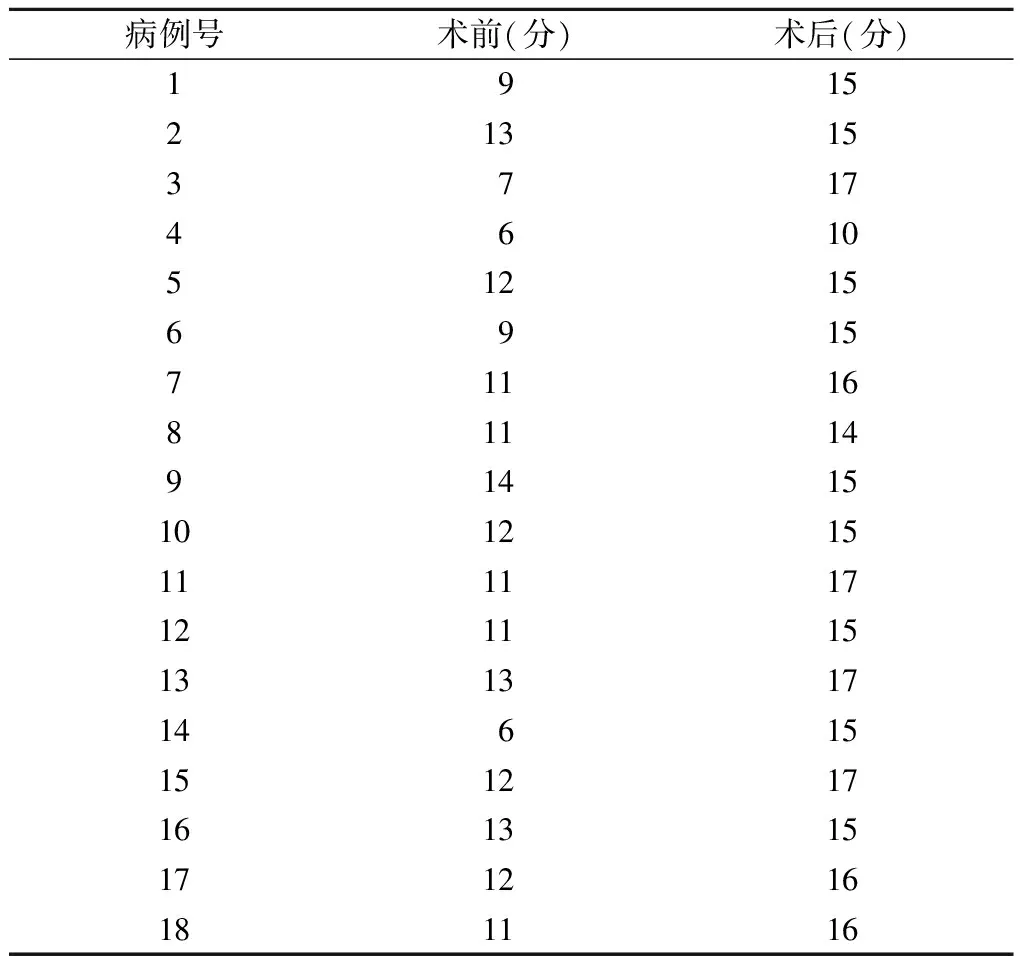
表2 侵犯高颈段肿瘤患者手术前后JOA评分
注:采用两相关样本的Wilcoxon秩检验比较手术前后JOA评分Z=-3.734,P=0.000
1.2 影像学检查 术前术后18例患者均行MRI平扫+增强检查,发现硬脊膜外肿瘤2例,硬脊膜下肿瘤10例,髓内肿瘤5例,哑铃形肿瘤1例。16例位于C1-4(图1),1例位于C2-C7。另外1例是位于C2-T6的髓内室管膜瘤,伴有脊髓空洞症(图2)。
1.3 手术方法 术前将记录电极放置于头顶正中,参考电极放置于额中线,刺激电极放置于双侧腕横纹,如发现异常,调整手术界面。全麻后取俯卧位,结合术前MRI和金属曲别针标记下体表定位肿瘤,取后正中入路,椎旁肌肉用单极电刀锐性分离,显微镜下用细小磨钻磨开椎板,切开棘间韧带、黄韧带,整体取下椎板棘突韧带,切开硬膜。如为髓内肿瘤,近肿瘤最浅处沿脊髓后正中沟,切开缝吊蛛网膜和软脊膜,显露肿瘤,注意肿瘤供血动脉,近肿瘤远脊髓处,弱小电凝多次后剪断,由浅及深严格按正确的界面切除肿瘤。如为髓外肿瘤,分块或整体切除肿瘤。仔细止血后缝补硬脊膜,在C形臂定位下行椎弓根钉棒系统内固定,予常规颈托保护。
1.4 术后处理 术后均保留气管插管,在重症监护室观察,待基础情况稳定后拔除。常规应用抗生素,脱水药及糖皮质激素消肿。术后常规颈托固定3个月以防颈椎不稳,1个月后常规复查血沉、CRP和血常规排除感染。室管膜瘤和星形细胞瘤行术后常规放疗。

A:矢状位T1WI,病灶呈等信号;B:T2WI,病灶呈高信号;C:T2WI轴位,病灶与脊髓边界清楚,横截面较小图1 星形细胞瘤MRI表现,肿瘤位于C3-4,呈长条状嵌入脊髓,无偏心性生长,脊髓无明显受压及增粗
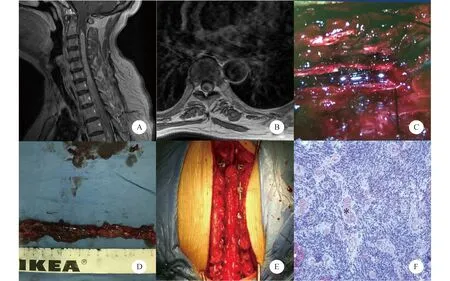
图2 另一室管膜瘤患者行椎管内占位切除+植骨融合内固定术。A、B:术前MRI增强像矢状位和轴位,颈胸段脊髓增粗,前后径最大约1.2cm,髓内背侧为主见条片状长T1信号、长T2信号,增强信号欠均匀,头端脊髓内有继发性空洞形成;C:术中显微镜下显示肿瘤全切除;D:标本全长约19cm,质地软;E:切除肿瘤后行植骨融合内固定术;F:显微镜高倍视野下(HE染色,×400)可见中央血管周围有长而内含胶质纤维的细胞突起所构成的无核区,外周有肿瘤细胞核紧密包绕构成“假玫瑰花”结节(*)
2 结 果
本组18例侵犯高颈段肿瘤患者术中电生理检测,5例体感诱发电位异常,其中4例波幅下降幅度<50%,1例波幅下降幅度>50%,均于半小时内波幅恢复。术后病理学检查示,神经鞘瘤6例,室管膜瘤3例,星形细胞瘤3例,脊膜瘤2例,神经纤维瘤1例,脑膜瘤1例,前列腺癌转移瘤1例,海绵状血管瘤1例。肿瘤全切除12例,部分切除3例,减压并取活检3例。术后随访3个月~3年,运动功能均较术前明显好转。1例神经鞘瘤患者3年后复发,再次手术。术后3个月16例上下肢肌力4~5级,2例四肢肌力2~3级,1例因呼吸衰竭死亡。根据McCormick标准,手术获益有统计学意义(表1)。根据JOA评分,患者手术有明显获益(表2)。
3 讨 论
高颈段脊髓肿瘤的来源除了原发于高颈段的椎管内肿瘤,还有颅内移行至颈髓的肿瘤。移行肿瘤的病理类型可为脑膜瘤等颅内特有的肿瘤,与肿瘤沿脑干直接移行至颈髓有关[3]。本组有1例颈椎管内肿瘤术后病理证实是脑膜瘤,此类病例目前尚无文献报道,很有可能就是蛛网膜细胞在受刺激后会演变成具阿米巴运动的吞噬细胞,从第四脑室的蛛网膜移行至颈椎蛛网膜所致。另外Gu等[4-5]发现哑铃形肿瘤好发生于颈1~2节段,与作者观察的现象相同,原因可能是此处的椎板间隙较宽,给肿瘤突破提供了足够的空间,从椎间孔突破到椎管外。由于切除哑铃形肿瘤,需同时去除载瘤神经和受累骨质,造成脊髓不稳定,Chowdhury[6]建议长期随访。
McCormick标准分级包括5级,从Ⅰ级(神经功能无损伤,运动正常,可有轻微感觉减退)到Ⅴ级(截瘫或四肢瘫,可有偶发活动),本组无Ⅴ级患者,表1未予显示。JOA评分(Japanese Orthopaedic Association)常用于反映患者治疗前后脊髓功能的改善情况,通过改善指数判断治疗效果[2]。JOA包括4项指标,即上肢运动功能、下肢运动功能、感觉和膀胱功能部分,总分17分。改善指数为治疗后评分与治疗前评分的差值,差值为正,则手术切除是有意义的。经表1、2统计后得出,18例患者根据两种评定方法都有手术获益,且有统计学意义。
术前应进行全面的影像学检查和常规体检,评估患者的一般情况和肿瘤边界、血供、对脊髓侵犯情况。功能磁共振弥散张量成像(DTI),可以显示脊髓白质纤维束状态,通过比较肿瘤各部位的各向异性分数,了解颈髓形态学改变、细胞外水肿及脊髓变性的情况,相较常规MRI更适合脊髓功能残疾评分[7]。为了降低发生脊髓缺血的风险,术前行CTA、MRA以及DSA已经被提出用于明确脊髓前动脉的位置和血供情况[8]。如果术中暂时阻断节段血管,需实时采取运动感觉电位及运动诱发电位检测,以减少脊髓缺血的风险[9]。另外术中在黄色滤光(560nm波长)下,通过配套的双荧光显微镜观察可用于提高脊髓肿瘤的可视性和改善肿瘤的切除范围[10],对于切除与正常脑组织界限不清的高级别胶质瘤帮助很大。
发生于高颈段的肿瘤在毗邻解剖关系及术中操作都很棘手,完整保留神经功能,同时最大限度地切除肿瘤,需要娴熟的显微手术技术。在手术切除过程中,应注意以下几点:(1)钻石刀划开硬脊膜及蛛网膜(我科习惯用7号针头,直径约0.7mm),放出脑脊液后用探针碰触硬脊膜有松软感,髓外肿瘤需切开硬脊膜和蛛网膜,位于脊髓背侧或较大的肿瘤打开硬脊膜即可发现,如是髓内肿瘤则沿脊髓全长切开软脊膜;先行肿瘤背侧分离,切除一部分瘤体,此时周边的肿瘤组织会从两侧翻折过来,组织间隙自然暴露,轻柔分离肿瘤与周围正常组织间隙,再分离肿瘤腹侧界面直至全切肿瘤[11-12]。(2)若肿瘤与脊髓黏连严重,难以辨认,应瘤内分块切除,以免损伤脊髓和脊髓血管。对于向脊髓腹侧生长的高颈段脊髓肿瘤,避免损伤脊髓前动脉及主要分支,以免引起脊髓前动脉缺血,造成Beck综合征,导致病灶水平以下的硬瘫、分离性感觉障碍及膀胱、直肠功能障碍[13]。(3)切除方法应根据不同病理类型而异,室管膜瘤虽常侵犯多个节段,但有假包膜,所以肿瘤与脊髓的界面易于分离。因肿瘤巨大,需行瘤内分块切除。因室管膜瘤易囊变,需切除肿瘤囊壁。神经鞘瘤起源于脊髓后根的神经鞘膜,向腹侧压迫脊髓,黏连常不紧密,易于分离[14]。肿瘤居腹侧阻碍分离,需切断神经根,切忌在近端电凝以免术后剧痛发生。胶质瘤常呈浸润性生长,切除前先切除明确界面的胶质瘤,若难以分清,则需在肿瘤内部分切除,直至出现理想界面。胶质瘤质地较室管膜瘤更软,分离界面稍显困难。(4)髓内肿瘤切缘不可突破中央管,因为中央管前方即是脊髓前角,含有运动神经元,一旦损伤会造成损伤平面以下对侧肢体上运动神经元性瘫痪,严重影响患者的长期预后。但肿瘤是个慢性发病的过程,常常压迫前角内的运动神经纤维,使之变细乃至移位,因而有时突破中央管也不一定损伤到运动神经纤维。本组有1例长19cm从颈2延伸到胸6的髓内室管膜瘤(图2),肿瘤全切,术前因“双上肢紧束感,双下肢无力,行走困难”入院,术中因肿瘤过大切除时突破了中央管,术后双上肢肌力改善,双下肢肌力同术前(3级)。这例髓内室管膜瘤患者上肢运动及感觉障碍均重于下肢,可能是由于运动束和感觉束在脊髓内排列是颈部、上肢、躯干和下肢顺序依次由内向外排列,因而髓内肿瘤引起的传导束症状从上向下发展[15]。(5)脑干颈髓交界处的肿瘤,切除时不要超过闩部,因闩部以上的解剖结构有呼吸心跳中枢[16]。本组有1例脑干颈髓交界处的星形细胞瘤患者,因力求全切肿瘤,切缘达到了闩部以上,术后发生呼吸困难,给予高压氧治疗缺氧,仍无法纠正,最终呼吸衰竭诱发呼吸心跳骤停死亡。
手术成功与否很大程度上决定于术后并发症,需要手术过程的精细操作以及术后的积极护理。术中操作粗暴可引起椎动脉损伤和硬脊膜撕裂等,选择颈前外侧入路可造成喉返神经损伤,尤其是右侧喉返神经绕锁骨下动脉后,由下外侧走向上内侧,至中线气管,容易误伤;选择经口腔软腭切开入路易出现口腔伤口溃疡及伤口迟发性出血;术后长期卧床可引发肺炎,均需积极对症处理[17]。Aiyer 等[18]报道一例硬脊膜撕裂造成假性脊膜膨出,之后脑脊液向背侧不断推动脊髓,最终导致颈椎椎间盘突出。本组患者经过精心的手术和护理后效果满意,未发生上述并发症。
高颈段脊髓肿瘤手术风险很大,但一旦出现症状,建议早期手术。本研究显示脊髓肿瘤的预后和脊髓的术前分级(包括McCormick标准分级和JOA评分)有关(表1,表2),只要术前脊髓功能分级不低,患者的预后一般不差,手术后患者生活质量和临床表现多能改善。Gu等[5]认为如果肿瘤体积不大,通过后正中入路,肿瘤全切率可达80%,手术效果满意。Chowdhury等[6]回顾性分析了15例高颈段星形细胞瘤,发现颈枕部疼痛是由于脊髓肿瘤压迫脊髓背根感觉神经元,尤其是当颈椎运动时(Queckenstedt试验)神经根受到牵拉,造成疼痛加重,如果能够解除压迫,症状多在短时间内改善。
目前,上海交通大学医学院附属仁济医院神经外科刚引进了pentero900双荧光显微镜等显微手术设备,可清晰显示黄荧光染色的脊髓肿瘤与正常组织的边界(目前尚未应用于脊髓肿瘤),还有术中导航技术和电生理检测技术,确保肿瘤切除的同时神经功能得到保留。另外最新的3D打印技术可设计出完全吻合肿瘤的切除导板,在术中放置在肿瘤上定位,最大程度保留正常神经组织。随着这些技术的融合,高颈段脊髓肿瘤显微手术将会有新的发展。
[1] Lin L,Zou M,Liu C,etal.Clinical therapeutic effect of surgery on upper cervical spinal cord tumors[J].Zhong Nan Da Xue Xue Bao Yi Xue Ban,2015,40:1000.
[2] 孙兵,车晓明.日本骨科协会评估治疗(JOA评分)[J].中华神经外科杂志,2012,28:623.
[3] Ocque R,Khalbuss WE,Monaco SE,etal.Cytopathology of extracranial ectopic and metastatic meningiomas[J].Acta Cytol,2014,58:1.
[4] Iacopino DG,Giugno A,Gulì C,etal.Surgical nuances on the treatment of giant dumbbell cervical spine schwannomas:description of a challenging case and review of the literature[J].Spinal Cord,2016,2:15042.
[5] Gu BS,Park JH,Roh SW,etal.Surgical strategies for removal of intra-and extraforaminal dumbbell-shaped schwannomas in the subaxial cervical spine[J].Eur Spine J,2015,24:2114.
[6] Chowdhury FH,Haque MR,Sarker MH.High cervical spinal schwannoma;microneurosurgical management:an experience of 15 cases[J].Acta Neurol Taiwan,2013,22:59.
[7] 魏梁锋,王守森,郑兆聪,等.磁共振弥散张量成像在颈椎管内肿瘤手术预后评估中的作用[J].中华神经外科杂志,2016,32:556.
[8] 王娇燕,尹化斌.颈段脊髓血供及颈段脊髓前动脉的影像学评价[J].实用放射学杂志,2014,11:864.
[9] Muramoto A,Imagama S,Ito Z,etal.The cutoff amplitude of transcranial motor evoked potentials for transient postoperative motor deficits in intramedullary spinal cord tumor surgery[J].Spine (Phila Pa 1976),2014,39:E1086.
[10] 孙振兴,王贵怀,王劲,等.脊髓室管膜瘤患者术中黄荧光技术的应用[J].中华神经外科杂志,2017,33:128.
[11] Meng W,Wang C,Xu J,etal.[Microsurgical treatment of multi-segment cervical intramedullary ependymomas][J].Zhonghua Yi Xue Za Zhi,2014,94:1452.
[12] 赵国,宋晓斌,沈勇,等.颈椎解剖学重建在颈椎椎管内肿瘤切除中的临床应用[J].临床神经外科杂志,2015,12:354.
[13] Arslan M,Acar HI,Comert A,etal.The Cervical Arteries:An Anatomical Study with Application to Avoid the Nerve Root and Spinal Cord Blood Supply[J].Turk Neurosurg,2017,27:1.
[14] 顾威庭,成侃,赵卫国.颈椎髓内神经鞘瘤1例并文献复习[J].临床神经外科杂志,2016,13:319.
[15] 王忠诚.王忠诚神经外科学[M].武汉:湖北科学技术出版社,2004.
[16] Jones SE,Saad M,Lewis DI,etal.The nucleus retroambiguus as possible site for inspiratory rhythm Generation caudal to obex[J].Respir Physiol Neurobiol,2012,180:305.
[17] Wei F,Liu Z,Liu X.Complications of total spondylectomy of upper cervical spine primary tumor[J].Chinese Journal of Spine&Spinal Cord,2014,24:227.
[18] Aiyer SN,Shetty AP,Kanna R,etal.Spinal cord herniation following cervical meningioma excision:a rare clinical entity and review of literature[J].Eur Spine J,2016,25:216.
(收稿2017-05-02 修回2017-06-17)
Microsurgical management of spinal cord tumor involving high cervical cord
HANShuo,ZHANGXiao-hua,YINYu-hua,etal.
DepartmentofNeurosurgery,RenjiHospitalAffliatedtoShanghaiJiaotongUniversity,SchoolofMedicine,Shanghai200127,China
ZHANGXiao-Hua
Objective To evaluate the diagnosis,management and outcome of spinal cord tumor involving high cervical cord.Methods The date of 18 patients with spinal cord tumor involving high cervical cord whom treated microsurgically in our institution were analyzed retrospectively,in combination with related literature.Results Total resection were achieved in 12 patients,partial resection in 3 patients and decompression with biopsy in 3 patients.After 3 years time of follow-up,a patient diagnosed of schwannoma recurred and reoperated.Muscle strength of 16 patients were grade 4~5 of 5,and 2 patients were grade 2~3 of 5.Death of 1 patient was caused by respiratory failure.The scores of cervical vertebra Japanese Orthopaedic Association(JOA) were improved obviously (P<0.05~0.001).Conclusion The microsurgical operation can bring benefit for patients of spinal cord tumor involving high cervical spinal cord,but we should be aware of postoperative complications.
microsurgery;upper cervical cord;spinal cord tumor
浦东新区卫生系统重点专科建设项目(PWZz 2013-18);上海市浦东医院院级课题(201403)
200127 上海,上海交通大学医学院附属仁济医院神经外科(韩硕,殷玉华,张晓华);复旦大学附属浦东医院神经外科(韩东华,任力)
张晓华
10.3969/j.issn.1672-7770.2017.04.005
R739.4
A
1672-7770(2017)04-0258-05
