红霉素对支气管扩张症患者呼吸道细菌的影响*
2017-09-01武文娟张国俊胡俊祥牛安林李任增李国涛朱莎莎
武文娟,张国俊,胡俊祥,牛安林,李任增,李国涛,朱莎莎
(1.河南省安阳市第三人民医院 呼吸内科,河南 安阳 455000;2.郑州大学第一附属医院呼吸与危重症科,河南 郑州 456400)
红霉素对支气管扩张症患者呼吸道细菌的影响*
武文娟1,张国俊2,胡俊祥1,牛安林1,李任增1,李国涛1,朱莎莎1
(1.河南省安阳市第三人民医院 呼吸内科,河南 安阳 455000;2.郑州大学第一附属医院呼吸与危重症科,河南 郑州 456400)
目的观察长期口服小剂量红霉素对稳定期支气管扩张症患者细菌耐药性的影响,以及呼吸道微生物群构成的变化。方法采取双盲、对照方法进行为期6个月的观察,纳入患者既往1年内有2次急性加重史,治疗组口服红霉素250 mg/次,2次/d,评估治疗前后两组急性加重次数的不同、呼吸道定植菌的耐药率变化,以及细菌构成的变化。结果176例患者随机分组,治疗组90例,对照组86例;与对照组相比较,铜绿假单胞菌定植亚组的急性加重次数减少,但非铜绿定植亚组无变化;治疗组呼吸道革兰阴性菌群耐药率无变化,而革兰阳性菌群耐药率升高,尤其是对大环内酯类药物;治疗组较对照组痰菌负荷减少,微生物构成发生变化,但铜绿假单胞菌定植亚组患者微生物构成变化不大,非铜绿假单胞菌定植亚组微生物构成变化大,流感嗜血杆菌定植率降低,但耐大环内酯类药物细菌包括铜绿假单胞菌定植率升高。结论长期小剂量红霉素治疗造成支气管扩张症患者呼吸道革兰阳性菌群耐药率升高,尤其是对大环内酯类药物;呼吸道微生物群构成发生变化,在非铜绿假单胞菌定植亚组,急性加重次数并没有减少,而红霉素治疗使其流感嗜血杆菌定植率降低,但铜绿假单胞菌、金黄色葡萄球菌等对大环内酯类药物耐药的细菌定植率升高,该类患者尚需进一步寻找更好的治疗方案。
红霉素;支气管扩张症;耐药性;微生物构成
支气管扩张症是一种气道破坏性疾病,其病理以管壁结构及纤毛功能受损为主,极易造成病原菌定植,且难于根除,导致感染反复发生,最终致使患者肺功能降低,病情迁延难愈[1-3]。大环内酯类抗生素已被证明对支气管扩张症稳定期患者有较好的临床疗效[4-8]。但是下呼吸道微生物构成及定植菌耐药性发生变化情况尚不清楚。因此,本研究旨在评估长期小剂量红霉素治疗支气管扩张症患者对下呼吸道微生物群构成的变化和定植优势菌耐药性产生的影响。
1 资料与方法
1.1 一般资料
选取2012年10月1日-2015年10月31日河南省安阳市第三人民医院呼吸科门诊及住院的支气管扩张症稳定期患者190例,按照就诊时间随机编码分组,分为对照组和治疗组。本研究经医院专家组及伦理委员会批准,所有入组患者签署书面知情同意书。
1.1.1 纳入标准 ①支气管扩张症病史(反复咳嗽、咳脓痰,或咯血,或伴有喘息等症状);②年龄>18岁;③肺部高清CT确证存在支气管扩张;④1年内有>2次急性加重史,且需要使用抗生素治疗;⑤肺功能提示阻塞性通气功能障碍,轻度至重度,一秒用力呼气容积(forced expiratory volume in one second,FEV1)占预计值25%~79%;⑥无肿瘤,无危及生命的疾病;⑦近3个月内未使用大环内酯类药物;⑧患者依从性良好,签署书面知情同意书。
1.1.2 排除标准 ①严重慢性呼吸功能衰竭;②合并严重肺源性心脏病、右心功能衰竭;③严重肝肾功能不全;④严重心、脑血管疾病;⑤对大环内酯类药物不能耐受者。
1.1.3 方法 治疗组口服红霉素肠溶片(0.125 g/粒,西安利君制药有限责任公司,国药准字H61021632),0.25 g/次,2次/d,疗程6个月。对照组口服安慰剂(北京斯利安药业有限公司)2片/次,2次/d,疗程6个月。所有患者治疗期间不得使用其他大环内酯类药物。
1.2 菌株来源与方法
治疗前后分别取患者晨起清水漱口后咳深部痰于无菌痰盒中,立即送检,连续送检3次。一般低倍镜视野中白细胞>25个,上皮细胞<10个为合格痰标本。对合格痰标本进行分离培养后,阳性标本进行菌种鉴定和药敏试验。采用细菌分类鉴定(analytic products INC,API)系统对优势菌进行鉴定,并根据优势菌对两组进行亚组分组。同一患者连续分离出相同菌株时,取首次分离到的菌株,标本均按照无菌标准进行采集。
1.2.1 仪器与试剂 VITEK-2 Compact全自动细菌鉴定仪购自法国生物梅里埃公司,血平板及巧克力平板购自杭州威晟生物科技有限公司,麦康凯平板购自广州迪景微生物科技有限公司。
1.2.2 病原菌培养与鉴定 所有标本严格按照《全国临床检验操作规程》进行分离培养及鉴定。实验结果解释菌采用美国临床实验室标准化研究所2013年标准。质控菌株为铜绿假单胞菌ATCC27853、大肠埃希菌ATCC 25922、粪肠球菌ATCC51299、金黄色葡萄球菌ATCC29213。
1.3 研究期间的急性加重次数
急性加重的评定参考KIM等[9]的标准:①痰颜色或者痰量改变(或伴有咯血);②咳嗽频繁或程度较前加重;③胸闷、气促或呼吸困难程度较前加重;④发热(体温>38℃);⑤喘息(或伴喉部喘鸣音)症状加重;⑥纳差、疲乏等全身情况恶化,或日常运动耐量降低;⑦在短期内肺功能出现明显降低[FEV1或用力肺活量(forced vital capacity,FVC)较以前降低10%];⑧肺部影像学提示病灶较前进展;⑨听诊肺部呼吸音发生改变。研究期间的急性加重次数比较是对平均每人急性加重次数进行的比较。
1.4 统计学方法
病原菌分布和耐药率分析采用WHONET 5.5统计软件,计量资料以均数±标准差(±s)表示,用t检验;其他数据分析采用统计软件Stata 14.0统计软件,多组间比较用方差分析,计数资料以率或百分比表示,用χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
受试者190例,剔除2例,共纳入188例,其中治疗组4例患者因故退出研究,完成90例;对照组有8例因故退出研究,完成86例,实际完成研究共176例,治疗组和对照组一般情况比较,差异无统计学意义。见表1。
2.2 治疗组患者治疗前后微生物构成变化
经6个月观察期后,治疗组痰培养出89株细菌,对照组培养出141株;治疗前后根据铜绿假单胞菌定植情况,将患者分为铜绿假单胞菌组(A组)和非铜绿假单胞菌组(B组)。治疗组中铜绿假单胞菌定植为主39例,非铜绿假单胞菌定植为主51例;对照组中铜绿假单胞菌定植为主41例,非铜绿假单胞菌定植为主45例,差异无统计学意义(χ2=0.334,P=0.563)。
对A、B组治疗前后细菌群落组成比较,结果显示,治疗前两组细菌类群构成比较,差异有统计学意义(χ2=53.805,P=0.000),治疗后两组比较,差异有统计学意义(χ2=22.765,P=0.002)。A组治疗前后细菌总体群落组成比较,差异无统计学意义(χ2=1.156,P=0.992),B组治疗前后细菌总体群落组成比较,差异无统计学意义(χ2=13.264,P=0.066)。A组治疗前后铜绿假单胞菌、流感嗜血杆菌及金黄色葡萄球菌定植率比较,差异无统计学意义(χ2=0.088、0.022和0.315,P=0.767、0.881和 0.575)。B 组治疗前后铜绿假单胞菌、流感嗜血杆菌定植率比较,差异有统计学意义(χ2=6.944、5.420,P=0.008、0.020),后者治疗后定植率降低。见表2。
表1 两组患者一般情况比较 (±s)

表1 两组患者一般情况比较 (±s)
组别 男/女/例年龄/(岁,±s)体重指数/(k g/m2,±s)患病史/(年,±s)吸烟情况目前吸烟者例(%)吸烟指数/(±s)F E V 1/(L,±s)肺功能F V C/(L,±s)F E V 1/F V C(±s)治疗组(n=9 0) 4 6/4 4 4 9.2 0±9.1 0 2 3.3 8±3.9 5 7.3 0±2.9 0 1 5(1 6.7) 4.3 0±0.9 7 1.6 3±0.4 2 2.3 4±0.6 3 6 9.6 0±1 3.1 0对照组(n=8 6) 4 5/4 1 4 7.1 0±7.9 0 2 3.8 7±3.6 2 8.7 0±3.2 0 2 5(2 9.1) 4.7 0±1.1 3 1.5 9±0.3 7 2.2 7±0.5 9 7 0.0 0±1 3.5 0t/χ2值 0.0 2 6 1.6 3 2 -0.8 5 7 -3.0 4 4 3.8 5 2 -2.5 2 3 0.6 6 9 0.7 6 0 -4.6 8 8P值 0.8 7 2 0.1 0 5 0.3 9 3 0.1 4 0 0.0 5 0 0.0 2 0 0.5 0 2 0.4 4 8 0.0 0 0
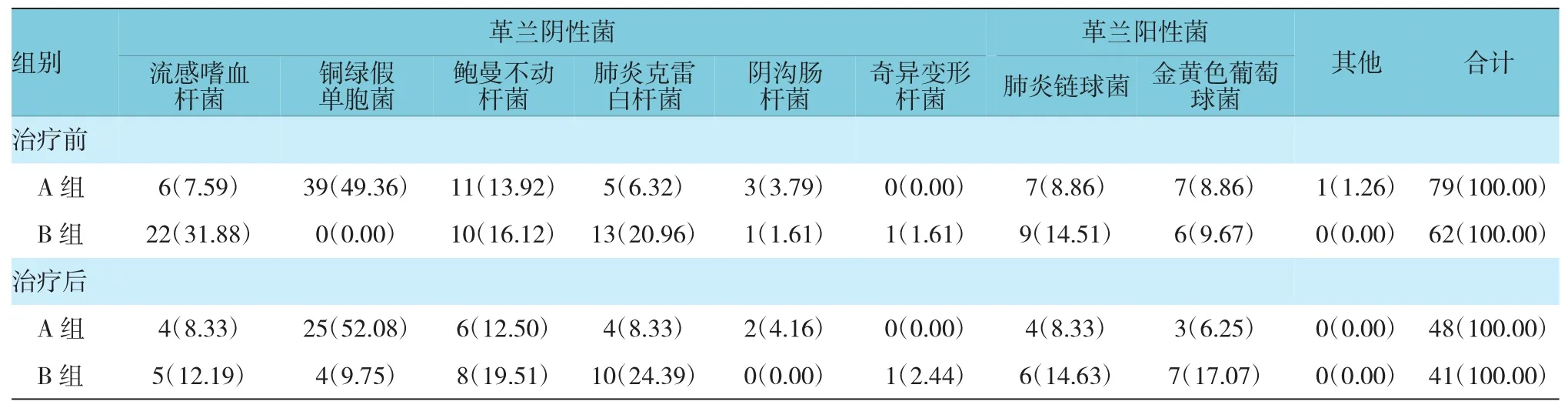
表2 治疗组患者治疗前后微生物构成变化 例(%)
2.3 治疗组主要细菌的耐药率变化
治疗组主要革兰阴性菌,如流感嗜血杆菌、铜绿假单胞菌、鲍曼不动杆菌、肺炎克雷白杆菌等,对抗生素的耐药率在用药前后比较,经χ2检验或Fisher确切概率法,差异无统计学意义(P>0.05);主要革兰阳性菌,如肺炎链球菌、金黄色葡萄球菌等,在用药前后对抗生素的耐药率有变化,尤其是对红霉素耐药率升高。见表3、4。
2.4 研究期间急性加重次数比较
在6个月研究期间,急性加重次数A组治疗前后分别为(1.3±0.4)和(2.3±0.4)次 /人,B 组治疗前后分别为(2.0±0.6)和(2.2±0.5)次 /人,经方差分析,差异无统计学意义(F=2.842,P=0.106)。
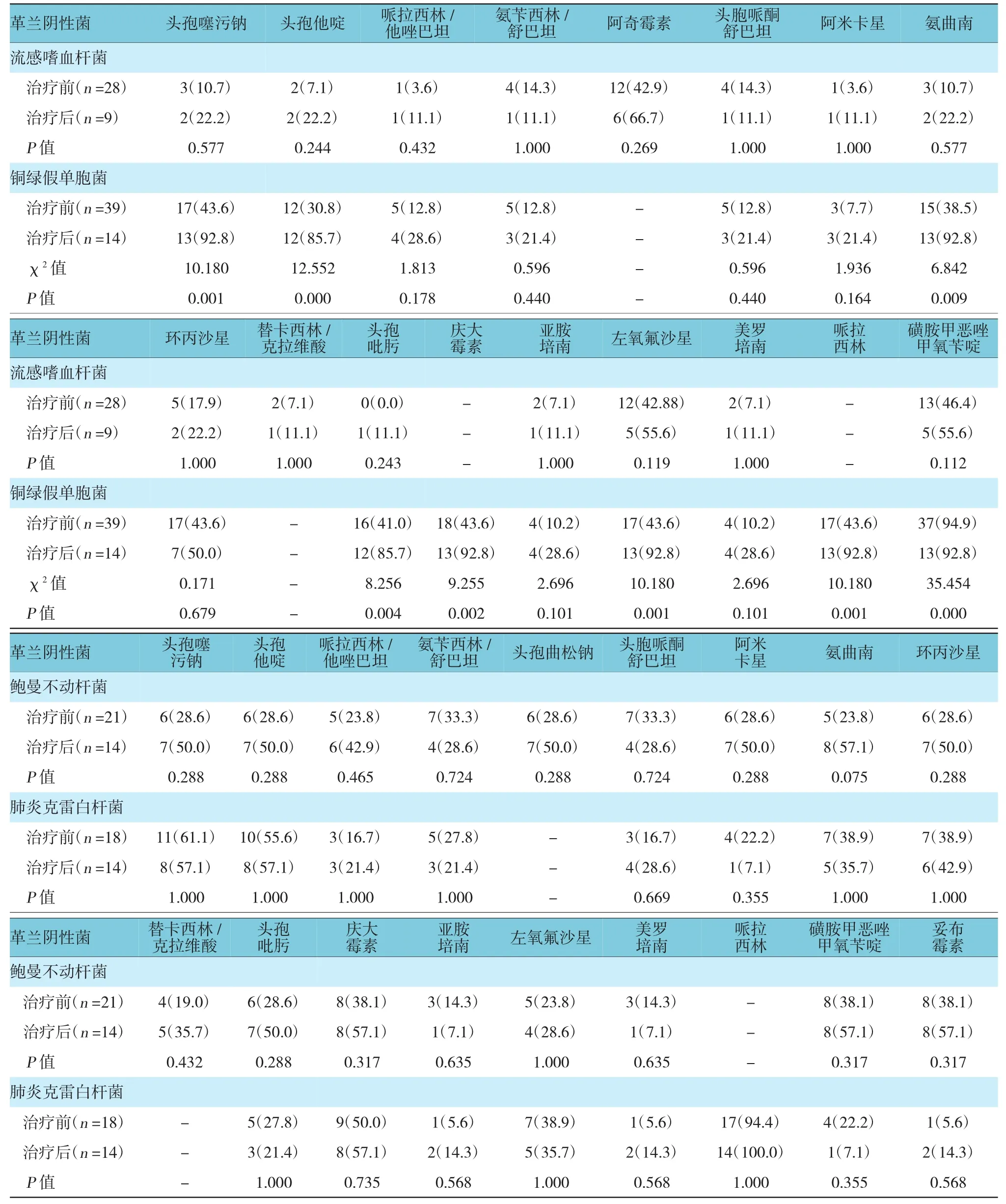
表3 主要革兰阴性菌治疗前后对各种抗菌药物的耐药率比较 例(%)

表4 主要革兰阳性菌治疗前后对抗菌药物的耐药率比较 例(%)
3 讨论
支气管扩张症是一种气道破坏性疾病,其病理特征为支气管化脓性改变和气道黏液高分泌,支气管或肺组织反复感染和支气管黏液阻塞经常引起病情加重,反复感染使肺功能损害逐步加重,而60~80岁支气管扩张症稳定期患者存在气道细菌定植,引起气管壁和管腔内炎症细胞浸润,从而造成感染加重,肺功能处于持续损伤中。支气管扩张症稳定期患者存在气道黏膜及肺实质炎症,相对于正常人血中炎症指标也偏高,同时也证实肺功能降低与气道慢性炎症有关[10]。
铜绿假单胞菌常定植于支气管扩张症稳定期患者的下呼吸道。该菌引起的感染难控制,具有清除困难且易反复发作的特点。治疗组中铜绿假单胞菌定植亚组较非铜绿定植亚组和对照组的急性加重次数减少,而非铜绿定植亚组与对照组的急性加重次数无差异,提示铜绿假单胞菌亚组在治疗后急性加重次数减少最明显,与SERISIER等[11]研究结果相一致。治疗组患者中2种细菌负荷降低,其中一种为铜绿假单胞菌亚组在口服6个月红霉素后铜绿假单胞菌定植菌株减少。DAVIES等[12]使用阿奇霉素治疗39例支气管扩张症患者,与治疗前比较,痰菌降低,3例患者治疗前铜绿假单胞菌培养阳性,治疗后为阴性。另一种细菌负荷降低的是流感嗜血杆菌,较治疗前减少17株,两者比较有差异。治疗组微生物构成有显著变化,但是铜绿假单胞菌定植亚组患者微生物构成变化不大,约为50%;而非铜绿假单胞菌定植亚组微生物构成存在明显变化,流感嗜血杆菌定植率降低,从35.48%降至12.2%,但耐大环内酯类药物细菌(金黄色葡萄球菌等)及铜绿假单胞菌定植率升高约10%。ROGERS等[13]的研究也有相近似报道。
细菌耐药据其产生原因分为天然耐药和获得耐药,天然耐药是由细菌基因决定,如链球菌属对氨基糖苷类抗菌药物、铜绿假单胞菌对复方新诺明等均是天然耐药;获得耐药产生的原因是多方面,其中最主要的是广泛使用抗菌药物和滥用抗菌药物,致使细菌自身代谢途径发生改变,产生耐药[14]。通过实验观察发现,治疗组中流感嗜血杆菌、铜绿假单胞菌、鲍曼不动杆菌及肺炎克雷白杆菌等主要革兰阴性菌群在用药前后对抗生素的耐药率无变化,笔者推测这与该组患者急性加重次数减少、全身使用抗感染药物的频率减低有一定关系;而以肺炎链球菌和金黄色葡萄球菌为主的主要革兰阳性菌群对抗生素的耐药率有变化,尤其对红霉素耐药率升高,笔者考虑与长期小剂量红霉素暴露有关,存在一定的获得性耐药因素。
因此,长期小剂量红霉素治疗造成支气管扩张症患者下呼吸道微生物群构成发生变化,在非铜绿假单胞菌定植亚组,急性加重次数并没有减少,而红霉素治疗使其流感嗜血杆菌定植率降低,但铜绿假单胞菌、金黄色葡萄球菌等对大环内酯类药物耐药的细菌定植率升高。由于研究规模所限,病例数较少,缺乏多中心研究,对于该类患者应当寻求其他更利于患者的治疗方案。
[1]KING P,HOLDSWORTH S,FREEZER N,et al.Bronchiectasis[J].Intern Med J,2006,36(11):729-737.
[2]刘琳,熊维宁.稳定期支气管扩张患者支气管肺泡灌洗液炎症反应与细菌定植的关系[J].临床内科杂志,2009,26(7):454-455.
[3]HSIEH M H,FANG Y F,CHEN G Y,et al.The role of the high-sensitivity C-reactive protein in patients with stable non-cystic fibrosis bronchiectasis[J].Pulm Med,2013:DOI:10.1155/2013/795140.
[4]CHALMERS J D,SMITH M P,MCHUGH B J,et al.Shortand long-term antibiotic treatment reduces airway and systemic inflammation in non-cystic fibrosis bronchiectasis[J].Am J Respir Crit Care Med,2012,186(7):657-665.
[5]WONG C,JAYARAM L,KARALUS N,et al.Azithromycin for prevention of exacerbations in non-cystic fibrosis bronchiectasis(EMBRACE):a randomised,double-blind,placebo-controlled trial[J].Lancet,2012,380(9842):660-667.
[6]ALTENBURG J,de GRAAFF C S,STIENSTRA Y,et al.Effect of azithromycin maintenance treatment on infectious exacerbations among patients with non-cystic fibrosis bronchiectasis:the BAT randomized controlled trial[J].JAMA,2013,309(12):1251-1259.
[7]SERISIER D J,MARTIN M L,MCGUCKIN M A,et al.Effect of long-term,low-dose erythromycin on pulmonary exacerbations among patients with non-cystic fibrosis bronchiectasis:the BLESS randomized controlled trial[J].JAMA,2013,309(12):1260-1267.
[8]武文娟,张国俊.长期口服小剂量红霉素对支气管扩张症稳定期患者的疗效观察[J].社区医学杂志,2014,12(24):1-4.
[9]KIM D N,LAZARUS A A.Management of bronchiectasis[J].Dis Mon,2008,54(8):540-546.
[10]顾晓花,沈策.大环内酯类药物对铜绿假单胞菌影响的研究进展[J].中华结核和呼吸杂志,2006,29(3):200-202.
[11]SERISIER D J,MARTIN M L,MCGUCKIN M A,et al.Effect of long-term,low-dose erythromycin on pulmonary exacerbations among patients with non-cystic fibrosis bronchiectasis[J].J Am Med Assoc,2013,309(12):1260-1267.
[12]DAVIES G,WILSON R.Prophylactic antibiotic treatment of bronchiectasis with azithromycin[J].Thorax,2004,59(6):540-541.
[13]ROGERS G B,BRUCE K D,MARTIN M L,et al.The effect of long-term macrolide treatment on respiratory microbiota composition in non-cystic fibrosis bronchiectasis:an analysis from the randomised,double-blind,placebo-controlled BLESS trial[J].Lancet Respir Med,2014,2(12):988-996.
[14]HUGHES D.Selection and evolution of resistance to antimicrobial drugs[J].IUBMB Life,2014,66(8):521-529.
(童颖丹 编辑)
Effect of Erythromycin on respiratory tract bacteria in patients with stable bronchiectasis*
Wen-juan Wu1,Guo-jun Zhang2,Jun-xiang Hu1,An-lin Niu1,Ren-zeng Li1,Guo-tao Li1,Sha-sha Zhu1
(1.Department of Respiratory Medicine,Anyang Third People's Hospital,Anyang,Henan 455000,China;2.Department of Respiratory and Critical Care Medicine,the First Affiliated Hospital of Zhengzhou University,Zhengzhou,Henan 456400,China)
ObjectiveTo assess whether long-term,low-dose Erythromycin treatment can change the bacteria resistance and the composition of respiratory microbiota in people with stable non-cystic fibrosis bronchiectasis.MethodsA 6-month,double-blind and placebo-controlled trial was conducted in adult patients with non-cystic fibrosis bronchiectasis and at least twice infective exacerbations in the preceding year.The176 patientswererandomlyassigned into two groups,86 in the placebo group and 90 in the Erythromycin group.Erythromycin ethylsuccinate 250 mg was given twice daily.The times ofacute exacerbation,the changes of bacteria resistance and respiratory microbiota composition were compared between the Erythromycin group and the placebo group.ResultsCompared with placebo,Erythromycin reduced the rate of pulmonary exacerbations over the 6 months of study in the patients withPseudomonas aeruginosadominated infection,but not in those withP.aeruginosa-nondominated infection.In the treatment group,the rate of Gram-negative bacteria resistance in respiratory tract had no obvious change,but the rate of Grampositive bacteria resistance significantly increased,especially to Macrolides.Sputum bacteria load in thetreatment group reduced significantly compared to the placebo group.The change in microbiota composition between baseline and month 6 was significantly greater in the Erythromycin group than in the placebo group.In the patients with baseline airway infection dominated byP.aeruginosa,Erythromycin did not significantly change microbiota composition.In those with infection dominated by organisms other thanP.aeruginosa,Erythromycin caused a significant change in microbiota composition,representing a reduced relative abundance ofHaemophilus influenzaeand increased relative abundance ofP.Aeruginosa.ConclusionsLong-term oral low-dose Erythromycin increases the rate of resistance of Gram-positive bacteria in the lower respiratory tract of the treatment group,especially to Macrolides.Long-term Erythromycin treatment changes the composition of respiratory microbiota in patients with bronchiectasis.In the patients withoutP.aeruginosaairway infection,Erythromycin could not significantly reduce exacerbations but promote displacement ofH.influenzaby more Macrolide-resistant pathogens includingP.aeruginosaandStaphylococcus aureus.These findings argue for a cautious approach to chronic Macrolide use in patients withoutP.aeruginosaairway infection.
Erythromycin;bronchiectasis;bacterial resistance;microbiota composition
R56
A
10.3969/j.issn.1005-8982.2017.17.025
1005-8982(2017)17-0119-06
2016-08-08
2014年河南省安阳市重大科技攻关项目(No:安财豫20140326)
