针刺在分娩镇痛中应用与安全性临床观察
2017-08-16赵艳朱翠萍程晓红
赵艳,朱翠萍,程晓红
针刺在分娩镇痛中应用与安全性临床观察
赵艳,朱翠萍,程晓红
(上海市宝山区中西医结合医院/上海中医药大学附属曙光医院宝山分院,上海 201900)
目的 观察足月自然分娩过程中,针刺穴位与硬膜外麻醉的疗效与安全性。方法 纳入符合自然分娩的研究对象199例,随机分为4组。针刺组采用针刺穴位方法;硬膜外组实施硬膜外麻醉;复合镇痛组采用针刺穴位联合硬膜外麻醉;对照组不采用任何镇痛干预。主要观察指标根据疼痛视觉模拟评分(VAS)记录比较干预全程(宫口3 cm即0 min、30 min、60 min和宫口全开时)产妇分娩疼痛,同时记录第一产程活跃期时间、宫口扩张速度、第二产程时间、剖宫产率、器械助产率、Apgar评分以及产后出血量(2 h)。全程监测第一产程中血b-内啡肽和5-HT水平变化。结果 VAS评分显示,较之对照组,其他三组皆有不同程度下降,其中硬膜外组和复合镇痛组下降程度相似,而针刺组下降幅度稍逊色;比较产程相关指标,针刺组产妇宫口扩张速度快于对照组(<0.05),第二产程时间针刺组与对照组无明显差异(>0.05);综合产后出血,新生儿Apgar评分,4组没有显著差异(>0.05),但针刺组跟硬膜外组比较,未有使用助产催产;第一产程中产妇血b-内啡肽,针刺组和复合镇痛组观察到不同程度上升(<0.05),而硬膜外组与对照组则没有观察到显著变化(>0.05)。结论 针刺镇痛可减轻分娩痛,缩短产程,同时不影响第二产程及各项产妇胎儿安全指标。
针刺镇痛;穴位;硬膜外麻醉;分娩镇痛;安全性
分娩疼痛在现代医学疼痛中位居第二,且伴随分娩全程,其时长与剧烈程度不仅可引发一系列机体变化,更容易导致产妇的情绪焦虑和配合困难等现象[1]。目前关于分娩镇痛大致分为药物镇痛和非药物镇痛两种思路[2-3]。其中硬膜外麻醉因其镇痛效果确切,用药少副反应较少,当前临床上应用较为广泛[4]。与此同时,研究和临床实践中依然会有子宫收缩乏力、第二产程延长、增加助产率等负面效用[5]。相对的,针刺镇痛作为一种历史悠久的镇痛方法,其镇痛机制通过激活机体内源系统[6],对产妇及胎儿无明显副反应,安全性更佳。本文通过随机对照研究,比较了针刺与硬膜外麻醉两种镇痛方式的效果、安全性。
1 临床资料
1.1 一般资料
2015年1月至2016年10月期间入院符合纳入标准,且自愿参加者229例,因各种原因失访脱落共30例,实际参加199例,实际完成191例。脱落原因主要包括干预前转院或要求转剖宫产和研究中各项观测指标记录不全或缺失此两种。其中因疼痛或者恐惧主动要求转剖宫产23例,其中针刺组4例,硬膜外组2例,复合镇痛组3例,对照组14例。相关观测指标记录不清者6例,其中针刺组1例(VAS评分记录不完整),硬膜外组2例(VAS评分记录不完整1例,产后出血量记录不全者1例),对照组3例(产程情况记录不全者1例,Apgar评分记录不全者2例)。硬膜外组1例血清样本污染。4组产妇各项基本情况详情如表1所示,包括年龄、身高、体重等各项指标均无显著差异(>0.05)。受访者皆知晓研究内容并自愿签署书面知情同意书。经本院伦理委员会批准,在我院正规产检、分娩者。
采用随机对照的方法,分成4组,针刺组86例,硬膜外组30例,复合镇痛组30例,对照组53例。依照SPSS生成随机序列分配干预措施,同时全程检测产妇的血压、脉搏和氧饱和度。分组情况对统计人员施盲。
表1 4组一般资料比较 (±s)
组别例数年龄(岁)身高(cm)体重(kg)孕周(周)新生儿体重(kg) 针刺组8627±3162.0±5.669.5±9.239.1±4.83.4±0.4 硬膜外组3028±3161.0±4.969.9±9.939.5±3.93.5±0.3 复合镇痛组3027±4159.0±5.670.1±8.639.1±5.03.5±0.4 对照组5327±3163.0±5.168.2±10.039.3±4.13.5±0.5
1.2 纳入标准
①年龄18~35岁;②正常初产妇;③孕37~41周;④单胎,头位;⑤胎儿体质量小于4000 g。
1.3 排除标准
①胎位异常或头盆不称;②产科并发症或合并症;③严重内科、血液病或精神病;④相关药物过敏或晕针。
2 治疗方法
从宫口开至3 cm到宫口开全过程中,对针刺组、硬膜外组及复合镇痛组实施相应镇痛措施,对照组产妇不采用任何镇痛措施。
2.1 针刺组
由主治医师刺激双侧内关、合谷、足三里和三阴交,以产妇能承受最大强度电流持续刺激穴位。电针仪为韩氏穴位电针仪,针具为安迪牌0.30 mm×40 mm不锈钢毫针。
2.2 硬膜外组
取L2和L3间隙行硬膜外麻醉。麻醉药配方为0.075%罗哌卡因75 mg与芬太尼0.2 mg溶解于0.9%生理盐水注射液100 mL。首次注射8 mL,随后以8 mL/h持续泵入。
2.3 复合镇痛组
同时施与针刺组和硬膜外组镇痛措施。取L2和L3间隙行硬膜外麻醉。麻醉药配方为0.075%罗哌卡因75 mg与芬太尼0.2 mg溶解于0.9%生理盐水注射液100 mL。首次注射8 mL,随后以4 mL/h持续泵入。同时刺激双侧内关、合谷、足三里和三阴交,以产妇能承受最大强度电流持续刺激穴位。
3 治疗效果
3.1 观察指标
依据疼痛视觉模拟评分(VAS),全程记录宫口开3 cm即干预前,干预后30 min、60 min及宫口全开(干预结束时)4组产妇的评分结果。次要结局指标为第一产程活跃期时间、宫口扩张速度、第二产程时间。对于镇痛安全性衡量指标包括剖宫产率、器械助产率、Apgar评分及产后出血量(产后2 h内),催产素使用情况。
对于镇痛机制研究指标为干预前、干预30 min后,以及干预后产妇血液内血b-内啡肽及5-HT水平。血b-内啡肽及5-HT浓度采用放射免疫技术测定。分娩过程中严密观察所有参与产妇的胎心、产程进展,检测血压、脉搏、心率等基本临床指标。
3.2 统计学方法
4组计量资料如方差齐,用方差分析;方差不齐,用非参数检验;3组计数资料用卡方检验;采用SPSS18.0进行统计分析。两两比较时,计量资料如正态分布,用检验,非正态用非参数检验;计数资料用卡方检验。<0.05为差异具有统计学意义。
3.3 治疗结果
3.3.1 镇痛疗效分析
干预开始前4组产妇VAS评分比较差异无统计学意义(>0.05);干预后,4组VAS评分比较差异均有统计学意义(<0.05)。其中硬膜外组和复合镇痛组产妇全程观察到相似的VAS评分,针刺组VAS评分结果虽较之硬膜外组或者复合镇痛组为高,但与对照组相比,仍比对照组VAS评分低。详见表2。
表2 4组产妇分娩期VAS评分情况 (±s,分)
组别例数0 min30 min60 min宫口全开 针刺组849.13±0.886.17±1.214.28±1.484.15±0.96 硬膜外组287.95±0.902.40±0.602.90±0.82.90±0.91 复合镇痛组308.21±1.092.67±0.432.87±0.792.88±0.65 对照组498.48±0.847.90±1.558.03±1.107.35±1.21 P->0.05<0.05<0.05<0.05
3.3.2 产程疗效分析
在产程相关结局指标中,4组产妇有关第一产程活跃期时间的比较,硬膜外组最短,针刺组和复合镇痛组次之,但此3组间两两比较差异无统计学意义(>0.05)。对照组记录的第一产程活跃期时间最长,且差异与其他3组比较差异均有统计学意义(<0.05)。宫口扩张速度的比较中,针刺组速度最快,而对照组速度最慢,此两组间差异有统计学意义(<0.05)。第二产程时间比较,对照组最短,而硬膜外组最长,且差异有统计学意义(<0.05)。针刺组与对照组比较,第二产程时间无明显变化(>0.05)。详见表3。
3.3.3 安全性分析
比较4组产妇在产后2 h内出血量及Apgar评分情况,详情如表4。两两对比,包括产后出血量与Apgar评分,各组情况均类似,差异无统计学意义(>0.05)。
表3 4组产程相关结局情况 (±s)
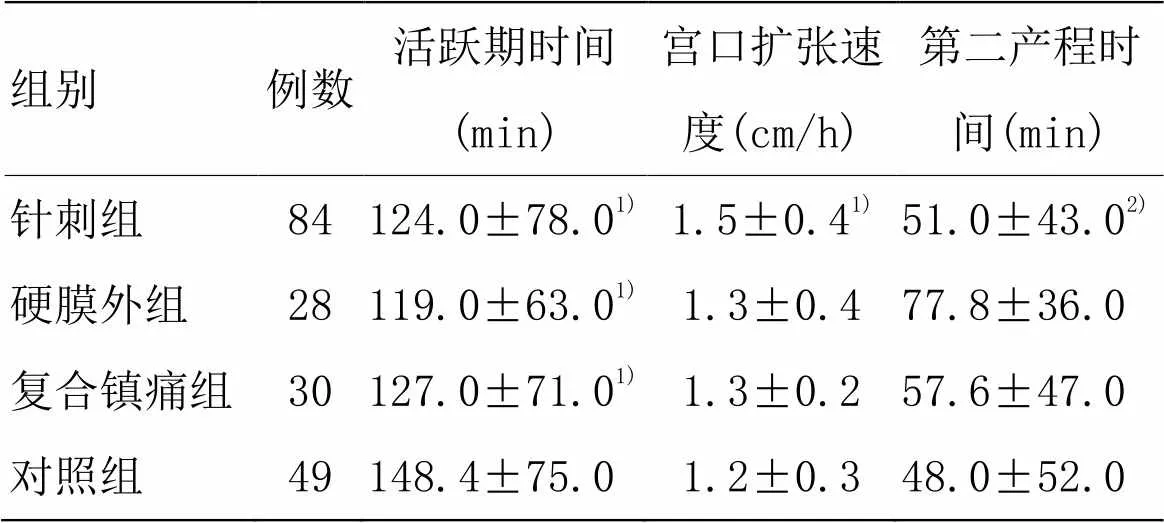
表3 4组产程相关结局情况 (±s)
组别例数活跃期时间(min)宫口扩张速度(cm/h)第二产程时间(min) 针刺组84124.0±78.01)1.5±0.41)51.0±43.02) 硬膜外组28119.0±63.01)1.3±0.477.8±36.0 复合镇痛组30127.0±71.01)1.3±0.257.6±47.0 对照组49148.4±75.01.2±0.348.0±52.0
注:与对照组比较1)<0.05;与硬膜外组比较2)<0.05
表4 4组分娩相关结局情况 (±s)
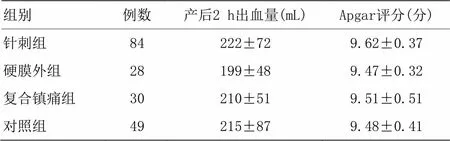
表4 4组分娩相关结局情况 (±s)
组别例数产后2 h出血量(mL)Apgar评分(分) 针刺组84222±729.62±0.37 硬膜外组28199±489.47±0.32 复合镇痛组30210±519.51±0.51 对照组49215±879.48±0.41
各组产妇分娩结局情况仍有不同。硬膜外组有3例产妇进行了器械助产,1例胎窘,1例持续性枕后位转剖宫产,4例宫口开全催产素应用。针刺组有2例因胎窘转剖宫产。对照组有1例胎窘转剖宫产,另有3例要求手术。针刺组和对照组均维使用器械助产。本研究中产妇无严重不良事件发生,胎儿均为活产。
3.3.4 干预机制分析
比较干预前后4组产妇血液内血b-内啡肽水平变化,硬膜外组和对照组在干预前后血b-内啡肽水平并无明显变化(>0.05),而针刺组则可以观察到血b-内啡肽水平随产程持续上升(<0.05)。复合镇痛组也观察到相同的变化趋势(<0.05),只是血b-内啡肽水平上升幅度比针刺组小。详见表5。
而在测定血5-HT水平的结果比较中,4组产妇各组内并未观察到随产程血5-HT水平产生明显变化(>0.05)。相同干预时间下各组间血5-HT水平对比也未观察到有显著差异(>0.05)。详见表6。
表5 4组不同时间血b-内啡肽水平 (±s,ng/mL)

表5 4组不同时间血b-内啡肽水平 (±s,ng/mL)
组别例数宫口开3 cm30 min宫口全开P值 针刺组84447±62527±54640±84<0.05 硬膜外组28240±64246±60256±84>0.05 复合镇痛组30242±58279±68349±67<0.05 对照组49363±56367±62381±57>0.05
表6 4组不同时间血5-HT水平 (±s,pg/mL)

表6 4组不同时间血5-HT水平 (±s,pg/mL)
组别例数宫口开3 cm30 min宫口全开P值 针刺组84426±36434±40427±39>0.05 硬膜外组28428±35424±30430±32>0.05 复合镇痛组30447±31439±46442±39>0.05 对照组49428±49437±40435±43>0.05
4 讨论
产程中的强烈疼痛可造成产妇严重的机体和心理负担,并可能对胎儿造成不良影响。因此临床上一直致力于寻找一种止痛效果确实、对产妇胎儿安全无副反应的镇痛方式[7]。针刺镇痛是中医学中传统的治疗方式,其有效性和科学性得到临床验证和广泛认同[8]。临床研究表明,刺激单一穴位即有明确的镇痛效果,但同时刺激多处穴位,虽然其镇痛效果不会成倍增强,但较之单一穴位仍有明显提高[9]。故而本次研究依据《针灸大成》等中医文献与临床研究经验选取了内关、合谷、足三里和三阴交穴,辅助产妇分娩中行气活血、镇静止痛。而针刺镇痛的机制大致可分为两种途径,通过神经系统直接作用和通过神经化学递质作用[10]。
针刺合谷穴、足三里穴可提高人体痛阈,其镇痛范围为全身[11-15]。其中合谷穴同时还具有双向调节子宫平滑肌的效用[16]。而三阴交穴为足太阴、足少阴和足厥阴交汇处。此三穴皆与腹部相连,针刺刺激可通过交感神经系统起到镇痛作用[17]。与此同时也可通过神经反射作用于子宫肌肉,促进宫缩与宫口扩张[18]。如此两组穴位彼此配合,协同作用,除镇痛效用之外,也能够调节宫缩,加速产程进展。
本次临床研究也观察到,针刺组产妇VAS评分虽不及硬膜外麻醉组低,仍观察到明显的镇痛效果,与对照组相比有明显差异。此项结果与之前临床研究相吻合,即针刺方法能够确实有效地缓解产妇分娩疼痛,但是其镇痛效果仍逊色于药物镇痛。此镇痛不全现象限制了针刺麻醉在临床上作为分娩时单独的镇痛方式[19]。但是针刺联合硬膜外的VAS评分结果则与硬膜外麻醉评分十分相近,即此两种镇痛方法具有协同效果。在联合镇痛组中,硬膜外麻醉用药剂量较之单独硬膜外麻醉镇痛比,减少一半。药物引起的副反应发生率便会明显下降[20]。此一点也在产程相关的结果中可以明确观察到。第二产程时间4组间比较,硬膜外组时间在4组中最长,而复合镇痛组则与针刺组时间相近,略比对照组时间长一点。与此同时,在产程相关的观测中还可以发现,施与针刺刺激的产妇宫口扩张速度明显增快。而穴位刺激达到对宫缩与宫口扩张的双向调节可以提高宫缩效率,有效缩短产程[21]。在此基础上,针刺刺激具有调气安神的作用,可以舒缓产妇紧张恐惧的情绪,改善机体在产程中的协调配合,加速产程进展[22]。
在神经化学递质方面的作用,b-内啡肽有着重要的作用[23]。针刺刺激可促进b-内啡肽的分泌与释放[24]。这一点在本次研究中也可观察到,针刺组和复合镇痛组均可观察到血液内b-内啡肽浓度随产程进展增加。b-内啡肽的镇痛通路首先通过激活脑导水管周围灰质(PAG)[25],在脑内和脊髓内均有很强的镇痛效果。b-内啡肽同时还具有促进协调宫缩的作用,对于缩短产程有积极作用[26]。
针刺刺激带来的镇痛作用与增进产程的疗效均是通过激活内源性系统作用,对母婴不会产生不良刺激与副反应[27]。虽然本次研究中,在产后出血量以及胎儿Apgar评分等指标上并没有显示比药物麻醉镇痛方案的明显优势。针刺镇痛不会延长第二产程,同时在器械助产、催产素使用及转剖宫产上,针刺镇痛及针刺辅助麻醉镇痛的方案仍显示出更好的安全性。因此针刺镇痛及针刺联合药物麻醉的镇痛方案值得在临床上推广。
[1] 牛世坤,叶青.硬膜外阻滞联合针刺镇痛无痛分娩的临床效果观察[J].广西医科大学学报,2016,33(5):878- 880.
[2] 任晓卉,綦欣竹,张英.影响分娩疼痛和分娩镇痛疗效的相关因素综述[J].泸州医学院学报,2016, 39(5):485-487.
[3] 张丽霓.试论分娩镇痛在产科临床运用的进展[J].中国医药指南,2013,(15):463-465.
[4] 赵艳,蔡云,朱翠萍.针刺与硬膜外麻醉在分娩镇痛中疗效与安全性比较的随机对照试验[J].中国中西医结合急救杂志,2016,23(2):160-163.
[5] Osteman MJ, Martin JA. Epidural and spinal anesthesia use during labor: 27-state reporting area, 2008[J]., 2011,59(5):1-13,16.
[6] 宋伟.针刺镇痛的生物学机理[J].生理科学进展,2010, 41(5):372.
[7] 郜文霞,吴君怡,徐世芳.针刺镇痛在围手术期的临床应用概况与分析[J].国际中医中药杂志,2015,37(9): 856-859.
[8] 韩济生.针麻镇痛研究[J].针刺研究,2016,41(5):377 -387.
[9] 陈维翠,侯小燕,陈俊,等.组穴针刺治疗对颈型颈椎病患者疼痛矩阵局部一致性磁共振研究[J].中国针灸, 2015,35(10):1005-1009.
[10] 陈士奎.我国开创的中西医结合科研及其启示(二)——著名生理学家韩济生院士与针刺镇痛及麻醉原理的研究[J].中国中西医结合杂志,2016,36(10):1157- 1161.
[11] 杨晓光,李学智,付妮妮,等.针刺对不同体质人群痛阈效应研究[J].中国针灸,2016,36(5):491-495.
[12] 哈尔滨医科大学生理教研组、哈尔滨医科大学附属二院麻醉科针麻协作组.针刺“合谷”、“内关”对皮肤痛阈的影响[J].黑龙江医药,1973,(2):8-11.
[13] 李宝岩,谷忠悦.合谷穴治疗痛证的整理研究[J].中医临床研究,2012,4(12):121-123.
[14] 沈晓炜,肖夏,赵纪岚.足三里针刺镇痛研究进展及理论探讨[J].黑龙江医学,2015,39(10):1115-1117.
[15] 秦荣凤,尹振凤.足三里穴位注射阿托品对纤维结肠镜检查的镇痛作用[J].安徽中医临床杂志,2003,(6): 492
[16] 苑鸿雯,陈滢如,舒福政,等.不同电针参数组合针刺助产处方对孕晚期大鼠内分泌激素的影响[J].针刺研究, 2013,38(2):112-117.
[17]韩莹,周友龙,郭现辉,等.三阴交穴真假针刺对原发性痛经镇痛作用临床观察[J].中国针灸,2015,35(4): 318-322.
[18] 霍桂霞,金子环,李雪琴,等.三阴交配合谷穴艾灸对第一产程活跃期宫缩痛的影响[J].中国综合临床,2016, 32(1):14-17.
[19] 刘杨,熊利泽.针药平衡麻醉及其临床研究进展[J].临床麻醉学杂志,2016,32(5):507-509.
[20] 徐晓义,褚国强,季永.腰-硬联合阻滞腰麻后硬膜外镇痛时机对分娩镇痛的影响[J].临床麻醉学杂志,2015, 31(2):154-157.
[21] 朱庆双,王凤英,孙晓燕.针刺镇痛在分娩中的作用及其机制[J].基础医学与临床,2011,31(6):679-682.
[22] 方剑乔,邵晓梅.针刺镇痛的新思路——针灸参与疼痛多维度调节的可行性[J].针刺研究,2017,42(1):85- 89.
[23] 任晓卉,綦欣竹,张英.影响分娩疼痛和分娩镇痛疗效的相关因素综述[J].泸州医学院学报,2016,39(5): 485-487.
[24] Liu WX, Zhao Y, Yu YY. Effects of wrist-ankle acupunc- ture on associated factors in uterus tissue and serum in rats with primary dysmenorrhea[J]., 2015,13(3):146-149.
[25] 贾志华,于生元.中脑导水管周围灰质参与疼痛发病机制的磁共振研究进展[J].中国疼痛医学杂志,2016,22 (6):454-457.
[26] 黄琼华,杨雪娇.拉玛泽呼吸减痛法对分娩的影响[J].中国医院用药评价与分析,2015,15(7):906-908.
[27] 刘晓晖,吴玲玲,易玮.穴位注射联合电针用于分娩镇痛临床研究[J].中国针灸,2015,35(11):1155-1158.
Application and Security Observation of Acupuncture in Labor Analgesia
,-,-.
/,,201900,
Objective To observe the therapeutic efficacy and safety of acupuncture and epidural anesthesia during full-term labor. Method A total of 199 eligible subjects experiencing natural labor were randomized into four groups. The acupuncture group was intervened by acupuncture at acupoints; the epidural group was given epidural anesthesia; the combined analgesia group was given acupuncture at acupoints plus epidural anesthesia; the control group was not given any interventions for analgesia. The Visual Analogue Scale (VAS) was adopted to record and compare labor pain (cervix dilation 3 cm at 0 min, 30 min, and 60 min, and at full cervix dilation); meanwhile, the active period of the first stage of labor, cervix dilation speed, the second stage of labor, Caesarean section (C-section) rate, instrumental delivery rate, Apgar score, and post-labor bleeding amount (2 h) were also recorded. The contents of bloodb-endorphin (b-EP) and 5-hydroxytryptamine (5-HT) were monitored during the first stage of labor. Result Compared with the control group, the VAS scores dropped in the other three groups, and the decreases were similar in the epidural group and combined analgesia group, while the decrease in the acupuncture group was the least significant. Regarding the labor-related indexes, the cervix dilation speed was higher in the acupuncture group than in the control group(<0.05), while there was no significant difference between the acupuncture group and control group in comparing the duration of the second labor stage(>0.05). There were no significant between-group differences in comparing the post-labor bleeding amount and Apgar score of the new-born babies(>0.05), but compared with the epidural group, there was no use of assisted delivery. The content of bloodb-EP during the first stage of labor increased in the acupuncture group and combined analgesic group(<0.05), but there were no significant changes in the epidural group and control group(>0.05). Conclusion Acupuncture analgesia can reduce labor pain and shorten labor duration without affecting the second stage of labor and security-related indexes.
Acupuncture analgesia; Acupoint; Epidural analgesia; Labor analgesia; Security
1005-0957(2017)08-0905-05
R246.3
A
10.13460/j.issn.1005-0957.2017.08.0905
2017-03-25
上海市进一步加快中医药事业发展三年行动计划(2014年—2016年)建设项目(ZY3-LCPT-2-2008)
赵艳(1962—),女,主任医师
