腹腔镜与开腹手术治疗急性消化性溃疡穿孔的对比研究
2017-08-07付焱李恒刘全黄东
付焱 李恒 刘全 黄东
·论著·
腹腔镜与开腹手术治疗急性消化性溃疡穿孔的对比研究
付焱 李恒 刘全 黄东
目的 比较腹腔镜和开腹手术治疗急性消化性溃疡穿孔的临床疗效及预后。方法
腹腔镜穿孔修补术; 开腹手术; 消化性溃疡穿孔
穿孔修补术联合抗感染、抑酸等综合治疗是治疗消化性溃疡穿孔(perforated peptic ulcer,PPU)的主要方案[1]。腹腔镜手术治疗消化性溃疡穿孔,创伤小、痛苦少、恢复快、腹壁瘢痕小[2]。由于医疗技术条件和手术者经验的差异,以及回顾性研究或非随机对照性研究易产生病例选择偏倚,使得腹腔镜与开腹手术两组之间数据的可比性较差,最终导致研究结论的可信度降低[3-5]。我们对2012年12月~2015年12月我院收治的急性消化性溃疡穿孔患者分别采用腹腔镜和开腹手术治疗,并对其近期的治疗效果进行比较。现将结果报道如下。
对象与方法
一、对象
2012年12月~2015年12月我院普外科就诊的消化性溃疡穿孔患者120例。入选标准:消化性溃疡急性穿孔(包括胃及十二指肠溃疡穿孔),时间在24小时以内,一般情况良好,能耐受全麻手术,术中探查证实为无肿瘤性病变的消化性溃疡穿孔。排除标准:病情危重难以耐受全麻手术,合并恶性肿瘤或肿瘤转移、大出血、幽门梗阻;腹胀明显或合并妊娠;有上腹部开腹手术史,不能独立配合完成本次研究。将120例患者按随机数字表法分为实验组(腔镜组60 例),对照组(开腹组,60例)。两组患者性别、年龄、穿孔时间、穿孔直径、穿孔类型等比较差异无统计学意义(P>0.05)。本研究经本院伦理委员会批准,所有患者均签署知情同意书。两组患者一般资料比较,见表1。
二、方法
1.手术由同一组医师及麻醉师完成,术前常规放置胃管,采用静吸复合麻醉。(1)实验组采用三孔法操作,脐孔置腹腔镜,左右锁骨中线肋缘下为主副操作孔,CO2气腹压力10~13 mmHg。探查腹腔,显露胃及十二指肠,可见穿孔处周围组织明显水肿、发硬并有胃或肠内容物溢出,必要时吸尽渗液分离脓苔后找到穿孔位置。明确诊断后用3-0可吸收线纵行间断缝合修补溃疡穿孔,穿孔较大时可将大网膜牵拉缝合固定至穿孔处。大量温生理盐水及甲硝唑冲洗腹盆腔至水清亮,在穿孔修补处和盆腔各放置引流管一根。(2)对照组采用上腹正中切口,长10 cm左右,切口保护套保护切口,手术处理同腹腔镜组。两组如术中诊断为胃溃疡穿孔则常规送术中快速冰冻切片以排除恶性肿瘤,十二指肠溃疡穿孔如无肿瘤性病变则不取病检。术后两组患者均给予禁饮食、胃肠减压、抗感染、抑制胃酸等对症支持治疗,同时指导患者术后早期积极下床活动。
2.观察指标:观察指标包括手术时间、手术出血量、肛门首次排气时间、术后镇痛剂使用率、住院总时间及住院总费用、术后并发症(包括切口感染、肺部感染、腹腔残余脓肿及粘连性肠梗阻)。
三、统计学处理
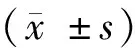
结 果
两组患者均顺利完成手术。两组患者术中及术后观察指标比较,见表2。两组患者手术时间及治疗费用比较,差异无统计学意义(P>0.05)。实验组手术出血量、肛门排气时间、镇痛剂使用率和术后住院时间均少于对照组(P<0.05)。实验组术后住院期间发生并发症4例(肺部感染1例,腹腔残余脓肿1例,粘连性肠梗阻2例),无切口感染。对照组术后发生并发症17例(切口感染5例,肺部感染 5例,腹腔脓肿3例,粘连性肠梗阻4例)。两组患者术后发生的并发症,经加强抗感染及控制饮食、补液等对症治疗后治愈。实验组术后并发症的发生率低于对照组(P<0.05)。术后所有患者常规行抑酸及护胃药物治疗,2个月左右复查胃镜。实验组溃疡愈合59例,1例溃疡未愈合,继续予药物治疗后1个月复查胃镜溃疡愈合;对照组疡愈合 57 例,3例再经药物治疗1个月复查胃镜溃疡愈合。

表1 两组患者的一般资料比较
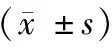
表2 两组患者围术期指标的比较
注:与对照组比较,aP<0.05
讨 论
消化性溃疡发病率逐年上升,消化性溃疡并急性穿孔的发生率达20.0%,并且穿孔时间>24小时的患者,其病死率达50.0%[4,6-7]。消化性溃疡急性穿孔有数种手术方式,目前其治疗方式越来越倾向于单纯的溃疡穿孔修补术,而无需行胃大部分切除术[8-9]。随着现代微创外科的发展,腹腔镜消化性溃疡穿孔修补术逐渐推广并取代传统的开腹穿孔修补术。
本研究结果表明,腹腔镜组手术出血量、术后肛门排气时间、镇痛药物使用率、术后住院时间和术后并发症发生率均少于开腹组。腹腔镜胃十二指肠穿孔修补术不仅视野清晰、开阔,可充分探查、冲洗腹盆腔及肠间感染病灶,更加直观地清除膈下、肠间和盆腔脓苔及渗液,最大限度减少毒素吸收,降低术后切口感染、腹腔残余脓肿和肠粘连等并发症发生率。同时也有利于患者术后早期自主下床活动。因此,术后胃肠功能恢复时间短,肠黏连、肠梗阻等并发症的发生率低。传统的开腹手术因视野受限,难以彻底清除肠间和盆腔等处脓苔和脓性渗液,因而术后并发症的发生率更高[10]。腹腔镜手术切口较小,瘢痕不明显,满足了患者对美观的需求。
腹腔镜溃疡穿孔修补手术亦有其不足之处。Bertleff等[11]观察到腹腔镜组手术时间长于开腹组。Ueda等[12]发现,腹腔镜溃疡穿孔修补术住院费用较传统开腹手术高。Wright等[13]研究显示,腹腔镜组手术时间并不比开腹手术长,腹腔镜组住院费用并不比开腹组住院费用高。腹腔镜组手术时间相对较长是因为腹腔镜手术有其学习曲线,随着手术例数和熟练程度的增加也会缩短手术时间。此外,3D高清腹腔镜及加压冲洗装置的应用也不同程度提高了手术效率,缩短了手术时间。本研究中两组手术均由经验丰富的普外科医生完成,腹腔镜组手术时间缩短,腹腔镜手术对机体创伤小、能更彻底的清除腹腔中的脓性渗出物、术后恢复快、并发症少,这不仅降低了抗生素的应用时间及组数,且使患者住院时间更短,住院费用相对减少。腹腔镜缺乏触感,直视下难以判断溃疡性质。因此,对于年龄超过40岁的消化性溃疡穿孔患者,穿孔直径>2 cm时术中必要时取溃疡组织送快速冰冻切片检查,以便及时发现恶性肿瘤,及早行根治性手术[14]。本研究开腹组排除病例中2例因术中快速冰冻切片提示胃癌而改行胃癌根治术。
为提高腹腔镜消化性溃疡穿孔修补术的手术成功率,减少其并发症,围术期还应该注意以下几点:(1)严格把握手术适应证:选择穿孔时间<24小时,溃疡穿孔直径<2.0 cm,既往无上腹部开腹手术史的患者。(2)控制术中气腹压:术中气腹压应尽量控制在10~15 mm Hg,避免高气腹压造成腹腔内细菌易位、发生内毒素血症及高碳酸血症[12]。(3)穿孔修补:对溃疡穿孔直径≤0.5 cm可沿胃十二指肠纵轴方向全层8字缝合一针关闭,再取游离大网膜覆盖即可;对溃疡穿孔直径>0.5 cm或组织水肿明显,采用沿胃十二指肠纵轴方向全层缝合修补后再牵拉大网膜缝合修补2~3针,进出针部位要距穿孔边缘0.5 cm以上,避免切割组织。(4)腹腔冲洗:术中穿孔修补前先吸出肝周间隙、肠间及盆腔积液,穿孔修补后先用生理盐水反复冲洗腹腔至冲洗清亮,之后再用甲硝唑冲洗,冲洗时应变换体位,吸尽残余脓苔及渗液,减少术后腹腔及肠间脓肿、肠梗阻的发生。(5)术后处理:术后常规行禁饮食、胃肠减压、抗感染、抑酸护胃、补液等治疗,同时指导患者术后早期积极下床活动,肠功能恢复后拔除胃管,予以流质及半流质过渡饮食,术后3天左右拔除腹腔引流管。
腹腔镜消化性溃疡穿孔修补术既符合微创外科的发展趋势,也符合消化性溃疡治疗的原则,操作简单、腹腔冲洗方便、出血少、术后疼痛轻、恢复快、并发症发生率低、住院时间短,值得有条件的医院推广应用。
[1] 张书俊,王耿泽.腹腔镜与开腹胃十二指肠溃疡穿孔修补手术的临床应用[J].世界华人消化杂志,2015,23(14):2318-2322.
[2] Mouret P,François Y,Vignal J,et al.Laparoscopic treatment of perforated peptic ulcer[J].Br J Surg,1990,77(9):1006.
[3] Sanabria A,Villegas MI,Morales Uribe CH.Laparoscopic repair for perforated peptic ulcer disease[J].Cochrane Database Syst Rev,2013,28(2):CD004778.
[4] Søreide K,Thorsen K,Harrison EM,et al.Perforated peptic ulcer[J].Lancet,2015,386(10000):1288-1298.
[5] 钟锋,王金重,赖建生,等.腹腔镜与开腹胃十二指肠溃疡穿孔修补术的前瞻性随机对照研究[J].中国微创外科杂志,2014(9):782-785.
[6] Kim JH,Chin HM,Bae YJ,et al.Risk factors associated with conversion of laparoscopic simple closure in perforated duodenal ulcer[J].Int J Surg,2015,15:40-44.
[7] Kamani F,Moghimi M,Marashi SA,et al.Perforated peptic ulcer disease:mid-term outcome among Iranian population[J].Turk J Gastroenterol,2010,21(2):125-128.
[8] 孙小林,娄善华.腹腔镜胃十二指肠溃疡修补术治疗急性胃十二指肠溃疡穿孔[J].腹腔镜外科杂志,2008,13(2):111-112.
[9] 孙克新,惠远见.腹腔镜手术治疗消化性溃疡穿孔对机体炎症反应及免疫功能的影响[J].临床外科杂志,2014,22(4):288-290.
[10]陆深泉,刘涛,李奕健.胃十二指肠溃疡穿孔腹腔镜与开腹手术的对比研究[J].中国微创外科杂志,2012,(12):1069-1071.
[11]Bertleff MJ,Halm JA,Bemelman WA,et al.Randomized clinical trial of laparoscopic versus open repair of the perforated peptic ulcer:the LAMA Trial[J].World J Surg,2009,33(7):1368-1373.
[12]Ueda K,Enomoto S,Maekita T,et al.Severe complications in hemorrhagic stomach ulcer in the elderly and the therapeutic measures[J].Nihon Rinsho,2010,68(11):2106-2110.
[13]Wright GP,Davis AT,Koehler TJ,et al.Cost-efficiency and outcomes in the treatment of perforated peptic ulcer disease:laparoscopic versus open approach[J].Surg,2014,156(4):1003-1007.
[14]刘吉平,张国胜,高志伟.腹腔镜诊治不典型胃十二指肠溃疡穿孔的临床体会(附29例报告)[J].腹腔镜外科杂志,2015,26(6):445-447.
(本文编辑:彭波)
Comparative study on acute perforated peptic ulcer treated with laparoscopy or laparotomy
FUYan,LIHeng,LIUQuan,etal.
(DepartmentofGeneralSurgical,TaiheHospital,HubeiUniversityofMedicine,Hubei442000,China)
Objective To evaluate the differences of clinical effects and prognosis between laparoscopic and laparotomy in treatment of acute perforated peptic ulcer.Methods 120 patients with a clinical diagnosis of perforated peptic ulcer were randomly assigned to either laparoscopic(n=60)or open (n=60)surgery.Two groups were comparared in operative time,operative bleeding,postoperative anal exhaust time,rate of use analgesics,length of postoperative hospital stay,inpatients expenses and postoperative morbidity.Results The operative bleeding and postoperative anal exhaust time in laparoscopic group were significantly less than those in the open group [(8.9±1.8)ml vs(25.8±5.3)ml,[(41.5±12.2)h vs(59.2±16.3)h,bothP<0.05].After surgery laparoscopic group required significantly less parenteral analgesics than those who underwent laparotomy [5(8.33%)vs 26(43.33%),P<0.05].There were fewer incision infections in laparoscopic group than those in the open group[0(0)vs 5(8.3%),P<0.05].There were significant differences in length of postoperative hospital stay[(6.92±1.27)d vs (9.63±2.01)d,P<0.05].Laparoscopic repair of perforated peptic ulcer took similar time and total cost with laparotomy(P>0.05).The patients were followed up for 2~6 months,during which there were no patients undergoing re-perforation or fatal complications in both groups.Conclusion Repair of perforated peptic ulcer with laparoscopy is a safe and effective method.It is associated with less bleeding,short postoperative anal exhaust time,less postoperative pain,low occurrence rate of complication,short hospitalization time and etc,which is the ideal operation method to treat acute perforated peptic ulcer.
laparoscopy; laparotomy; perforated peptic ulcer
10.3969/j.issn.1005-6483.2017.02.015
442000 湖北省十堰市太和医院(湖北医药学院附属医院)普外科
李恒,Email:taiheliheng@163.com
急性消化性溃疡穿孔患者120例,采用随机数字表法将120例患者随机分为腹腔镜组(60例)和开腹组(60例),比较两组患者手术时间、术中出血量、术后肛门排气时间、术后使用镇痛药物次数、术后住院时间、住院总费用及术后并发症发生率等指标。结果 开腹组和腹腔镜组术中出血分别为(8.9±1.8)ml 和(25.8±5.3)ml,术后肛门排气时间分别为(41.5±12.2)小时和(59.2±16.3)小时,镇痛例数分别为5例(8.33%)和26例(43.33%),术后切口感染发生率分别为0(0例)和8.3%(5例),住院时间分别为(6.92±1.27)天 和(9.63±2.01)天,两组比较差异均有统计学意义(P<0.05)。两组手术时间及住院费用比较差异无统计学意义(P>0.05)。随访2~6个月,两组均无再次穿孔及死亡患者。结论 腹腔镜手术治疗急性消化性溃疡穿孔安全有效,出血少、恢复快、疼痛轻、并发症少、住院时间短。
2016-02-28)