应用蒙特卡罗模拟分析临床常用抗菌药物对医院获得性大肠埃希菌泌尿系感染的治疗效果
2017-07-07付士辉徐艳萍裴保香
平 萍,付士辉,尹 红,徐艳萍,裴保香
(1.解放军总医院药学部药品供应保障中心,北京 100853;2.解放军总医院海南分院心内科,海南 三亚 572013)
·药物利用分析·
应用蒙特卡罗模拟分析临床常用抗菌药物对医院获得性大肠埃希菌泌尿系感染的治疗效果
平 萍1,付士辉2,尹 红1,徐艳萍1,裴保香1
(1.解放军总医院药学部药品供应保障中心,北京 100853;2.解放军总医院海南分院心内科,海南 三亚 572013)
目的:根据药动/药效(PK/PD)理论应用蒙特卡罗模拟分析临床常用抗菌药物对医院获得性大肠埃希菌泌尿系感染的治疗效果,选择不易诱导耐药的抗菌药物及给药方案,以指导临床合理用药,减少耐药的产生。方法:本研究从解放军总医院住院部发现的1228例大肠埃希菌感染患者中筛选出2014年1 – 6月(2014年组)和2015年1 – 6月(2015年组)的医院获得性大肠埃希菌泌尿系感染患者,并选择阿米卡星、左氧氟沙星、环丙沙星、头孢唑林、哌拉西林/他唑巴坦和头孢他啶这6种抗菌药物进行蒙特卡罗模拟(10 000次),计算累积反应分数(CFR)及变化值。结果:在2014年组中,阿米卡星(400 mg,qd)、头孢唑林(1000 mg,tid)、头孢他啶(1000 mg,bid)和哌拉西林/他唑巴坦(4500 mg,qid)延长输注(PI)的CFR分别为91.22%、100.00%、99.75%和87.88%,均≥70%。比较2014年组和2015年组,头孢他啶的CFR下降较多(17.21%),其后依次为哌拉西林/他唑巴坦(4.14%)和阿米卡星(2.11%),头孢唑林的CFR下降较少(0.00%)。结论:对于医院获得性大肠埃希菌泌尿系感染,阿米卡星(400 mg,qd)、头孢唑林(1000 mg,tid)和哌拉西林/他唑巴坦(4500 mg,qid,PI)的治疗效果较好,而头孢唑林(1000 mg,tid)是医院获得性大肠埃希菌泌尿系感染的最佳治疗方案。
大肠埃希菌;抗菌药物;蒙特卡罗模拟;医院获得性泌尿系感染;治疗效果
泌尿系统感染是临床上常见的感染性疾病,约占医院获得性感染的40%[1],其中大肠埃希菌是导致泌尿系统感染的主要致病菌[2]。大肠埃希菌是人体肠道中的正常栖居菌,广泛存在于自然界,是一种条件致病菌,在机体免疫力低下或细菌侵入时引起多种肠道外感染[3-4]。随着第三代头孢菌素的广泛使用,大肠埃希菌的耐药性不断增高,特别是产超广谱β-内酰胺酶(ESBLs)的菌株逐年增多,并表现出多重耐药性,对临床常用的抗菌药物存在不同程度的耐药[5],给泌尿系统感染的治疗效果带来了不良影响。因此,本文利用蒙特卡罗模拟对本院2014年和2015年度分离出的ESBLs(–)大肠埃希菌感染患者进行分析,选择出不易诱发耐药的治疗医院获得性大肠埃希菌泌尿系感染的抗菌药物及给药方案,为临床合理用药提供参考。
1 资料与方法
1.1 研究对象
本研究对我院住院部发现的1228例大肠埃希菌感染患者进行筛选。入选标准如下:①符合泌尿系感染的临床症状和体征,如尿频、尿急、尿痛、发热、腰背部疼痛和肋脊角压痛等;②正规清洁中段尿细菌定量培养出大肠埃希菌,菌落数≥105·L-1;③正规清洁中段尿沉渣白细胞数>10·HP-1;④入院48 h及48 h以上、医院获得的、不同于入院病因的感染。排除标准如下:①临床上确诊的社区获得性大肠埃希菌感染;②产ESBLs的大肠埃希菌菌株;③病原学证实为非大肠埃希菌感染;④合并与感染无关的严重致死性疾病,如急性大面积心梗等。经过上述标准筛选获得2014年1 – 6月的医院获得性大肠埃希菌泌尿系感染患者35例(2014年组)和2015年1 – 6月的医院获得性大肠埃希菌泌尿系感染患者18例(2015年组)。
1.2 具体方法
根据医院获得性大肠埃希菌泌尿系感染治疗指南,本研究选择阿米卡星、左氧氟沙星、环丙沙星、头孢唑林、哌拉西林/他唑巴坦和头孢他啶这6种抗菌药物进行蒙特卡罗模拟。根据解放军总医院微生物科提供的药敏结果,计算不同抗菌药物对大肠埃希菌的最小抑菌浓度(MIC)分布。蒙特卡罗模拟采用的是水晶球(Crystal Ball)7.2.2软件(美国Decisioneering公司)。模拟次数为10 000次。蒙特卡罗模拟参数根据治疗指南和药品说明书确定,包括药动学参数和药效学参数,如表1和表2所示[6-7]。药动学参数包括表观分布容积(Vd)、每小时总清除率(CL)、血浆蛋白结合率(PBs)、药物时间-浓度曲线下面积(AUC)和最大血药浓度(Cmax)。抗菌药物剂量和用药间隔等用药方案参数,包括输注时间(TINF)、输注速率(RO)、给药间隔(DI)和给药剂量(dose)等。同时注意以下各个方面:①设定药动学参数分布:CL、t1/2β服从对数正态分布;②采用一室模型,Vd= CL×t1/2β/0.693;③根据各个用药方案确定DI和dose;④根据药品说明书确定未结合分数f,设定f服从均匀分布;⑤输注速率RO= dose×f/TINF;⑥设定输注时间TINF若未标注PI均为0.5 h,标注PI为延长输注时间至3 h;⑦设定药效学参数MIC服从离散分布。时间依赖性抗菌药物浓度超过MIC的时间占给药间隔的百分率(%T > MIC)的靶值根据经典文献确定[4,8]。头孢他啶、头孢唑林和哌拉西林/他唑巴坦%T> MIC≥50%具有良好的治疗效果。%T > MIC计算公式为:
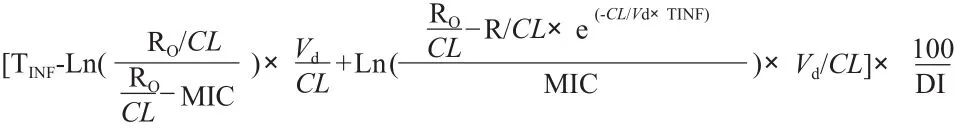
浓度依赖性抗菌药AUC/MIC或者Cmax/MIC的靶值根据经典文献确定[6,9]。左氧氟沙星的Cmax/ MIC≥12.2,阿米卡星的Cmax/MIC≥8,环丙沙星的AUC/MIC≥90 h具有良好的治疗效果。蒙特卡罗模拟的结果表达为MIC分布群体达到靶值的期望概率,即累积反应分数(CFR),CFR≥70%的抗菌药物给药方案是抗菌药物的合理选择。
2 结果
在2015年组中,6种抗菌药物对大肠埃希菌的MIC分布见表3,并对CFR≥70%的4种抗菌药物再次进行了蒙特卡罗模拟。在2014年组中,6种抗菌药物对大肠埃希菌的MIC分布见表4,其蒙特卡罗模拟结果见表5。阿米卡星(400 mg,qd)、头孢唑林(1000 mg,tid)、头孢他啶(1000 mg,bid)和哌拉西林/他唑巴坦(4500 mg,qid)PI的CFR分别为91.22%、100.00%、99.75%和87.88%,均≥70%。表6比较了通过蒙特卡罗模拟获得的2014年组和2015年组的CFR,头孢他啶的CFR下降较多(17.21%),其后依次为哌拉西林/他唑巴坦(4.14%)和阿米卡星(2.11%),头孢唑林的CFR下降较少。
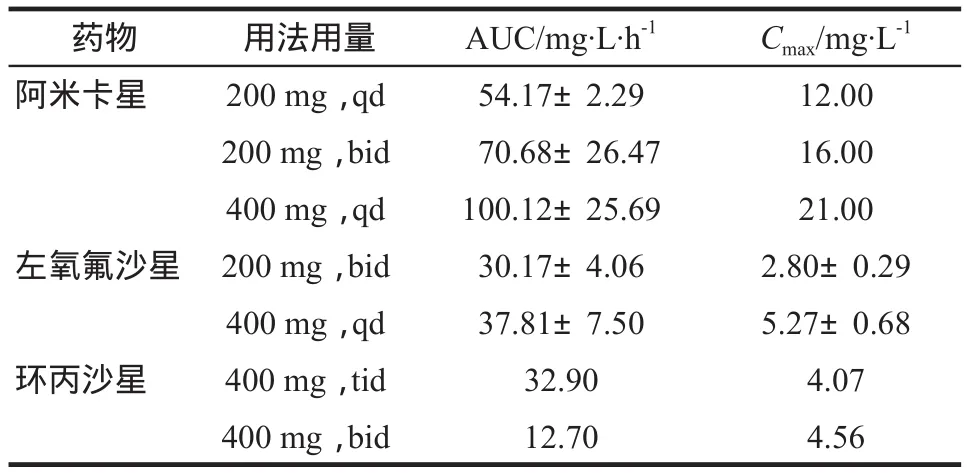
表1 浓度依赖性抗菌药物的药动学参数Tab 1 Pharmacokinetic parameters of concentrationdependent antibacterials
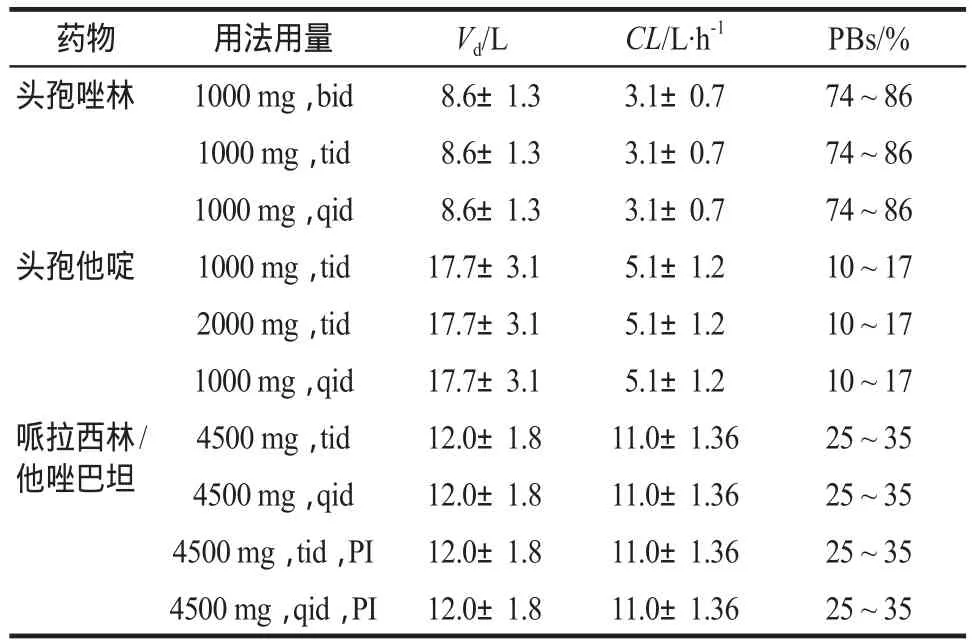
表2 时间依赖性抗菌药物的药动学参数Tab 2 Pharmacokinetic parameters of time-dependent antibacterials
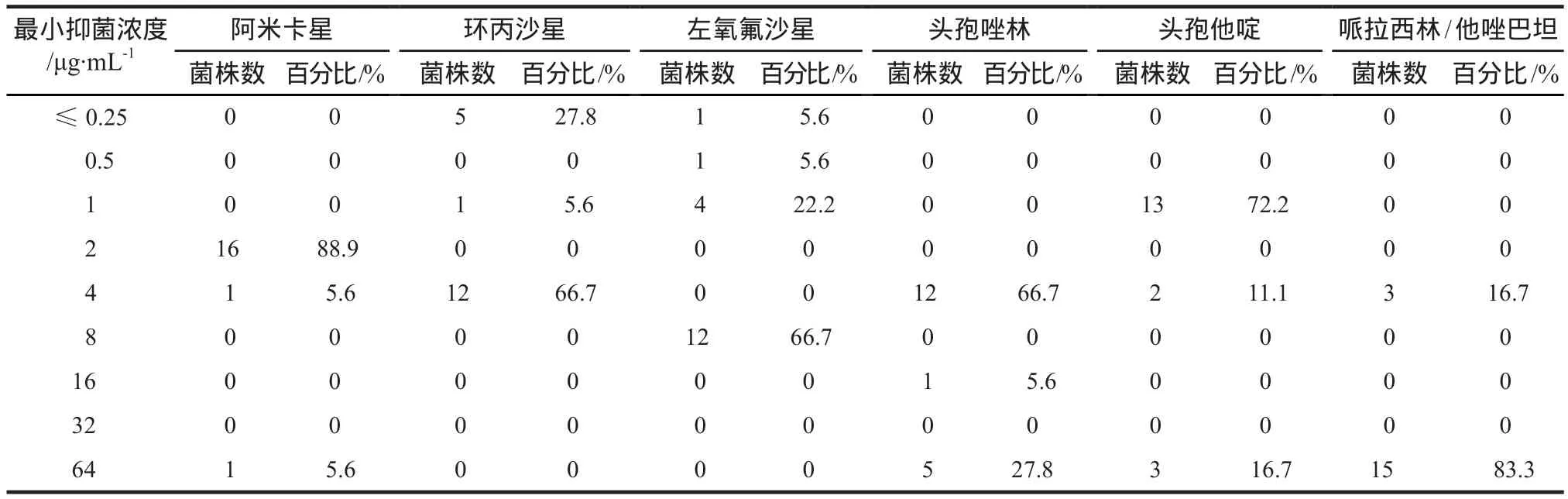
表3 2015年组抗菌药物对大肠埃希菌的最小抑菌浓度分布Tab 3 Minimal inhibitory concentration distribution of antibacterials in 2015 group
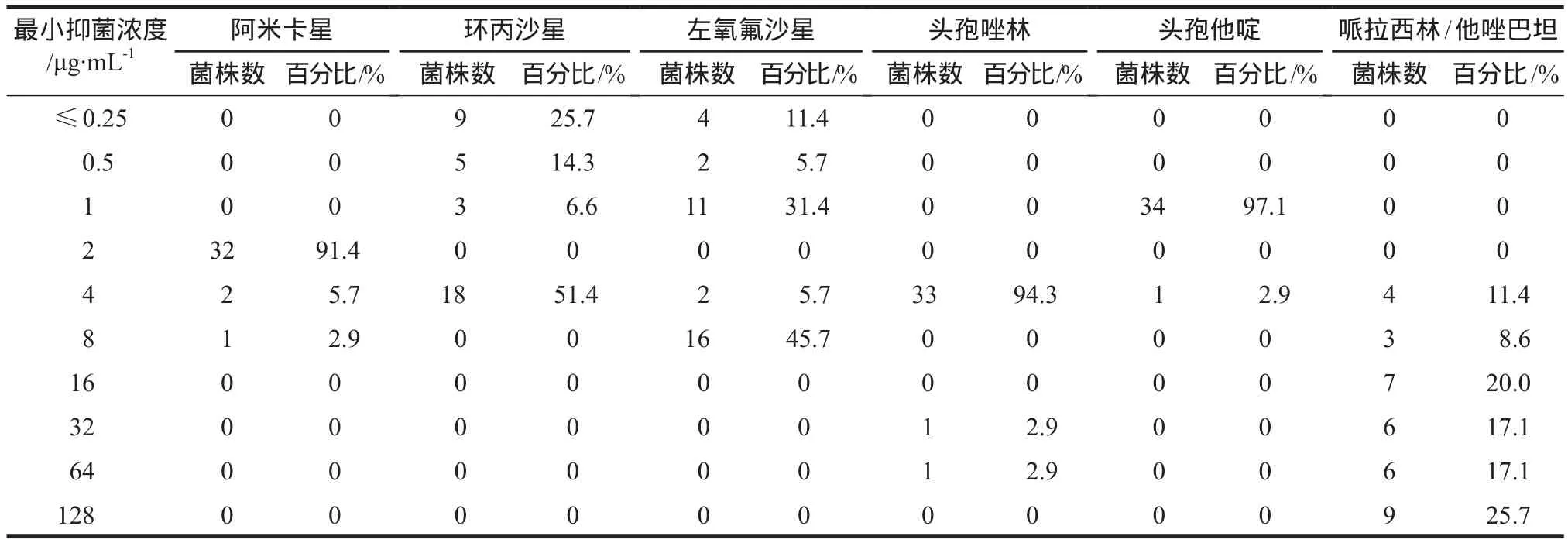
表4 2014年组抗菌药物对大肠埃希菌的最小抑菌浓度分布Tab 4 Minimal inhibitory concentration distribution of antibacterials in 2014 group

表5 2014年组抗菌药物的蒙特卡罗模拟结果Tab 5 Monte Carlo simulation results of antibacterials in 2014 group
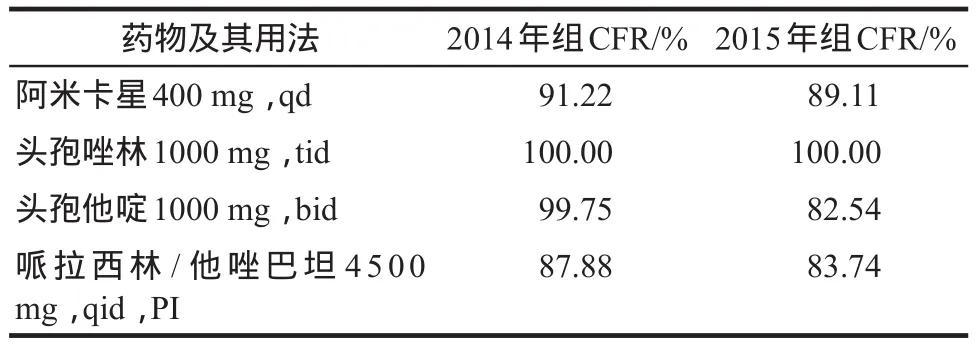
表6 抗菌药物的累积反应分数Tab 6 Cumulative fraction of response of antibiotics
3 讨论
近年来,大肠埃希菌逐渐成为了临床上最为常见的致病菌,也是引发医院获得性感染的常见致病菌之一,可以通过患者之间的相互接触或医院内的各种医疗器械,甚至通过医务人员的手进行传播[10]。由于泌尿道上皮细胞表面的甘露糖受体对大肠埃希菌吸附能力最强,大肠埃希菌易于在泌尿道的局部停留和繁殖,使得大肠埃希菌成为泌尿系统感染最常见的致病菌[11]。而产ESBLs的大肠埃希菌菌株逐渐增多,其主要机制是质粒介导的ESBLs破环青霉素类及头孢菌素类的β-内酰胺内环,使膜孔蛋白减少或缺失,形成生物被膜。另外,产ESBLs的大肠埃希菌菌种在携带ESBLs耐药质粒时,也可携带耐喹诺酮类、氨基糖苷类等抗菌药物的多种耐药基团,导致耐药基因在种属内扩散传播,使大肠埃希菌产ESBLs株表现出多重耐药性,给临床治疗带来困难[5]。
本研究应用蒙特卡罗模拟,选择医院获得性泌尿系感染的ESBLs(–)大肠埃希菌作为目标菌株,通过分析CFR及其变化值,对临床常用抗菌药物的治疗效果做出评估并发现:①喹诺酮类药物左氧氟沙星200 mg,bid或400 mg,qd和环丙沙星400 mg,bid或400 mg,tid的CFR较低,均未达到70%,提示这两种抗菌药物对医院获得性大肠埃希菌泌尿系感染的治疗效果并不理想。此次模拟结果与既往的文献报道接近,说明大肠埃希菌对喹诺酮类药物有较高的耐药率[12]。②哌拉西林/他唑巴坦为青霉素与β-内酰胺酶抑制剂的复合制剂,其两年的CFR变化不大。两组CFR的变化幅度提示抗菌药物诱导大肠埃希菌产生耐药的可能情况。变化幅度越小,可能情况越小,提示哌拉西林/他唑巴坦不易诱导大肠埃希菌产生耐药。同时,他唑巴坦为β-内酰胺酶抑制剂,对ESBLs(+)的大肠埃希菌也有一定效果,临床可以考虑使用。③氨基糖苷类药物阿米卡星两年的CFR变化不大,提示阿米卡星也不易诱导大肠埃希菌产生耐药,临床可以考虑使用。④头孢类药物头孢唑林1000 mg,tid的CFR为100%,且两年的CFR没有发生变化,说明头孢唑林对医院获得性大肠埃希菌泌尿系感染不易耐药。⑤头孢他啶1000 mg,bid的CFR为99.75%,但是两年的CFR变化较大,为17.21%,提示头孢他啶易于诱导大肠埃希菌耐药,其原因可能是由于头孢他啶易于诱导ESBLs的产生[8]。
本研究采用的蒙特卡罗模拟自身也存在一定的局限性:首先,它只能对单一用药进行评价,而临床医生常常针对并发症、重症感染、耐药性和不良反应等原因采用联合用药;其次,蒙特卡罗所用的药代动力学数据是参考健康人的,而不是病人的药代动力学数据。
综上所述,阿米卡星(400 mg,qd)、哌拉西林/他唑巴坦(4500 mg,qid,PI)和头孢唑林(1000 mg,tid)对医院获得性大肠埃希菌泌尿系感染的治疗效果不错,而头孢唑林(1000 mg,tid)是医院获得性大肠埃希菌泌尿系感染的最佳治疗方案。
[1] 谢芳林,肖贵林,江沛源.84株泌尿系统感染致病菌的分布及其对抗菌药物敏感性分析[J].抗感染药学,2016,13(4):798-800.
[2] 刘恋,丁银欢,张开炯,等.1042例尿路感染致病菌分布及耐药性分析[J].国际检验医学杂志,2016,37(21):2964-2969.
[3] 杜凤霞.产生ESBLs大肠埃希菌的耐药性及同源性分析[D].内蒙古:内蒙古大学,2014:1-54.
[4] 丁海燕.危重症患者院内感染病原菌耐药性及危险因素的分析[D].天津:天津医科大学,2011:1-51.
[5] 刘伟,彭红,肖太富,等.2388株大肠埃希菌感染临床分布及耐药性分析[J].国际检验医学杂志,2016,37(22):3209-3211.
[6] 陈欣,王莉,李英,等.应用蒙特卡罗模拟评价和优化普外科抗菌药物给药方案[J].中国药学杂志,2013,48(4):309-313.
[7] 于广华,陈国忠,高璀乡,等.蒙特卡罗模拟评价革兰阴性菌感染的β-内酰胺酶给药方案[J].计算机与应用化学,2010,27(1):155-1556.
[8] 叶龙强.应用蒙特卡罗药动/药效学模拟优化β-内酰胺类抗生素治疗革兰阴性杆菌感染的给药方案[D].浙江:宁波大学,2010:1-39.
[9] Khachman D, Conil JM, Georges B, et al. Optimizing ciprofloxacin dosing in intensive care unit patients through the use of population pharmacokinetic-pharmacodynamic analysis and Monte Carlo simulations[J]. Antimicrob Chemother, 2011, 66(8): 1789-1809.
[10] 苏爱美,王云.大肠埃希菌感染的临床分布于耐药性分析[J].国际检验医学杂志,2016,37(7):917-919.
[11] 王欢,孙荣,蒋红清.医院泌尿系统感染病原菌的分布及耐药谱[J].贵阳医学院学报,2015,40(11):1206-1219.
[12] 孟祥磊.抗菌药物应用与细菌耐药相关性调研分析[D].山东:山东大学,2011:1-97.
The Monte Carlo simulation analysis of the curative effect of common antibiotics on hospital-acquired Escherichia coli urinary infection
PING Ping1, FU Shi-hui2, YIN Hong1, XU Yan-ping1, PEI Bao-xiang1
(1. Department of Pharmaceutical Care, Chinese PLA General Hospital, Beijing 100853, China; 2. Department of Cardiology, Hainan Branch of Chinese PLA General Hospital, Sanya 572013, China)
Objective: Based on pharmacokinetic and pharmacodynamic theories, the current study was designed to analyze the curative effect of common antibiotics on hospital-acquired escherichia coli urinary infection by Monte Carlo simulation in order to guide the rational drug application in clinic. Methods: 2014.01 – 2014.06 hospitalized patients (2014-year group) and 2015.01 – 2015.06 hospitalized patients (2015-year group) were selected from 1228 patients with hospital-acquired Escherichia coli urinary infection in our hospital. Six kinds of antibiotics including amikacin, levof l oxacin, ciprof l oxacin, cefazolin, piperacillin/tazobactam and ceftazidime were analyzed by Monte Carlo simulation (10 000 times). And then cumulative fraction of response (CFR) and its change values were calculated. Results: In 2014-year group, CFR values of amikacin (400 mg qd), cefazolin (1000 mg tid), ceftazidime (1000 mg bid) and piperacillin/tazobactam (4500 mg qid PI) were 91.22%, 100.00%, 99.75% and 87.88%, respectively. Compared with 2014-year groups, CFR value of ceftazidime in 2015-year group decreased the most (17.21%), followed by piperacillin/tazobactam (4.14%) and amikacin (2.11%), and that of ceftazidime decreased the least (0.00%). Conclusions: Amikacin (400 mg qd), cefazolin (1000 mg tid) and piperacillin/ tazobactam (4500 mg qid, PI) had good curative effect on hospital-acquired escherichia coli urinary infection, among which, cefazolin (1000 mg tid) was the best.
Escherichia coli; Antibiotics; Monte Carlo simulation; Hospital-acquired urinary infection; Curative effect
R969.3
A
1672 – 8157(2017)03 – 0166 – 04
2016-10-25
2016-12-10)
三亚医疗卫生科技创新项目(2016YW21)
裴保香,女,主任药师,主要从事医院药学工作。E-mail:peibaoxiang301@sina.com
平萍,女,药师,主要从事医院药学工作。E-mail:xiaoxiao0915@yeah.net
