腹腔镜胆囊切除术并发症发生的相关影响因素分析
2017-07-01朱锐昌李运福李辉邓东海
朱锐昌,李运福,李辉,邓东海
(东莞市桥头医院普外科,广东东莞523520)
腹腔镜胆囊切除术并发症发生的相关影响因素分析
朱锐昌,李运福,李辉,邓东海
(东莞市桥头医院普外科,广东东莞523520)
目的探讨腹腔镜胆囊切除术并发症发生的危险因素。方法回顾性分析2011年1月至2016年10月期间我院普外科收治的518例接受腹腔镜胆囊切除术治疗患者的临床资料,记录患者术后并发症发生情况,采用单因素和多因素Logistic回归分析腹腔镜胆囊切除术并发症发生的危险因素。结果本组518例患者中有14例患者发生手术并发症,并发症发生率为2.70%;单因素分析显示,急诊手术、合并胆囊颈结石、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连等因素与手术并发症的发生有关,差异均有统计学意义(P<0.05);Logistic回归分析结果显示,急诊手术、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连是影响胆囊切除术并发症的危险因素(P<0.05)。结论急诊手术、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连是影响腹腔镜胆囊切除术并发症发生的危险因素。
腹腔镜胆囊切除术;并发症;胆囊结石;危险因素
腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)因其具有创伤小、治疗时间短、术后恢复快等微创优势,目前己取代开腹手术成为胆囊切除术的首选“金标准”术式[1]。但是近年来,随着LC术的普遍开展,其手术相关并发症,如胆管损伤、动脉损伤、腹腔脏器损伤以及术后胆漏等的报道逐渐增多,对患者的预后及生活质量产生严重影响[2]。因此,笔者回顾性分析了近年来我院采用LC术治疗的胆囊结石患者的临床资料,对手术并发症发生的危险因素进行了分析,现报道如下:
1 资料与方法
1.1 一般资料回顾性分析2011年1月至2016年10月期间我院普外科收治的518例接受腹腔镜胆囊切除术治疗患者的临床资料。518例患者中男性295例,女性223例,年龄18~65岁。纳入标准:年龄≥18岁;术前经过超声或CT等检查确诊为胆囊结石,接受腹腔镜胆囊切除术治疗。排除标准:年龄<18岁;合并严重感染、慢性肝炎、血液系统及免疫系统疾病、恶性肿瘤及肝肾功能不全的患者;妊娠、哺乳期患者。
1.2 手术方法患者均气管插管全身麻醉,采用四孔法,建立CO2气腹(压力维持在12~15 mmHg,1 mmHg=0.133 kPa),探查腹腔内肝脏及胆管情况以及胆囊三角、胆囊有无严重粘连,剥离切除胆囊;术毕将穿刺口缝合并覆盖无菌敷料。
1.3 观察指标记录患者术后并发症发生情况,同时收集患者临床资料,包括性别、年龄、病程、手术时机、结石数量、是否存在胆囊颈部结石、胆囊壁厚度、胆囊萎缩情况以及Calot三角粘连、解剖结构变异情况。
1.4 统计学方法应用SPSS19.0统计学软件进行数据分析,计数资料采用百分率表示,数据分析采用χ2检验和多因素Logistic回归分析,均以P<0.05为差异有统计学意义。
2 结果
2.1 本组518例LC患者中有14例发生手术并发症并发症发生率为2.70%,其中胆管损伤3例,切口感染3例,胆囊破裂2例,胆囊动脉损伤1例,肝动脉损伤1例,腹腔脏器损伤1例,皮下气肿1例,术后胆瘘1例,胆道残余结石1例。单因素分析显示,急诊手术、合并胆囊颈结石、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连等因素与手术并发症的发生有关(P<0.05);LC术后并发症的发生与性别、年龄、病程、结石数量、胆囊萎缩、解剖结构变异无关(P>0.05),见表1。
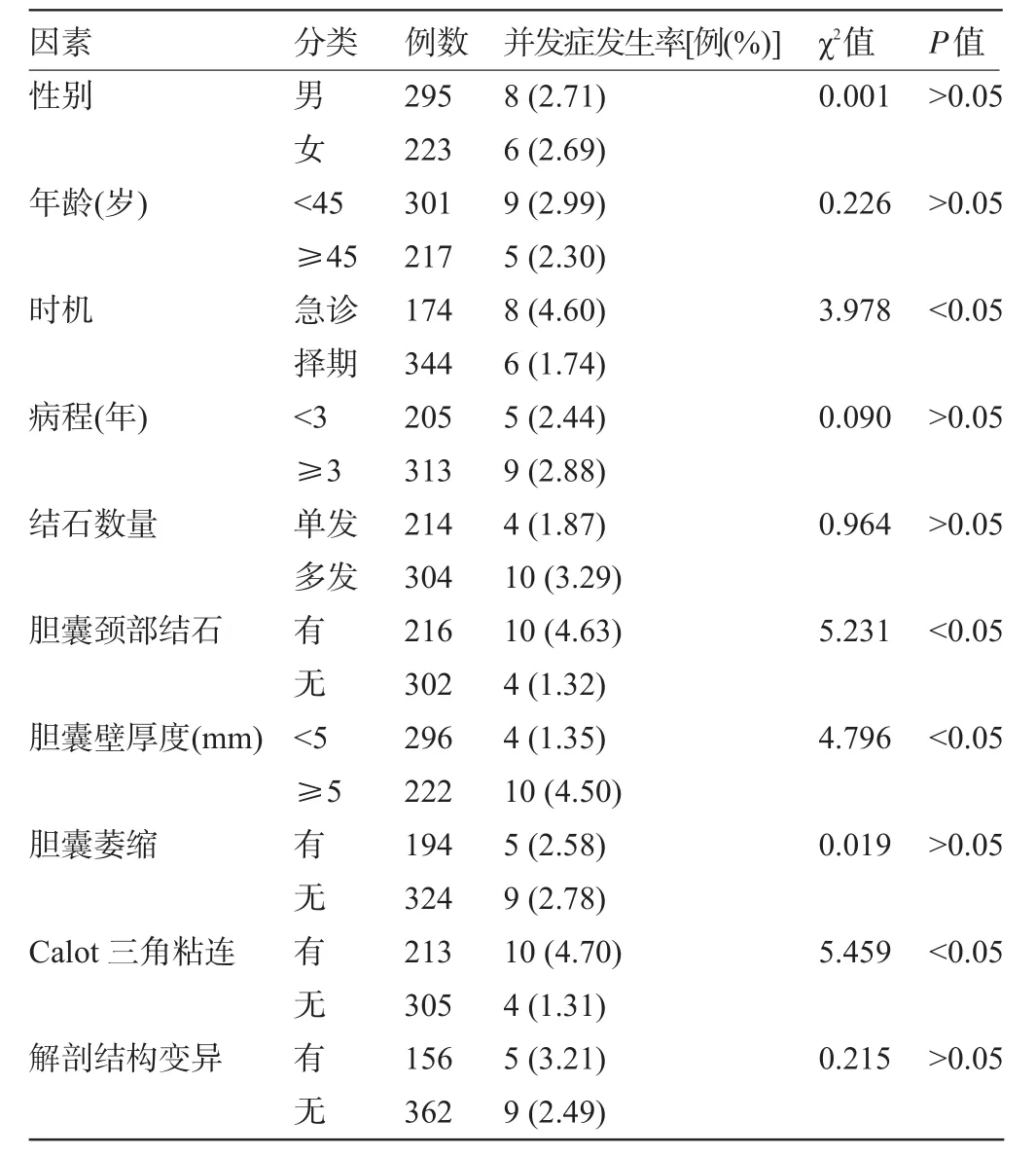
表1 影响LC术并发症发生的单因素分析
2.2 影响LC术并发症发生的多因素分析将急诊手术、合并胆囊颈结石、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连等因素纳入Logistic回归模型行多因素分析,结果表明,急诊手术、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连是影响LC手术并发症的危险因素(P<0.05),见表2。
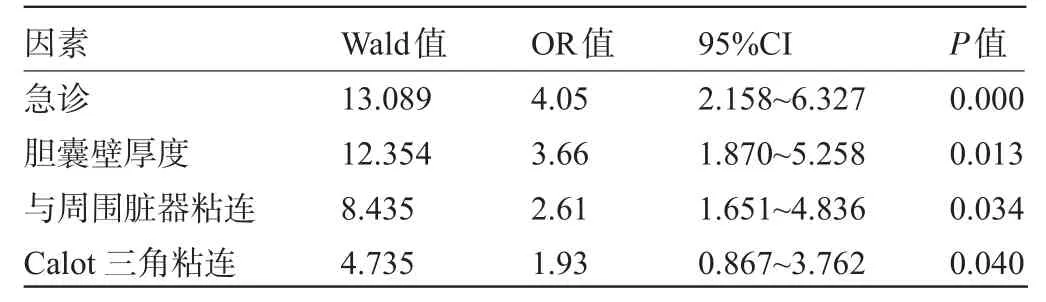
表2 影响LC术并发症发生的多因素分析
3 讨论
胆囊结石是胆道系统最常见的疾病,胆囊切除术是治疗本病的主要方法,也是目前普外科最常施行的手术之一。LC术在我国已经普遍应用,其创口小,术后几乎不留疤痕;术中出血量少、腹腔镜下放大效果使手术视野较好,加上超声刀等先进止血器械可以对血管进行精细操作,进一步减少出血量,并且LC术可以减少对腹腔脏器的干扰,术后恢复快[3-4]。尽管LC相比传统开腹手术具有以上诸多微创优势,但随着其在临床上的广泛应用,LC术相关手术并发症的报道也逐渐增多,特别是胆管损伤的发生率较高。本研究518例LC患者中有14例患者发生手术并发症,并发症发生率为2.70%,与刘毅等[5]的报道结论一致。主要包括胆管损伤、切口感染、胆囊动脉损伤、胆囊破裂、肝动脉损伤、腹腔脏器损伤、皮下气肿以及术后胆瘘和胆道残余结石。这也提示我们在对胆囊结石患者予LC术治疗时应针对手术并发症的危险因素进行性针对性的干预、预防,以改善患者的预后[6]。
本研究单因素分析显示,急诊手术、合并胆囊颈结石、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连等因素与手术并发症的发生有关,差异有统计学意义(P<0.05);进一步进行Logistic回归分析,结果表明:急诊手术、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连是影响LC手术并发症的危险因素。分析其原因,首选急诊患者多为并发化脓或坏疽穿孔性胆囊炎的病情较为严重的患者,部分患者甚至合并全层坏死,难以做好充分的术前准备,进而增加了手术并发症发生的风险[7]。Calot三角是包括胆囊管、肝总管及肝脏下缘三者在内的一个解剖学上的三角形区域,常有发自肝右动脉的胆囊动脉从此三角内经过。该三角发生粘连时,术中难以定位胆囊动脉,因而容易损伤肝右动脉,严重者可引起右半肝缺血[8-9];B超检查提示的胆囊壁增厚表明患者存在胆囊炎症,胆囊壁越厚则表明胆囊壁充血水肿严重,容易引起Calot三角粘连,增加手术并发症发生的风险;胆囊与周围脏器粘连者,术中难以辨认解剖结构,在分离胆囊管和胆囊床操作时易引起胆囊破裂、胆管损伤、周围脏器损伤、术后胆瘘等并发症[10]。
综上所述,急诊手术、胆囊壁厚度、与周围脏器粘连以及Calot三角粘连是影响腹腔镜胆囊切除术并发症发生的危险因素。
[1]夏永红.腹腔镜胆囊切除术和开腹胆囊切除术后并发症发生率的比较[J].中国普通外科杂志,2012,21(8):1010-1012.
[2]Radunovic M,Lazovic R,Popovic N,et al.Complications of laparoscopic cholecystectomy:our experience from a retrospective analysis [J].OpenAccess Maced J Med Sci,2016,4(4):641-646.
[3]胡圣良,翁胜,李来.腹腔镜与传统开腹术切除胆囊治疗急性胆囊炎疗效比较[J].安徽医学,2011,32(12):2022-2024.
[4]Shi HD,Shi XJ,Lv SC,et al.Development of laparoscopic technology in biliary surgery in the past 23 years:a single-center experience [J].Nan Fang Yi Ke Da Xue Xue Bao,2016,36(10):1429-1434.
[5]刘毅.腹腔镜胆囊切除术的并发症及预防[J].腹腔镜外科杂志, 2011,16(1):67-70.
[6]程海军.腹腔镜胆囊切除术并发症的研究[J].中国实用医刊,2016, 43(7):73-74.
[7]柳己海.急性结石性胆囊炎腹腔镜胆囊切除术手术时机的选择及中转开腹影响因素分析[J].中国全科医学,2013,16(3):260-263.
[8]吴袁生.腹腔镜胆囊切除术Calot三角解剖技巧[J].安徽医药, 2012,16(4):499-500.
[9]吴淑媛,张升宁,刘静,等.腹腔镜胆囊切除术解剖胆囊三角的体会[J].中国现代医药杂志,2011,13(1):46-48.
[10]钟洁愉,孙德胜,钟立明,等.超声造影对胆囊术前胆囊周围粘连评估的价值研究[J].中国超声医学杂志,2013,29(5):427-430.
R657.4
B
1003—6350(2017)12—2022—02
2017-01-20)
10.3969/j.issn.1003-6350.2017.12.043
朱锐昌。E-mail:zrchuuih@126.com
